INTRODUZIONE
Le ustioni rappresentano una delle principali cause di morbilità e comportano un trattamento complesso, un team di cura dedicato, un’ospedalizzazione prolungata e lunghi tempi di guarigione (WHO, 2022). Si tratta di lesioni dovute all’azione diretta o indiretta di agenti termici, chimici, elettrici e radioattivi, che provocano la distruzione parziale o totale dei tessuti coinvolti (Moser et al., 2013). Tra le procedure più dolorose per la persona con ustioni vi sono le frequenti e ripetute cure della ferita, finalizzate a prevenire le infezioni e migliorare la guarigione ma fonte, oltre che di dolore lancinante, anche di stress fisico e psichico (Choinière et al., 1989; Esselman et al., 2006; Louw et al., 2011; Luz et al., 2014; Perry et al., 1981). La frequenza della procedura dipende dalle caratteristiche della ferita, da una volta alla settimana a due volte al giorno. Sebbene il dolore di fondo possa essere gestibile con gli analgesici, il dolore procedurale è spesso insopportabile, anche con l’intervento farmacologico, che può rivelarsi inadeguato ad alleviare il sintomo (Ashburn et al., 1995; Hoffman et al., 2001; Perry et al., 1981). L’analgesia farmacologica con l’uso di oppioidi è la pietra angolare della gestione del dolore (Palos et al., 2004); in particolare, durante il cambio della medicazione è necessaria un’analgesia intensa ma di breve durata. Tuttavia l’uso a dosi massimali e ripetute di tale trattamento può favorire la tolleranza e a lungo termine avere effetti collaterali come nausea, vomito, vertigini, costipazione, sedazione eccessiva, depressione respiratoria, disfunzioni cognitive, dipendenza fisica e psicologica (Abdi et al., 2002; Ashburn et al., 1995; Brown et al., 2000; Cherny et al., 2001; Hoffman et al., 2001). Dato che i farmaci analgesici da soli spesso non sono sufficienti per il controllo del dolore, sono stati implementati anche approcci non farmacologici come le tecniche di distrazione che, insieme agli oppioidi, sembrano più efficaci nel ridurre il dolore e l’ansia (Byers et al., 2001). L’utilizzo di tecniche di distrazione trova il suo fondamento fisiologico nella teoria del controllo a cancello del dolore (Melzack et al., 1965),secondo cui i fattori psicologici, cognitivi, emotivi e ambientali influenzano la percezione del dolore da parte di una persona: lo stesso input di stimolazione nocicettiva può essere percepito più o meno doloroso da un soggetto diverso in funzione del suo stato emotivo e di dove si colloca la sua attenzione, indipendentemente dal fatto che abbia sperimentato tale dolore o abbia una conoscenza avanzata dei fattori innescanti e a prescindere da come generalmente lo affronta. L’intensità del dolore dipende dal livello di attenzione che la persona rivolge al sintomo, quindi attraendo l’attenzione su qualcos’altro, meno ne rimarrebbe per concentrarsi sul dolore e sulle emozioni negative che lo accompagnano (Eccleston, 2001; Eccleston et al., 1999). Le tecniche di distrazione possono essere di tipo passivo (es. TV, musica) o attivo (es. giocattoli interattivi, videogiochi) (Koller et al., 2012). Tra queste ultime, lo sviluppo tecnologico degli ultimi venti anni ha posto sempre di più al centro dell’attenzione l’uso della realtà virtuale (RV) per i risultati promettenti sul controllo del dolore e dell’ansia. Utilizzando input multisensoriali (visivi, uditivi, tattili, ecc.), la RV attira l’attenzione nel mondo virtuale e i partecipanti si impegnano e interagiscono con esso; in questo modo essi rivolgono meno attenzione alle procedure dolorose (Hoffman, 1998; Hoffman et al., 2000; Hoffman et al., 2004a; Hoffman et al., 2006; Hoffman et al., 2019; Maani et al., 2011; Uman et al., 2006; Wismeijer et al., 2005). A conferma di ciò uno studio di neuroimaging tramite risonanza magnetica nucleare ha osservato che l’uso della RV per il controllo del dolore riduce significativamente l’attività cerebrale correlata al sintomo (Hoffman et al., 2004b). L’effetto della RV è tanto più significativo quanto più essa è di tipo immersivo, cioè in grado di bloccare a livello multisensoriale la percezione dell’ambiente di cura, fatto di attrezzature, di personale sanitario e di ferite da curare (Carrougher et al., 2009; Dahlquist et al., 2008; Markus et al., 2009). Due sono le possibili tecnologie di realtà virtuale: la realtà aumentata (RA) e la realtà virtuale in senso stretto (RV) (McDonnell, 2019), che a sua volta può essere più o meno immersiva.Per RA si intende quella tecnologia che sovrappone oggetti virtuali all’ambiente reale nel tentativo di colmare il divario tra mondo virtuale e mondo fisico (Marr, 2019). La RV è invece descritta come un’esperienza completamente digitale che può simulare o differire completamente dal mondo reale. Quindi la principale differenza è l’ambiente in cui si svolge l’attività: a differenza della vera e propria RV, la RA non è una tecnologia completamente immersiva. L’effetto di immersione è causato da un display montato su un casco, con cuffie e talvolta sensori di movimento montati sul casco e/o su guanti speciali. La RV non immersiva consente la ricezione di audio e stimoli visivi dall’ambiente ma senza distacco dallo spazio circostante perché la proiezione avviene sullo schermo di un computer mentre la RA consente la proiezione di oggetti virtuali nell’ambiente reale. La tecnologia RV è ormai riconosciuta come uno strumento interdisciplinare utilizzato non solo da medici e psicologi ma anche dalle professioni sanitarie non mediche (Rutkowski et al., 2020). Questo studio si pone l’obiettivo di fornire una sintesi delle attuali prove di efficacia sull’effetto della RV come terapia complementare all’analgesia tradizionale per il dolore procedurale da cura della ferita da ustione.
METODI
Per rispondere all’obiettivo è stata implementata una overview di revisioni sistematiche (Hartling et al., 2014). Traendo dati e informazioni da più revisioni sistematiche per fornire una sintesi completa delle prove di efficacia, l’overview consente una presa di decisioni più rapida ed efficiente rispetto ad una revisione sistematica (Cooper et al., 2012; Hartling et al., 2014), che di sua natura necessita di tempi maggiori per la progettazione, elaborazione e diffusione finale dei risultati. Il quesito clinico è stato strutturato nel rispetto del PICOS framework (Robinson et al., 2011) (Tabella 1).
| Tabella 1. – PICOS framework. | ||
| P | Patient | Persone con ferita da ustione |
| I | Intervention | Realtà virtuale |
| C | Comparaison | Nessun intervento, placebo, altre tecniche di distrazione |
| O | Outcome | Dolore procedurale da cura della ferita |
| S | Study design | Overview di revisioni sistematiche |
| Quesito clinico–Nelle persone con ferita da ustione la realtà virtuale come terapia complementare a quella analgesica è più efficace nel ridurre il dolore procedurale da cura della ferita rispetto a nessun intervento, al placebo o ad altre tecniche di distrazione? | ||
Sono state incluse revisioni sistematiche con o senza meta-analisi sull’effetto della realtà virtuale come intervento complementare all’analgesia farmacologica per il dolore procedurale da cura della ferita. Le revisioni hanno dovuto soddisfare i seguenti criteri di inclusione: 1) Partecipanti – soggetti di qualunque genere ed età con ferita da ustione di qualsiasi grado e con qualsiasi percentuale di superficie corporea colpita; 2) Intervento – realtà virtuale; 3) Controllo – nessun intervento, placebo, altre tecniche di distrazione (es. supporto e conforto dei genitori, TV, musica, libri illustrati, giochi, giocattoli); 4) Outcome – dolore procedurale, valutato con qualsiasi strumento. È stata effettuata la ricerca delle revisioni sulle seguenti banche dati: Cochrane Library, MEDLINE (via PubMed), EMBASE (via Elsevier), CINAHL (via EBSCOhost), Web of Science (via Clarivate Analytics), Scopus (via Elsevier). Non sono stati posti limiti di lingua o data di pubblicazione. La strategia di ricerca implementata è illustrata in Tabella 2.
Sono stati estratti i seguenti dati da ogni revisione: primo autore, anno, disegno di ricerca, Paese, tipo di procedura, criteri di inclusione (secondo il framework PICOS), numero di studi inclusi e disegni di ricerca, caratteristiche dei partecipanti (numerosità, range di età o di età media, range di superficie corporea media colpita da ustioni se dichiarato), intervento, controllo, strumenti di valutazione del dolore, risultati (in forma qualitativa o quantitativa rispettivamente in assenza o presenza di meta-analisi), ambiente di RV. La qualità metodologica delle revisioni incluse nella overview è stata valutata con AMSTAR 2 (Shea et al., 2017).
| Tabella 2. – Strategia di ricerca. | ||
| Fonte | Strategia di ricerca | Limiti |
| Cochrane Library | MeSH descriptor: [Virtual Reality] explode all trees OR MeSH descriptor: [Virtual Reality Exposure Therapy] explode all trees OR MeSH descriptor: [Virtual Reality Immersion Therapy] explode all trees
AND MeSH descriptor: [Burns] esplode all trees |
Revisioni sistematiche, Meta-analisi |
| PubMed | “Virtual Reality”[Mesh] OR “Virtual Reality Exposure Therapy”[Mesh]
AND “Burns”[Mesh] |
|
| EMBASE | ‘virtual reality’/exp OR ‘virtual reality exposure therapy’/exp
AND ‘burn’/exp |
|
| CINAHL | (MH “Virtual Reality+”) OR (MH “Virtual Reality Exposure Therapy+”)
AND (MH “Burns+”) |
|
| Web of Science | “virtual reality” (Title)
AND burns (Title) |
|
| Scopus | TITLE (“virtual reality”)
AND TITLE (burns) |
|
RISULTATI
L’implementazione sui database biomedici della strategia di ricerca è stata eseguita il 25 ottobre 2022 e ha condotto al recupero di 22 record. Al termine del processo di selezione (Figura 1) (Page et al., 2021) sono state ritenute eleggibili nove revisioni sistematiche; due sono state escluse in quanto riguardavano l’utilizzo della RV in fase di riabilitazione post ustione (Garrido-Ardila et al., 2022; Lan et al., 2022). Complessivamente, sono state incluse sette revisioni sistematiche (Czech et al., 2022; de Jesus Catalã et al., 2021; Lauwens et al., 2020; Luo et al., 2019; Morris et al., 2009; Scapin et al., 2018; Smith et al., 2022). Il 10 marzo 2023 è stata implementata di nuovo la strategia di ricerca, ma non si sono evidenziate nuove revisioni sull’argomento.
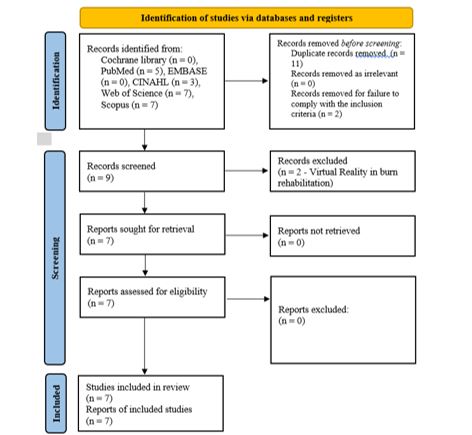
Figura 1. – Processo di screening.
Le revisioni coprono un arco di tempo di 13 anni, dal 2009 (Morris et al., 2009) al 2022 (Czech et al., 2022; Smith et al., 2022) e includono in totale 68 studi primari.
Caratteristiche principali delle revisioni incluse (Tabella 3).
| Tabella 3. – Caratteristiche principali delle revisioni incluse. | |||||||||
| Studio | Disegno di studio | Procedura | Criteri di inclusion | Studi (numero e disegni di studio), partecipanti | Intervento | Controllo | Strumenti di valutazione del dolore procedurale | Risultati | Ambiente di realtà aumentata o virtuale |
| Morris
2009 |
Revisione sistematica
Australia Sud Africa |
Cura ferita
(7 studi) Terapia fisica (2 studi) |
P=soggetti affetti da ustioni
I=terapia della realtà virtuale in aggiunta alla terapia analgesica C=placebo, altre tecniche di distrazione O=controllo del dolore S=studi primari |
7 studi (4 RCT cross over, 2 serie di casi, 1 case report)
N=52 Range età media: 6.5-40 anni Range superficie corporea colpita da ustioni 3-33% |
Realtà virtuale+terapia analgesica
Realtà aumentata+analgesia |
Terapia analgesica±altre tecniche di distrazione | GRS
VAS WBF |
Riduzione del dolore nel gruppo di intervento non statisticamente significativa rispetto al gruppo di controllo
|
Hospital Harry
Spider World SnowWorld |
| Scapin
2018 |
Revisione sistematica
Brasile |
Cura ferita (27 studi; 20 valutano il dolore procedurale)
Terapia fisica (7 studi) |
P=soggetti pediatrici o adulti affetti da ustioni
I=terapia della realtà virtuale in aggiunta alla terapia analgesica C=terapia analgesica O=controllo del dolore S=studi primari |
20 studi (RCT a gruppi paralleli o crossover, nRCT, case report)
N soggetti: non dichiarato Range età: 2-78 anni Superficie corporea colpita da ustioni: non dichiarata |
Realtà virtuale+terapia analgesica
Realtà aumentata+analgesia |
Terapia analgesica±altre tecniche di distrazione | APPT
FLACC FPS GRS NRS PBS VAS WBF |
Riduzione del dolore nel gruppo di intervento non sempre statisticamente significativa rispetto al gruppo di controllo | SnowWorld (13 studi) |
| Luo
2019 |
Revisione sistematica con meta-analisi
Cina |
Cura ferita
(7 RCT) Terapia fisica (6 RCT) |
P=soggetti affetti da ustioni
I=terapia della realtà virtuale in aggiunta alla terapia analgesica C=placebo, altre tecniche di distrazione O=controllo del dolore S=RCT
|
7 studi (4 RCT crossover, 3 RCT a gruppi paralleli)
N = 173 Range età media: 6.5-24.5 anni Range superficie corporea colpita da ustioni: 5%
|
Realtà virtuale+terapia analgesica
Realtà aumentata+analgesia |
Terapia analgesica±altre tecniche di distrazione | APPT
FLACC FPS-R GRS VAS WBF
|
Meta-analisi con modello a effetti fissi eseguita su 4 RCT (NI=42, NC=42): riduzione del dolore statisticamente significativa
SMD=4.81 [CI 95%: 3.27, 6.35] I2=0% |
Chicken Little
Hospital Harry SnowWorld
|
| Lauwens 2020 | Revisione sistematica con meta-analisi
Belgio Paesi Bassi |
Cura ferita | P=soggetti pediatrici affetti da ustioni
I=terapia della realtà virtuale immersiva in aggiunta alla terapia analgesica C=placebo, altre tecniche di distrazione O=controllo del dolore S=studi primari |
8 studi (4 RCT crossover, 2 RCT a gruppi paralleli, 2 serie di casi)
N=142 Range età media: 6.5-16.5 anni Range superficie corporea colpita da ustioni: 1-10% |
Realtà virtuale+terapia analgesica
|
Terapia analgesica±altre tecniche di distrazione | APPT
GRS VAS VAT WBF WGRS
|
Meta-analisi con modello a effetti fissi eseguita su 4 RCT (NI=83, NC=84): riduzione del dolore statisticamente significativa
SMD=0.94 [CI 95%: 0.62, 1.27] I2=52% |
Chicken Little
Hospital Harry Need for Speed RollerCoaster SnowWorld SpiderWorld
|
| de Jesus Catalã 2021 | Revisione sistematica
Brasile |
Cura ferita | P=soggetti affetti da ustioni
I=terapia della realtà virtuale in aggiunta alla terapia analgesica C=placebo, altre tecniche di distrazione O=controllo del dolore S=RCT |
4 studi (3 RCT crossover, 1 RCT a gruppi paralleli)
N=193 Range età media: 6.2-13.5 anni Range superficie corporea colpita da ustioni: 3-5% |
Realtà virtuale+terapia analgesica
Realtà aumentata+analgesia |
Terapia analgesica±altre tecniche di distrazione | APPT
FLACC FPS-R VAS WBF
|
Riduzione del dolore nel gruppo di intervento non statisticamente significativa rispetto al gruppo di controllo | Chicken Little
Hospital Harry Need for Speed SnowWorld |
| Czech 2022 | Revisione sistematica con meta-analisi
Polonia Repubblica Ceca |
Cura ferita
(11 RCT) Terapia fisica (6 RCT) |
P=soggetti affetti da ustioni
I=terapia della realtà virtuale in aggiunta alla terapia analgesica C=placebo, altre tecniche di distrazione O=controllo del dolore S=RCT |
11 studi (2 RCT crossover, 9 RCT a gruppi paralleli)
N=587 Range età: 1-80 anni Range superficie corporea colpita da ustioni: non dichiarato |
Realtà virtuale+terapia analgesica
|
Terapia analgesica±altre tecniche di distrazione | APPT
FLACC FPS FPS-R GRS MBPS WBF WBFPRS WGRS VAS
|
Meta-analisi con modello a effetti variabili eseguita su 6 RCT (NI=153, NC=159): riduzione del dolore statisticamente significativa
SMD=-0.49 [CI 95%: -0.78, -0.15] I2=41% |
Non dichiarato
|
| Smith 2022 | Revisione sistematica con meta-analisi
Stati Uniti |
Cura ferita | P=soggetti pediatrici affetti da ustioni
I=terapia della realtà virtuale in aggiunta alla terapia analgesica C=placebo, altre tecniche di distrazione O=controllo del dolore S=RCT |
10 studi (4 RCT crossover, 6 RCT a gruppi paralleli)
N=445 Range età: 0.2-17 anni Range superficie corporea colpita da ustioni: non dichiarato |
Realtà virtuale+terapia analgesica
|
Terapia analgesica±altre tecniche di distrazione | APPT
FPS-R GRS NRS VAS WBF
|
Meta-analisi con modello a effetti fissi eseguita su 8 RCT (NI=148, NC=167): riduzione del dolore statisticamente significativa
SMD=0.60 [CI 95%: 0.28, 0.93] I2=21% |
Bobby Gets a Burn Chicken Little
Ditto Dreamland Need for Speed SnowWorld
|
| APPT=AdolescentPediatric Pain Tool; CI 95%= Confidence Interval 95%; FLACC=Face, Legs, Activity, Cry, Consolability; FPS=Faces Pain Scale; FLACC-R=FLACC-Revised; FPS-R=Faces Pain Scale-Revised; GRS=Graphic Rating Scale; I2=Indice di eterogeneità di Higgins; MBPS=ModifiedBehavioural Pain Scale; NC=Numero soggetti gruppo di controllo; NI=Numero soggetto gruppo di intervento; NRS=Numerical Rating Scale; PBS=Pain Behavior Scale; RCT=RandomizedControlled Trial; SMD=Standard MeanDeviation; VAS=Visual Analogue Scale; VAT=Visual AnalogueThermometer; WBF=Wong-Baker Faces; WBFPRS=Wong-Baker Faces Pain Rating Scale; WGRS=Word Graphic Rating Scale. | |||||||||
Due revisioni provengono dal Brasile (de Jesus Catalã et al., 2021, Scapin et al., 2018), una daAustralia/Sud Africa (Morris et al., 2009), una dalla Cina (Luoet al., 2019), una daBelgio/Paesi Bassi (Lauwenset al., 2020), una da Polonia/Repubblica Ceca (Czech et al., 2022) e una dagli Stati Uniti (Smith et al., 2022). Tre revisioni (de jesus Catalã et al., 2021; Morris et al., 2009; Scapin et al., 2018) sono senza meta-analisi, quattro (Czech et al., 2022; Lauwenset al., 2020; Luoet al., 2019; Smith et al., 2022) con meta-analisi. Tutte le revisioni hanno incluso RCT crossover, sei hanno incluso anche RCT a gruppi paralleli (Czech et al., 2022; de jesusCatalã et al., 2021; Lauwens et al., 2020; Luo et al., 2019; Scapin et al., 2018; Smith et al., 2022); due revisioni hanno incluso serie di casi (Morris et al., 2009; Lauwenset al., 2020), due case report (Morris et al., 2009; Scapin et al., 2018) e una sola trial clinici non randomizzati (nRCT) (Scapin et al., 2018). L’età media dei pazienti è compresa fra 2 mesi e 80 anni, il range di superficie corporea colpita da ustioni, quando disponibile, è pari all’1-33%. Quattro revisioni hanno analizzato insieme la popolazione pediatrica e quella adulta (Czech et al., 2022; Luo et al., 2019; Morris et al., 2009; Scapin et al., 2018) mentre le altre tre si sono focalizzate solo sulla popolazione pediatrica (de jesusCatalã et al., 2021; Lauwens et al., 2020; Smith et al., 2022). Tutte le revisioni hanno come esito primario il controllo del dolore procedurale durante e/o dopo la cura della ferita, nello specifico durante il cambio di medicazione e/o lo sbrigliamento. Quattro revisioni valutano anche l’effetto della RV sul dolore durante la terapia fisica (Czech et al., 2022; Morris et al., 2009; Luoet al., 2019; Scapin et al., 2018). Tre revisioni (Czech et al., 2022; Lauwenset al., 2020; Smith et al., 2022) misurano l’effetto sul dolore esclusivamente della RV in senso stretto, le altre anche della RA. Come è ovvio, in tutte le revisioni l’intervento è aggiuntivo alla tradizionale terapia analgesica, somministrata anche al gruppo di controllo a cui si può accompagnare il conforto dei caregiver e/o un’altra tecnica di distrazione. Gli studi primari inclusi nelle revisioni hanno utilizzato i seguenti strumenti per la valutazione del dolore procedurale: APPT (Adolescent Pediatric Pain Tool), Scala FLACC (Face, Legs, Activity, Cry, Consolability), FPS (Faces Pain Scale), FPS-R (Faces Pain Scale-Revised), GRS (Graphic Rating Scale), NRS (Numerical Rating Scale), PBS (Pain Behavior Scale), VAS (Visual Analogue Scale), VAT (Visual AnalogueThermometer), WBF(Wong-Baker Faces), WBFPRS (Wong-Baker Faces Pain Rating Scale), WGRS (Word Graphic Rating Scale). Gli ambienti di realtà virtuale implementati sono stati: Bobby Gets a Burn, Chicken Little, Ditto, Dreamland, Hospital Harry, Need For Speed, Roller Coaster, Snow World,Spider World. Per quanto concerne gli esiti sul dolore procedurale, le tre revisioni sistematiche senza meta-analisi hanno evidenziato una riduzione del dolore nel gruppo di intervento statisticamente non significativa rispetto al gruppo di controllo, quelle con meta-analisi una diminuzione statisticamente significativa con una dimensione di effetto medio-alta (Cohen, 2013).
Qualità metodologica delle revisioni incluse con AMSTAR 2 (Tabella 4).
Tabella 4. – AMSTAR 2.
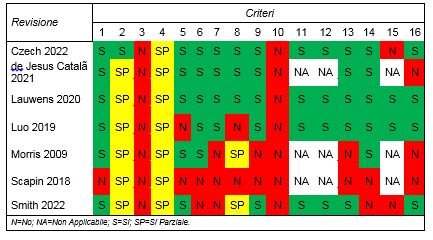
Non è stato possibile assegnare una risposta pienamente positiva a tutti e sedici i criteri previsti da AMSTAR 2 per le revisioni incluse; quella con il migliore rapporto tra criteri rispettati e complessivi ha raggiunto uno score di 14/16 (Lauwens et al., 2020), quella con il peggiore rapporto ha fatto registrare uno score di 2/16 (Scapin et al., 2018). Per nessuna delle revisioni è stato possibile attribuire una risposta affermativa ai criteri numero 3 (“Gli autori hanno spiegato il razionale con cui hanno operato la selezione dei disegni di studio da includere nella revisione?”) e numero 10 (“Gli autori della revisione hanno riferito sulle fonti di finanziamento per gli studi inclusi nella revisione?”).
DISCUSSIONE
Risultati principali
Questa overview si è proposta di sintetizzare le attuali prove di efficacia sull’effetto della realtà virtuale come intervento complementare alla tradizionale terapia analgesica sul dolore procedurale da cura della ferita. Tutte le revisioni incluse hanno riscontrato una riduzione del dolore procedurale nel gruppo sperimentale, sebbene non per tutte l’effetto sia stato statisticamente significativo. La gestione del dolore e dell’ansia ha un impatto critico sull’esito a breve e lungo termine, specie nei bambini, che sono stati la popolazione di riferimento di quattro delle sette revisioni sistematiche incluse (de Jesus Catalãet al., 2021; Lauwens et al., 2020; Luo et al., 2019; Smith et al., 2022). La cura della ferita da ustione rimane una delle aree più difficili per il controllo del dolore e quella in cui i bambini riportano costantemente alcune delle loro peggiori esperienze (Pardesi et al., 2017); si stima che fino al 38% di tutte le vittime di ustioni pediatriche sviluppi un disturbo d’ansia dopo il ricovero, con un noto contributo del dolore al conseguente stress acuto e rischio di sindrome da stress post traumatico (Meyer et al., 2007; Rimmer et al., 2014). Le procedure dolorose quotidiane, che i bambini con ustione devono sopportare spesso provocano alti livelli di ansia che a loro volta esacerbano i livelli di dolore (Gorczyca et al., 2013; Sharar et al., 2008; Summer et al., 2007). Sebbene possa sembrare logico presumere che i livelli di ansia diminuiscano nel tempo man mano che si familiarizza con il dolore procedurale, è vero esattamente il contrario (Summer et al., 2007). Il dolore è composto da tre dimensioni: sensoriale-discriminativa, affettivo-motivazionale e cognitivo-valutativa (Silva et al., 2015; Scapin et al., 2018). La dimensione sensoriale-discriminativa si riferisce ai meccanismi nocicettivi, come la localizzazione, la durata e l’entità del dolore; quella affettivo-motivazionale è la sensazione spiacevole che il dolore provoca, direttamente legata allo stato psicologico e al contesto culturale della persona. Infine, la dimensione cognitivo-valutativa comprende un insieme di processi di modulazione del dolore, come i fenomeni di attenzione-distrazione che racchiudono il significato e l’interpretazione della persona in relazione al momento doloroso (Silva et al., 2015). Il dolore quindi non dipende solo dall’intensità dello stimolo per la sua modulazione nel sistema nervoso centrale ma è influenzato da fattori psicosociali e neurosensibili, da qui la considerazione che le modalità con cui il dolore viene percepito sono personali e non trasferibili (Scapin et al., 2018). I risultati indicano una significativa riduzione di tutte e tre le dimensioni del dolore quando è stato applicato l’intervento di RV (Scapin et al., 2018; Schmitt et al., 2011). Secondo la teoria della capacità attenzionale limitata (McCaul et al., 1984), quando uno stimolo doloroso raggiunge un certo livello di intensità attirerà l’attenzione e diminuirà l’efficacia della distrazione. A partire da questa teoria, molti approcci finalizzati a distrarre dal dolore sono stati sviluppati e testati (Birnie et al., 2014; Miller et al., 2010). Sono state formulate numerose teorie aggiuntive che cercano di spiegare il meccanismo alla base dell’effetto di riduzione del dolore da parte degli interventi di distrazione, ma non è stato raggiunto alcun consenso (DeMore et al., 2005; Luo et al., 2019). Tra i meccanismi proposti si va dalla semplice distrazione a processi più complessi che coinvolgono il sovraccarico sensoriale attraverso la stimolazione simultanea delle cortecce visive e uditive (Ang et al., 2021). La RV manifesta molto probabilmente i suoi effetti analgesici alterando la percezione del dolore e distogliendo l’attenzione dell’utente dalla procedura dolorosa, mentre gli analgesici agiscono direttamente sui recettori del sistema nervoso (Sharar et al., 2008); la RV cambia il modo in cui la persona con ustione interpreta i segnali di dolore in arrivo e quindi si riduce l’attività cerebrale correlata al dolore (Hoffman et al., 2004c). In particolare nei bambini il segnale del dolore è più intenso e ha una maggiore durata (Lundeberg et al., 2013; Pancekauskaitė et al., 2018); inoltre il numero di nocicettori e di neuromediatori è maggiore rispetto al corpo di un adulto, con conseguente maggiore sensibilità al dolore (de Jesus Catalã et al., 2021). Il maggiore impatto del sintomo doloroso in età pediatrica rende particolarmente importante la sua gestione, in primis con i tradizionali metodi farmacologici. Tuttavia, le preoccupazioni per gli effetti collaterali degli oppioidi, la tolleranza e l’iperalgesia (Crawford et al., 2006; Hengelhardt et al., 2008; Kim et al., 2013) hanno portato a una maggiore attenzione verso gli approcci non farmacologici (Pardesi et al., 2017); tra questi ultimi rientrano le tecniche di distrazione tra cui la RV.
Implicazioni per la pratica
Sembra che i sistemi di RV possano essere applicati senza un significativo dispendio di tempo e risorse nelle cure cliniche di routine (Malloy et al., 2010) e utilizzati a lungo termine senza diminuirne gli effetti (Faber et al., 2013; Hoffman et al., 2001). Un maggiore livello di immersione sembra tradursi in una maggiore riduzione del dolore e dell’ansia: quando adulti e bambini possono interagire con l’ambiente virtuale l’intervento è più efficace rispetto a quando fanno solo da spettatori (Dahlquist et al., 2010; Hoffman et al., 2004c); inoltre passano meno tempo a pensare al dolore perché aumenta il coinvolgimento e il livello di distrazione (Scapin et al., 2018). Ad oggi, non ci sono prove che suggeriscano che un singolo scenario di RV sia superiore a un altro (Ang et al., 2021). La presenza di effetti collaterali come la cinetosi digitale durante l’intervento è stata registrata sporadicamente (Scapin et al., 2018). La tecnologia per la RV continuerà a diventare più facile da studiare e implementare man mano che diventerà sempre più disponibile a costi accessibili (Ang et al., 2021; Pardesi et al., 2017) e questo potrebbe rivelarsi un aspetto particolarmente prezioso per soggetti afferenti a Paesi in via di sviluppo, per i quali la prevalenza di ustioni, sia in età adulta che pediatrica, è sproporzionatamente maggiore (Ahuja et al., 2004; Alnababtah et al., 2016). L’ottimizzazione dell’integrazione dell’intervento nella pratica clinico assistenziale potrebbe portare a un migliore controllo del dolore procedurale durante la cura della ferita da ustione, a un minore uso di farmaci antidolorifici e, in definitiva, probabilmente a un minore ricorso di sedazione profonda o anestesia generale con le relative complicanze ed effetti collaterali associati (Ang et al., 2021; Pardesi et al., 2017). Occorre tenere presente che diversi sono gli aspetti che potrebbero influire sull’efficacia del trattamento e che quindi vanno tenuti in debita considerazione, come l’età, il genere, la condizione clinica, il temperamento della persona oltre alla qualità della rete di supporto, ai significati attribuiti al dolore dalla famiglia, all’empatia e agli atteggiamenti tenuti dai professionisti sanitari (de Souza et al., 2000; Scheffler et al., 2018).
Implicazioni per la ricerca
Dato che fattori psicologici, cognitivi, emotivi e ambientali influenzano la percezione del dolore di una persona, i bambini in età prescolare o scolare o gli adolescenti si trovano a fasi diverse in relazione a questi fattori; la ricerca futura quindi dovrebbe esplorare il loro impatto sull’effetto della RV per diverse fasce di età pediatrica (de Jesus Catalã et al., 2021) (es. 0-2, 3-5, 6-10, 11-14, 15-18 anni) e promuovere ulteriori studi per meglio valutare l’efficacia dell’intervento sulla popolazione adulta, per la quale tuttora non esistono prove incontrovertibili a favore della RV, magari operando anche una stratificazione per genere. Dovrebbero essere sperimentati più ambienti di RV di diversa durata e confrontati differenti tipi di piattaforme per verificare le variazioni sul controllo del dolore procedurale (Ang et al., 2021; de Jesus Catalã et al., 2021). Ciò in relazione al fatto che esistono diverse forme di RV e tecnologie correlate e dettagli tecnici come una migliore qualità di visualizzazione nei caschi, che possono portare a un impatto importante sull’entità dell’esperienza di sollievo dal dolore procedurale (Hoffman et al., 2006; Kipping et al., 2012; van Twillert et al., 2007). I prossimi studi potrebbero essere strutturati per valutare se l’uso ripetuto e a lungo termine della RV rimanga efficace nel controllare il dolore procedurale. Sebbene il maggiore divertimento favorisca il lavoro del team di caregiving in quanto la procedura di cura della ferita può essere eseguita più facilmente e c’è una riduzione dello stress, specie nel bambino (Das et al., 2005; Hoffman et al., 2004a; Maani et al., 2011; Parry et al., 2015), sarebbe necessario ottenere ulteriori conferme e studiare adeguatamente se l’applicazione della RV riduca o aumenti il tempo occorrente per la procedura: questo aspetto è particolarmente importante in caso di bambini in età prescolare perché potrebbero essere particolarmente poco collaborativi (Luo et al., 2019). Occorre infine svolgere più ricerche in merito ai costi di applicazione, alla manutenzione e agli aspetti igienici dei dispositivi di RV nelle istituzioni sanitarie (Lauwens et al., 2020; Scapin et al., 2018).
Limiti
Gli studi primari hanno manifestato una dimensione campionaria ridotta e prevalentemente orientata al reclutamento di soggetti di età pediatrica, il che limita la fiducia sui risultati e la loro generalizzabilità alla popolazione adulta. Per la natura dell’intervento è impossibile garantire la cecità di partecipanti e ricercatori. Gli studi futuri dovrebbero assicurare che almeno il valutatore sia in cieco (de Jesus Catalã et al., 2021; Morris et al., 2009), altrimenti viene introdotto un potenziale bias (Fisher et al., 2018; Portney et al., 2009) che influenza la performance, la registrazione e la segnalazione dei risultati, diminuendo sostanzialmente la validità delle conclusioni (Portney et al., 2009). Dati i noti vincoli di budget, occorre sviluppare ulteriori analisi costi-benefici per determinare l’hardware e il software di RV ottimali e alla portata di ciascuna istituzione sanitaria (Ang et al., 2021; Lauwens et al., 2020; Luo et al., 2019). Il costo delle apparecchiature potrebbe ancora rendere difficile l’accesso a questa tecnologia nei paesi in via di sviluppo; pertanto, è importante studiare altre forme più economiche di terapie di tipo immersivo per favorirne la diffusione e l’accessibilità (Small et al., 2015). Oltre a un possibile problema di costi, l’adozione diffusa della RV potrebbe generare una serie di sfide tra cui l’adeguata formazione del personale, l’impostazione personalizzata in funzione dello specifico utilizzo e delle caratteristiche del paziente e il necessario supporto tecnico (Markus et al., 2009). Un altro limite è dato dalla variabilità del timing di valutazione del dolore (es. prima, durante e dopo la cura della ferita; o solo dopo o solo durante la procedura; entro la prima settimana dal ricovero, durante la seconda o terza volta che si ripete la procedura, dal terzo al quinto giorno dopo il ricovero) (Leuwens et al., 2020). Infine, un minore ricorso agli analgesici come effetto del beneficio registrato dall’intervento dovrebbe comportare meno effetti collateralia parità di riduzione del dolore; tuttavia questo aspetto è indagato in modo ancora non soddisfacente (Lauwens et al., 2020; Luo et al., 2019).
CONCLUSIONI
La gestione del dolore è un campo in continua evoluzione e l’uso della RV per il controllo del dolore procedurale da cura della ferita da ustione ha manifestato risultati promettenti supportati da dati significativi, specie per la popolazione in età pediatrica.
Conflitto di interessi
Si dichiara l’assenza di conflitto di interessi.
Finanziamenti
Gli autori dichiarano di non aver ottenuto alcun finanziamento e che lo studio non ha alcuno sponsor economico.






