RIASSUNTO
Introduzione Anche se numerosi studi clinici mostrano come un buon controllo dell’asma sia ottenibile per la maggioranza dei pazienti affetti dalla malattia, nella pratica questo obiettivo è lontano dall’essere raggiunto. Le ragioni possono essere molteplici, ma le cause principali includono la mancata aderenza al trattamento e una scarsa conoscenza della malattia da parte del paziente. Scopo di questa indagine è valutare il livello delle conoscenze relative alla malattia e ai suoi trattamenti in un campione di pazienti asmatici, al fine di identificarne i bisogni educativi.
Materiali e metodi L’indagine è stata condotta, utilizzando un questionario autosomministrato a risposte multiple, su un campione formato da 80 pazienti di età superiore ai 18 anni, afferiti al Servizio di Allergologia Generale dell’Azienda Ospedaliera di Lecco dal giugno al settembre 2009 per una prima diagnosi di asma o per visite di follow-up.
Risultati L’analisi delle risposte ottenute indica che per la maggior parte i pazienti inclusi nello studio sanno in generale che cos’è l’asma e che cosa avviene nelle vie aeree durante un attacco acuto; nel complesso appaiono invece carenti le conoscenze riguardo alle terapie farmacologiche fondamentali e alle loro modalità di impiego, con potenziali ripercussioni negative sulla compliance.
Conclusioni I dati emersi dall’indagine evidenziano la necessità di interventi educazionali mirati a fornire ai pazienti asmatici maggiori informazioni sui trattamenti utilizzati, per migliorare le loro capacità di gestione della malattia e coinvolgerli attivamente nel patto terapeutico.
Parole chiave: asma, controllo dell’asma, pazienti asmatici, bisogni educativi, interventi educazionali, assistenza infermieristica
Observational study on the educational needs of asthmatic patients
ABSTRACT
Introduction Although many studies show that good asthma control is possible for the majority of people affected by the disease, in clinical practice this goal is often not achieved. The reasons may be countless, but the most common causes include patients’ lack of compliance and poor knowledge of the disease. The purpose of this survey was to evaluate the level of knowledge about the disease and its treatment among a group of asthmatic patients, in order to identify their educational needs.
Materials and methods The survey was conducted, using a self-administered multiple choice questionnaire, on a sample of 80 patients over 18 years old who attended the Allergology Department at the Hospital of Lecco between June and September 2009 for a first diagnosis of asthma or a follow-up visit.
Results The analysis of the data suggests that overall the patients enrolled knew what asthma is and what happens in the airways during an acute attack; on the other hand, many of them appeared to have inadequate knowledge of asthma medication use, with potential negative consequences on adherence to treatment.
Conclusions The results of the survey point out the need for educational interventions aimed at providing more information on asthma treatment, to improve patients’ ability to participate actively in the management of the disease.
Key words: asthma, asthma control, asthmatic patients, educational needs, educational interventions, nursing
![]()
INTRODUZIONE
L’asma può essere definita come una malattia infiammatoria cronica delle vie aeree caratterizzata da un aumento della reattività bronchiale, che si manifesta con episodi ricorrenti di broncocostrizione diffusa associati a dispnea, respiro sibilante e tosse. Gli attacchi, di gravità variabile, spesso si risolvono spontaneamente o dopo terapia appropriata (GINA, 2006, 2011). L’asma costituisce un importante problema di salute pubblica a livello mondiale; si stima che ne soffrano circa 300 milioni di persone, e che le morti causate dalla malattia siano pari a circa 250.000 ogni anno (Beasley, 2004; Masoli et al., 2004).
Le linee guida internazionali per il trattamento dell’asma prevedono l’uso di farmaci “di fondo” e di farmaci sintomatici. I primi, che comprendono antinfiammatori (in particolare corticosteroidi) e bronco-
dilatatori beta2 agonisti a lunga durata d’azione, devono essere assunti quotidianamente a lungo termine, anche in assenza di sintomi, e hanno lo scopo di mantenere la malattia sotto controllo clinico. I farmaci sintomatici, come i beta2 agonisti a breve durata d’azione, sono invece quelli da utilizzare al bisogno, che agiscono alleviando rapidamente la broncocostrizione e i sintomi acuti che l’accompagnano (GINA, 2006, 2011).
Nella maggior parte dei casi un impiego corretto dei farmaci oggi disponibili può permettere di ottenere un buon controllo della malattia, inteso sia come diminuzione delle sue manifestazioni cliniche sia in termini di riduzione del rischio di esacerbazioni, rallentamento del declino della funzione polmonare e sicurezza del trattamento (GINA, 2006, 2011). Per molti pazienti asmatici questo obiettivo rimane però lontano dall’essere raggiunto, soprattutto a causa di una conoscenza insufficiente della malattia e dei farmaci utilizzati e di una scarsa aderenza alle terapie prescritte (Bender, 2009; Kips, Pauwels, 2000; Laforest et al., 2009).
Questa indagine si è quindi proposta di valutare, mediante un questionario autosomministrato, le conoscenze rispetto alla malattia e ai principali farmaci impiegati per il suo trattamento di un gruppo di pazienti assistiti presso il Servizio di Allergologia dell’Azienda Ospedaliera di Lecco, al fine di identificare i loro bisogni educativi.
MATERIALI E METODI
L’indagine è stata condotta su un campione formato da 80 pazienti adulti di ambo i sessi, alla prima diagnosi di asma o con malattia già nota, afferiti al Servizio di Allergologia dell’Azienda Ospedaliera di Lecco nel periodo compreso tra il 26 giugno e l’11 settembre 2009; sono stati arruolati nello studio solo i pazienti che non avevano in precedenza mai frequentato corsi educazionali sull’asma.
Lo strumento utilizzato è l’Asthma Behaviour Change (ABC) Questionnaire, validato da uno studio monocentrico della durata di 3 anni condotto in Francia presso l’Ospedale Universitario di Montpellier (Trebuchon et al., 2009); la versione tradotta in lingua italiana, sottoposta alla verifica di un revisore esterno, è riportata nell’Allegato 1. Il questionario comprende 45 domande a risposta multipla che si articolano in 9 item: 7 riguardano i comportamenti del malato di fronte a diverse situazioni cliniche, dall’assenza di sintomi all’attacco d’asma grave, mentre 2 valutano in maniera più diretta le cognizioni rispetto alla fisiopatologia e ai trattamenti farmacologici della malattia.
Il questionario è stato distribuito dagli infermieri del Servizio di Allergologia, che avevano il compito di spiegare lo scopo dell’indagine ai pazienti e di raccoglierne il consenso informato. Per la compilazione i pazienti avevano a disposizione fino a 30 minuti in un ambiente confortevole e tranquillo; al termine, per rispetto della privacy i questionari sono stati imbucati in un’urna chiusa dagli stessi pazienti.
RISULTATI
Le caratteristiche generali degli 80 pazienti (43 maschi e 37 femmine) che hanno risposto al questionario durante il periodo di osservazione della durata di 15 settimane sono riassunte nella Tabella 1.

Il campione risulta in buona parte composto da soggetti con un basso livello di istruzione, prevalentemente lavoratori dipendenti o pensionati, con un’età media piuttosto elevata; molti soffrivano d’asma già da diversi anni.
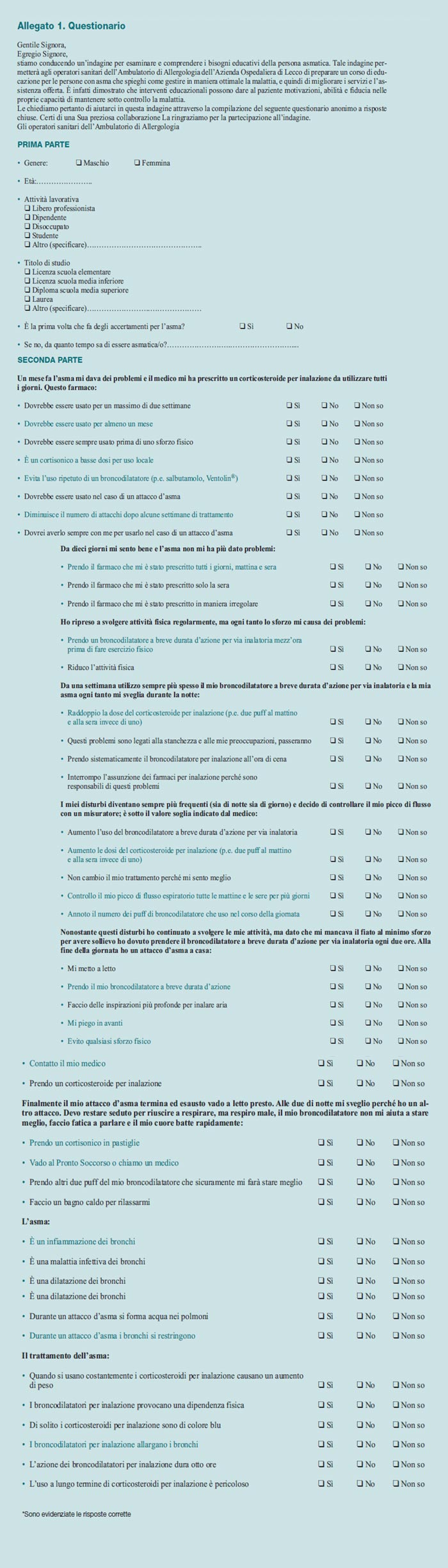
Le tabelle successive illustrano le risposte ottenute per una serie di domande tratte dal questionario e volte a verificare le conoscenze dei pazienti riguardo agli aspetti fisiopatologici basilari della malattia e alle terapie farmacologiche più comunemente utilizzate. A questo proposito, il quadro che emerge dalla Tabella 2 indica che la grande maggioranza dei partecipanti all’indagine sa che l’asma è una malattia delle vie aeree di natura infiammatoria (80%) e di origine non infettiva (71,2%), con episodi acuti legati a una riduzione della pervietà dei bronchi (85%); correttamente, circa due terzi dei pazienti non associano inoltre gli attacchi d’asma ad altre condizioni patologiche come l’edema polmonare.
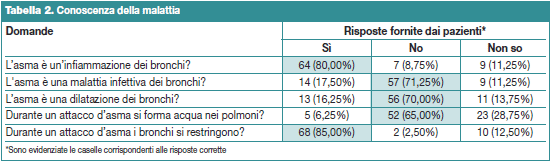
Nel complesso appare invece nettamente più basso il livello di informazione sui principali farmaci utilizzati nel trattamento della malattia (Tabella 3), in termini sia di modalità di impiego sia di possibili effetti collaterali.
Per esempio, sono meno della metà i pazienti che escludono un rischio di dipendenza fisica con i broncodilatatori beta2 agonisti o che indicano come inferiore alle 8 ore la durata d’azione del salbutamolo (assunto come farmaco esemplificativo nel questionario), mentre molti sono incerti sulle potenziali conseguenze negative correlate all’uso dei corticosteroidi per via inalatoria. Per quanto riguarda in particolare questa ultima classe di farmaci, sono relativamente pochi (31,2%) i pazienti che ritengono di doverli assumere a lungo termine, per almeno un mese, e ancora meno sono quelli che hanno le idee chiare sul loro utilizzo nel caso di un attacco d’asma.
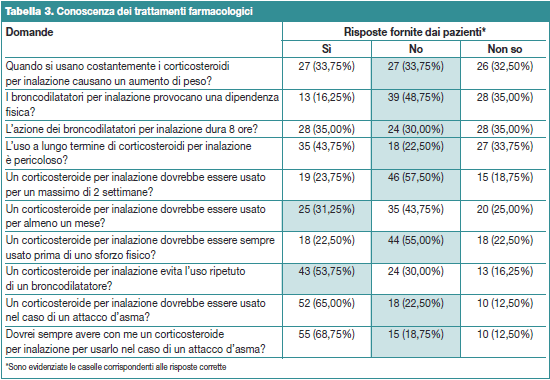
Le incertezze sulla necessità di seguire regolarmente una terapia di fondo a lungo termine con corticosteroidi per inalazione sono ribadite dai dati esposti nella Tabella 4, che si riferiscono ai comportamenti da tenere dopo una riacutizzazione lieve che non comporta una limitazione delle normali attività (vedi Allegato 1).
Anche se le percentuali dei pazienti che rispondono correttamente sono alte, rimane comunque preoccupante la quota di coloro che su questo punto forniscono risposte non corrette o non sanno rispondere.
Come mostra infine la Tabella 5, di fronte a un attacco d’asma grave la maggior parte dei partecipanti si rivolgerebbe giustamente a un Pronto Soccorso o a un medico senza ricorrere a ulteriori somministrazioni di broncodilatatori per via inalatoria se questi si sono già dimostrati inefficaci.
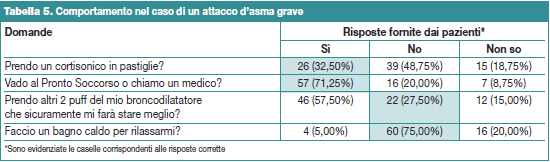
Sono però solo circa un terzo i pazienti che altrettanto correttamente assumerebbero corticosteroidi per bocca.
DISCUSSIONE
L’analisi dei dati raccolti nel corso dell’indagine ha evidenziato la presenza di carenze conoscitive che riguardano principalmente le proprietà e le modalità di impiego dei farmaci di uso più comune e i comportamenti volti a evitare le situazioni che determinano esacerbazioni della malattia. Queste carenze possono essere almeno in parte attribuite alle caratteristiche del campione esaminato, costituito in prevalenza da pazienti di età medio-alta con un livello culturale modesto. Più in generale una conoscenza insufficiente dei trattamenti, a cui consegue una compliance inadeguata, può essere legata all’andamento episodico della malattia e alla complessità della terapia, che in molti casi si basa sull’uso di più farmaci. Nell’asma fasi sintomatiche si alternano a periodi di remissione durante i quali i pazienti possono sospendere l’assunzione dei farmaci prescritti considerandosi erroneamente non più malati; oppure i pazienti possono decidere di interrompere i trattamenti perché ritengono troppo complicato il loro regime terapeutico (Bender, 2009). Un altro fattore importante è ovviamente la scarsità delle informazioni fornite dai professionisti sanitari, che spesso dedicano troppo poco tempo all’educazione dei pazienti asmatici.
Come per altre malattie croniche, un controllo ottimale dell’asma può essere raggiunto solo se i pazienti sono messi nelle condizioni di collaborare con i medici e gli infermieri che li assistono e di svolgere un ruolo attivo nella gestione della malattia. Ciò presuppone lo sviluppo e il rinforzo continuo della relazione tra malati e operatori sanitari. A tale scopo, questi ultimi dovrebbero indagare il grado di accettazione della malattia da parte del paziente, la sua percezione dello stato di malato, la sua capacità di monitorare l’evoluzione della malattia e le risposte ai trattamenti e di usare in maniera appropriata i farmaci, con l’organizzazione di piani di cura personalizzati. Sono infatti numerosi i pazienti in cui un atteggiamento negativo nei confronti della propria condizione si ripercuote sulla compliance, o quelli che valutano il controllo dell’asma come buono o discreto anche quando le sue manifestazioni cliniche sono causa di evidenti limitazioni nelle attività quotidiane. Gli operatori dovrebbero inoltre prestare attenzione alla qualità della comunicazione: una mancata comprensione delle informazioni ricevute genera frequentemente dubbi e paure sugli esiti della malattia o sui possibili effetti avversi dei farmaci, che possono agire da barriera alla ricezione di altre informazioni e ostacolare l’aderenza al trattamento. Al contrario, i pazienti a cui sono offerte indicazioni chiare e precise possono a loro volta fornire più facilmente indicazioni utili per eventuali aggiustamenti della terapia (Bender, 2009; GINA, 2006, 2011; Magar et al., 2005; van den Borne, 1998).
Per rispondere alle difficoltà e ai bisogni informativi dei pazienti asmatici è necessario attivare in maniera sistematica programmi di educazione all’asma, già avviati in diversi centri di allergologia. Nell’ambito di questi programmi gli infermieri possono assumere compiti educativi riguardo ad aspetti che comprendono: la ripresa dei concetti trattati dal medico sulle caratteristiche della malattia, sui fondamenti della terapia e su che cosa si intende per “controllo dell’asma”; l’approfondimento delle spiegazioni su quali sono i fattori scatenanti l’asma, come riconoscere le esacerbazioni della malattia, che cosa fare in caso di crisi acute, come stimare la gravità degli attacchi; l’insegnamento delle tecniche di inalazione dei farmaci e di misurazione del picco di flusso espiratorio e la verifica della loro correttezza; l’addestramento alla compilazione del diario giornaliero dei sintomi.
Interventi educazionali articolati, diretti anche ad accrescere la capacità del paziente di gestire le riacutizzazioni della malattia, possono avere effetti positivi che includono un miglioramento dell’aderenza al trattamento, dei sintomi, dei parametri clinici e della qualità della vita e una riduzione del ricorso ai servizi sanitari e dei ricoveri in Pronto Soccorso (Côté et al., 2001; GINA, 2006, 2011; Magar et al., 2005; Radeos et al., 2001).
CONCLUSIONI
I risultati di questa indagine sottolineano la necessità di implementare, presso il Servizio di Allergologia dell’Azienda Ospedaliera di Lecco come in altre strutture ospedaliere analoghe, iniziative strutturate di formazione dei pazienti asmatici. Per ottenere un buon controllo dell’asma è essenziale che i pazienti siano in grado di comprendere gli obiettivi del trattamento e le sue modalità di attuazione: emerge quindi evidente l’esigenza di organizzare programmi educazionali adeguati, all’interno dei quali il personale infermieristico può ricoprire un ruolo importante, mirati a migliorare le loro capacità di autogestione della malattia.
Allegato 1