RIASSUNTO
Introduzione Molti studi, condotti per lo più su gruppi di pazienti, indicano che la percezione dell’attesa in Pronto Soccorso può essere influenzata da diversi fattori. Scopo di questa indagine è investigare l’esperienza vissuta da familiari in attesa nella sala di aspetto di un reparto di Pronto Soccorso italiano.
Materiali e metodi L’indagine è stata condotta, attraverso un’intervista semistrutturata a risposte aperte, su un campione di convenienza formato da 26 familiari di pazienti assistiti presso un Dipartimento di Emergenza e Accettazione di II livello.
Risultati L’analisi delle testimonianze raccolte mostra che l’esperienza dell’attesa in sala di aspetto è fortemente condizionata dalla qualità e quantità delle informazioni ricevute. Una comunicazione scadente con gli operatori sanitari è associata a sensazioni ed emozioni negative come frustrazione, irritazione, stress e paura.
Conclusioni Dai risultati ottenuti emerge la necessità di prestare grande attenzione al processo di comunicazione, cercando di ottimizzarne tutti gli aspetti. In particolare è necessario identificare i canali e le interfacce che possono rispondere in maniera più efficace ai bisogni dell’utenza in attesa, e strutturare momenti di comunicazione all’interno dei piani di lavoro.
Parole chiave: Pronto soccorso, sala di aspetto, familiari dei pazienti, tempo di attesa
The waiting experience in the Emergency Department: a qualitative study on patients’ family members
ABSTRACT
Introduction Many studies, mostly conducted on patients, suggest that the waiting experience in the Emergency Department may be affected by several factors. The aim of this survey was to explore how waits were perceived by patients’ family members in an Italian Emergency Department.
Material and methods The survey was conducted, using an open-ended semi-structured interview, on a convenience sample composed by 26 adult family members of patients admitted to the Emergency Department of a II level hospital.
Results The analysis of the interviews collected shows that the waiting experience of patients’ family members is strongly influenced by the quality and quantity of information received. Poor communication with the Emergency Department staff is associated to negative feelings and emotions such as frustration, anger, distress and fear.
Conclusions The results obtained indicate the need of paying attention to the communication process between health professionals and patients’ family members, and of improving all its aspects. In particular, it is necessary to identify channels and interfaces which could better respond to the needs of accompanying persons in the Emergency Department waiting room, and to organize specific moments of communication within the work plans.
Key words: Emergency department, waiting room, patients’ family members, waiting time
![]()
INTRODUZIONE
Per i familiari di un paziente in cura presso un reparto di Pronto Soccorso, l’esperienza dell’attesa in sala di aspetto assume una particolare valenza emotiva che è determinata principalmente dalla preoccupazione per la salute della persona cara. Questa esperienza può però essere influenzata da numerosi altri fattori. In generale, le attese in solitudine e prive di informazioni sono meno tollerate rispetto a quelle condivise con un gruppo; le attese trascorse “senza far niente”, senza essere coinvolti in qualcosa, sembrano più lunghe e frustranti, e lo stesso vale per le attese avvertite come ingiuste. Al contrario, la percezione di un servizio di buona qualità risulta rassicurante e induce le persone a pazientare meglio, affrontando l’attesa con meno ansia; soprattutto, le attese nel corso delle quali si è informati sul processo di cura vengono vissute in maniera più positiva sia dai pazienti assistiti sia dai loro accompagnatori (Corbett et al., 2000; Ekwall et al., 2008, 2009; Maister, 1985; Papa et al., 2008). Diversi studi sottolineano come l’esperienza dell’attesa sia fortemente condizionata dai rapporti comunicativi che si instaurano tra i soggetti coinvolti (personale sanitario, pazienti e familiari) ma anche da stimoli interni (come esperienze pregresse, background personale) e da fattori esterni ambientali (Bruni et al., 2007; Callieri, 1981). Tuttavia, per la maggior parte le indagini pubblicate sull’argomento prendono in esame l’esperienza dell’attesa nei pazienti, mentre molto meno numerosi sono gli studi condotti sui loro familiari. Partendo dagli assunti sopra esposti, questo studio si propone di investigare la percezione dell’attesa in un gruppo di familiari di pazienti accolti nel Pronto Soccorso di un ospedale italiano, analizzando i temi dominanti dell’attesa e le variabili che li condizionano.
MATERIALI E METODI
Contesto – L’indagine è stata realizzata presso la sala di aspetto del Pronto Soccorso di un ospedale provinciale di II livello dell’Area Vasta Centro della Regione Toscana. Le interviste sono state condotte nel corso di un giorno feriale del gennaio 2011 (dalle 9 alle 20). La sala di aspetto, un ambiente comune di circa 70 metri quadrati, era allestita con sedute, monitor indicante i codici colore in trattamento, distributore automatico di alimenti e bevande, totem contenente opuscoli informativi e postazione di accoglienza con un operatore sociosanitario che svolgeva attività di supporto emotivo e di raccordo informativo per i familiari in attesa.
Partecipanti – Il campione di convenienza (disponibilità a partecipare all’indagine) era composto da familiari adulti di pazienti in cura, che si trovavano nella sala di aspetto da un minimo di 15 minuti. Sono stati esclusi i familiari di utenti pediatrici. La numerosità campionaria ottenuta durante l’unica giornata di indagine è risultata sufficiente, in quanto si è raggiunta la saturazione dei dati (ridondanza dei significati).
Procedura – Le testimonianze dei familiari in attesa sono state raccolte mediante un’intervista semistrutturata a risposte aperte, audioregistrata e trascritta. La narrazione degli intervistati veniva orientata attraverso l’utilizzo di una griglia di domande, ponendo attenzione ad approfondire gli elementi ritenuti più importanti per gli obiettivi dell’indagine ma senza limitare contenuti e modalità di espressione. La prima parte dell’intervista prevedeva la richiesta di informazioni su dati personali (come età e livello di istruzione) e durata dell’attesa in sala di aspetto; nella seconda parte venivano introdotte le domande mirate a facilitare l’esposizione del vissuto esperienziale (Tabella 1).
Per verificarne la correttezza, al termine di ogni intervista abbiamo riassunto quanto emerso nel corso del colloquio e chiesto agli intervistati di confermarne i contenuti. Per rendere più omogeneo lo svolgimento dei colloqui, abbiamo condotto congiuntamente le prime sei interviste.
Analisi dei dati – Il materiale raccolto è stato analizzato secondo il metodo di Van Manen (1990). Le interviste sono state trascritte integralmente e lette in maniera approfondita; è stata poi condotta una codifica aperta dei dati ricercando le frasi idiomatiche, isolando le affermazioni tematiche ed evidenziando le ridondanze di significati (Richards, Morse, 2007). In una terza fase si è effettuata una codifica analitica: partendo da quanto emerso si sono cercate le correlazioni tra i dati (links), con la creazione di una rete di relazioni che ha consentito di individuare i contenuti con il maggior numero di links, identificandoli come “temi” e permettendo l’interpretazione e l’attribuzione di significati. In base alla rete di analisi creata si sono quindi ricercate le variabili che incidevano sui temi identificati. Per garantire il rigore dell’analisi, le interviste sono state esaminate secondo questo approccio in maniera indipendente dalle due autrici, con un confronto successivo per verificare l’accordo delle valutazioni.
RISULTATI
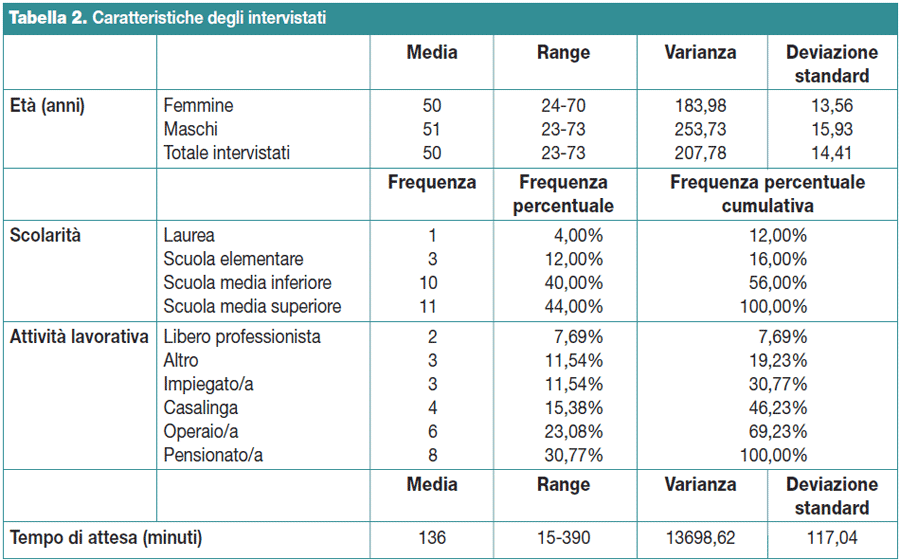
Il profilo dei 26 intervistati (12 maschi e 14 femmine) è riportato nella Tabella 2.
L’età media era di 50 anni, il livello di istruzione corrispondeva prevalentemente al diploma di scuola media inferiore o superiore. Il tempo di attesa riferito al momento dell’intervista andava da 15 a 390 minuti, con una media di 136 minuti.
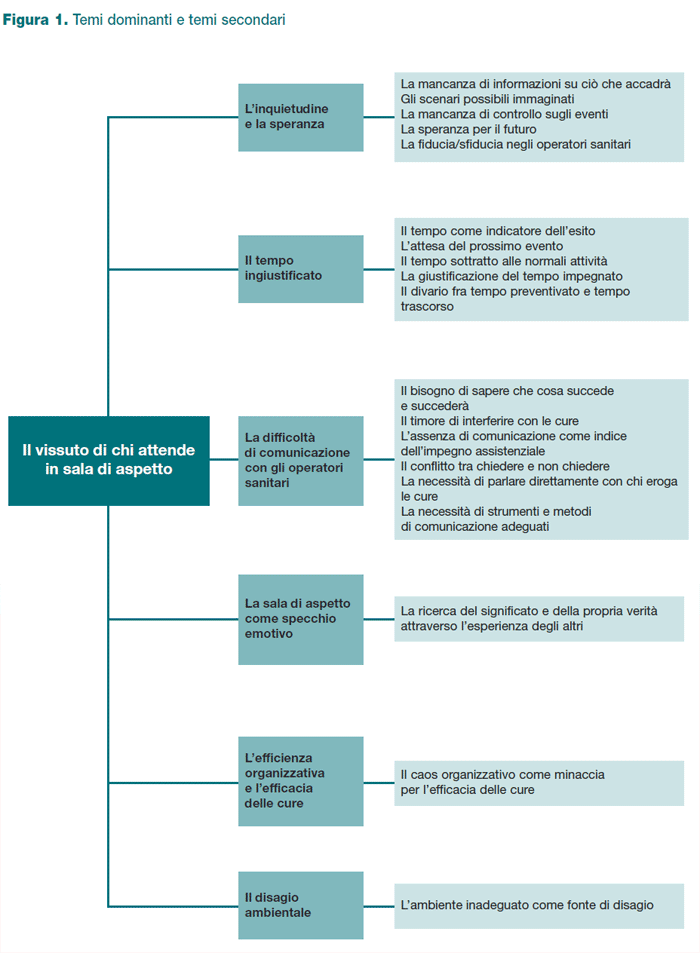
Dall’analisi delle interviste raccolte sono stati individuati 6 temi dominanti e 19 temi secondari, riassunti nella Figura 1.
L’inquietudine e la speranza
“No, non so niente da quando è entrato… Ho provato a chiedere al personale ma mi rispondono che devo aspettare e non sanno quanto; spero che non sia qualcosa di grave, ho paura… Siamo in balia del destino e non so proprio come andrà a finire…”.
“Vorrei sentire per lo meno qualche notizia, sapere quanto viene fatto; penso che non sia una cosa grave, però non sapere niente… Per lo meno dire ‘lui deve fare questo o questo’, perché non lasciano entrare nessuno, o anche dire ‘aspettate sta facendo la visita, l’ecografia’ e così via… Invece non si sa niente, né di quello che verrà fatto né di quello che sarà”.
Da frasi come queste emerge come la mancanza di informazioni condizioni la percezione degli intervistati, ponendoli di fronte a disorientamento e paura. La comunicazione con gli accompagnatori in attesa è di natura occasionale o su richiesta (“Se chiedi ti rispondono… Ogni tanto escono ma non ti dicono nulla… Se ci fossero problemi lo si vedrebbe, no?”), oppure deriva da necessità degli operatori sanitari (“Ci hanno chiamato quando avevano bisogno, come per chiederci i farmaci che assumeva…”). La carenza di informazioni genera in chi attende dubbi, timori, e di conseguenza insicurezza e ansia. Il non sapere porta a ipotizzare tutta una serie di scenari possibili, più o meno positivi o negativi (“Se ci vuole molto è perché è molto grave!”), ma che in ogni caso provocano una confusione emotiva importante. Quando gli intervistati venivano interrogati specificamente su che cosa immaginassero stesse accadendo all’interno del Pronto Soccorso emergevano le risposte più disparate, da “si risolverà tutto” a “potrebbe anche morire”. I quadri ipotizzati tendevano inoltre a cambiare rapidamente, con un affollamento di pensieri che era causa di turbamento durante tutta l’attesa. Un altro aspetto importante è la percezione della mancanza di controllo sugli eventi (“Non ho potuto fare niente, né posso fare qualcosa, è successo tutto improvvisamente… Chi se lo poteva immaginare!”), che induce frustrazione e destabilizzazione; c’è la sensazione che tutto possa cambiare in modo negativo, e spesso anche una forma di senso di colpa legato alla possibilità di avere contribuito a determinare l’evento.
Il tempo ingiustificato
“Sono qui da un bel po’, non capisco come mai dobbiamo aspettare così a lungo, c’è gente che sta qui da questa mattina… Penso alle persone che lavorano… Come fanno? Non possono perdere una giornata di lavoro… Andrebbe gestito un po’ da casa tramite il medico di famiglia, lui dovrebbe dare istruzioni, e sarebbero visitati in ambulatori aperti tutto il giorno… Ora qui devo ancora aspettare e non ho idea di quanto tempo…”.
“Il fatto di poter sapere il tempo di attesa indicativo, le scadenze, se lungo oppure corto, sarebbe già un risultato; e posso dire va bene, aspetterò, che se arrivano persone più gravi avranno la precedenza è ovvio, però intanto mi posso organizzare anche a casa…”.
Il tempo che passa viene vissuto dai familiari come attesa del prossimo avvenimento, con la speranza che tale avvenimento si verifichi il prima possibile e abbia una valenza positiva. Il tempo trascorso viene inoltre inteso come un indice di come stanno andando le cose “dentro” (“Se ci vuole tanto è perché è grave…”), che può essere interpretato in maniera differente in base alle proprie aspettative, a quanto è successo alla persona cara, a quanto accade nella sala di aspetto o a eventuali esperienze simili precedenti (“Anche l’altra volta c’è voluto un monte di tempo…”). Diverse frasi tratte dalle interviste esaminate indicano che in generale l’attesa prolungata induce stress e irritazione, oltre che incertezza e paura. In particolare, gli accompagnatori tollerano con difficoltà il tempo non giustificato: non avendo un quadro chiaro di quanto avviene all’interno del Pronto Soccorso, non sono in grado di spiegarsi i motivi dell’attesa. Anche in questo caso la fantasia gioca un ruolo importante, perché si ipotizzano scenari a cui vengono associati tempi (per l’effettuazione di visite, esami, trattamenti) che non sempre corrispondono a quelli effettivamente necessari (“In fondo quanto ci vorrà mai per fare un’ecografia!”). Un aspetto essenziale ulteriore è il tempo sottratto alle normali attività, attuali e future. I familiari spesso sottolineano la necessità di avere una stima della durata dell’attesa, per avere un’idea se non altro parziale su come possono riprogrammare lo svolgimento delle loro attività abituali (“Almeno mi organizzo!”) che è stato alterato dall’evento.
La difficoltà di comunicazione con gli operatori sanitari
“È quasi impossibile avere un contatto con i sanitari, perché loro sono dentro chiusi, non escono mai a dire qualcosa e quando escono non ti guardano neppure… Mentre noi qui stiamo aspettando qualche informazione; quella signora che è lì, non so se è un’infermiera, però non sa dire più di tanto… Noi abbiamo bisogno di aiuto, risposte; magari potessero mettere al suo posto un assistente sociale o un altro, per migliorare il collegamento fra noi e quelli che sono dentro… Lei è gentile, ma non può dirti tutto, mica è un medico, e non può entrare e uscire di continuo!”.
Fra tutti quelli individuati, la difficoltà di comunicazione con gli operatori sanitari costituisce il tema principale emerso da questa indagine. Il binomio mancanza di comunicazione uguale a frustrazione, ansia e stress affiora in tutte le interviste, con tutta una gamma di esempi, toni, sfumature, sillogismi. Da un lato la carenza nei processi di comunicazione viene attribuita a una generale mancanza di tempo e quindi almeno in parte giustificata (“Qui è tutto pieno! Come fanno a starti dietro…”); dall’altro però la natura stessa dell’esperienza dell’attesa nella sala di aspetto di un Pronto Soccorso determina una necessità di sapere, una necessità di ascoltare ed essere ascoltati che non può essere ignorata. Molti familiari in attesa dichiarano che “anche loro” devono essere presi in carico (“Anche noi abbiamo bisogno di sapere cosa accadrà, siamo preoccupati! Qui nessuno ti considera…”). Un dato interessante è che spesso questo bisogno, che indurrebbe a domandare, entra in conflitto con un altro fattore altrettanto forte: la paura di interrompere cure importanti con le proprie richieste (“Vorrei chiedere informazioni, ma hanno tanto da fare e non vorrei distrarli…”). Un altro aspetto degno di nota è legato al fatto che nella sala di aspetto era presente un operatore sociosanitario (“quella signora che è lì”) deputato all’accoglienza e al raccordo informativo. Questa figura viene pressoché unanimemente indicata come “brava e disponibile”; ciò nonostante, per la maggior parte degli intervistati risultava non adeguata come interfaccia comunicativa, fondamentalmente perché non era “dentro” ma “fuori” come loro. Alcuni considerano questo intermediario per lo più funzionale agli operatori sanitari impegnati nell’erogazione delle cure, che così non vengono “disturbati dalle domande dei parenti” (“Hanno messo un’infermiera per le domande, così non sono disturbati mentre lavorano…”), ma avrebbero preferito parlare direttamente con chi stava assistendo il proprio caro (“Se le viene chiesto qualcosa va a dentro a informarsi, ma su alcune cose non può dare risposte perché… Non può!”). Le motivazioni sono essenzialmente due: l’operatore non aveva autorità e conoscenze sufficienti per dare informazioni complete (“mica è un medico”); l’operatore non poteva fornire informazioni adeguate perché spesso sarebbe scaturito il bisogno di altre delucidazioni o verifiche, rendendo necessario un suo ritorno all’interno del Pronto Soccorso per consultare il personale che si stava occupando del paziente. Pertanto l’operatore, se da una parte poteva essere utile, dall’altra diveniva solo un ulteriore ostacolo.
La sala di aspetto come specchio emotivo
“Mi sono sentita male quando mi hanno detto ‘la sua mamma è già anziana, è messa male’… Che vuole dire? Qui quasi tutte le persone da curare sono vecchie! Tutte le persone hanno gli stessi diritti… Giovani o vecchi…”.
“Ci sono familiari veramente insistenti, che chiedono di continuo al personale del Pronto Soccorso! Bisogna trovare la forma di avere un contatto… Però io mi metto al posto di queste persone che stanno aspettando chissà da quanto… Con i bimbi, o genitori che sono anziani…”.
“Sarà dieci minuti fa che è uscita da dentro una signora piangendo, gridando ‘è morto, è morto’… Immediatamente mi si è gelato il sangue e ho pensato a mia mamma… Potrebbe succedere anche a me… Sono situazioni difficili…”.
Dai racconti degli intervistati emergono sempre elementi di confronto o immedesimazione rispetto a quanto succede alle persone che li circondano. La percezione dell’attesa quindi non è legata solo all’esperienza personale, ma anche a quanto accade intorno a loro: il significato di quanto stanno vivendo e provando viene cercato anche nelle esperienze degli altri. Si individuano similitudini o diversità: a un evento sfavorevole vissuto da un altro si reagisce negativamente, se si pensa ci siano possibili somiglianze con la propria situazione, oppure con sollievo, se ci sono delle differenze. Di fatto l’attesa collettiva in un’unica sala di aspetto porta le persone a osservare e osservarsi; attraverso la comparazione con le esperienze altrui si cerca inoltre di stabilire se l’assistenza è fornita in maniera corretta ed equa (priorità e adeguatezza nelle cure).
L’efficienza organizzativa e l’efficacia delle cure
“Sono in ansia per via della disorganizzazione del settore in generale! Manca il coordinamento fra di loro, sinceramente un qualcuno che sappia coordinare, che dica ‘bisogna fare così e così’… Invece quello rimpalla a quell’altro, a quell’altro ancora e così via… Sono ognuno per sé e tutti allo sbando, ecco! Ho fatto visitare la mamma dal mio dottore… Lui cosa ha fatto? Ha rimpallato all’ospedale! L’ospedale cosa ha fatto? Ha rimpallato al mio dottore, perché hanno detto che non si faceva così… Però chi soffre le conseguenze sono i pazienti e i familiari, perché io stando qui con mia mamma prendo forse il posto di qualcun altro, che forse ha più bisogno di noi! Creo inutile disagio prima per la mia mamma, poi per loro e infine per gli altri malati…”.
La questione dell’efficienza organizzativa rappresenta uno degli argomenti che sono stati più frequentemente affrontati. Il problema del funzionamento della macchina organizzativa si è proposto in maniera preponderante soprattutto nelle interviste coincidenti con il momento di massimo affollamento in sala di aspetto. Le interviste rivelano come chi attende in Pronto Soccorso spesso osservi con molta attenzione dati come ambiente, tempi, flussi, reazioni del personale, e sulla base delle informazioni raccolte formuli giudizi sulla capacità del sistema di rispondere alle proprie aspettative. Alcuni esprimono il timore che il caos organizzativo possa non solo aumentare i tempi di attesa, ma anche determinare “errori” nell’assistenza ai pazienti (“In tutto questo casino speriamo che non sbaglino!”). L’esperienza dell’attesa è pertanto influenzata, in senso positivo o negativo, dalla percezione delle modalità con cui il reparto funziona, in quanto si attribuisce una correlazione diretta tra buona organizzazione e buone cure.
Il disagio ambientale
“Qui è pieno, pieno… Siamo troppi, la sala è piccola, come vedi non c’è più posto, qualche volta sento che mi manca proprio l’aria e quindi vado fuori…”.
“Mi sento un po’ a disagio per tutto, in particolare per la struttura, secondo me è piccola per l’afflusso di persone… Sì, è pulita però lì mancano i libretti di informazione, per esempio, riviste, televisori con informazioni più dettagliate… Perché quello che è in sala dice solo quanti pazienti ci sono per colore, però sinceramente non mi serve a niente, anche perché non mi hanno detto che codice colore ha mia moglie…”.
Il comfort ambientale rappresenta uno degli aspetti importanti nella percezione della qualità delle cure ma non solo. Gli intervistati sottolineano come l’affollamento nella sala di aspetto (in questo caso soprattutto tra fine mattinata e metà pomeriggio) sia un fattore che crea ulteriore stress per gli accompagnatori dei pazienti. Chi attendeva manifestava il suo disagio lamentandosi soprattutto dell’ambiente di dimensioni troppo piccole rispetto all’afflusso e della mancanza di strumenti adeguati (come opuscoli o monitor) per fornire informazioni più dettagliate sulla situazione degli utenti in trattamento. Alcuni fanno anche notare che i sedili non permettevano di vedere la porta che separava la sala di aspetto dalle aree di cura del Pronto Soccorso; si sentivano quindi obbligati a stare in piedi per controllare quella porta, vista come una barriera. Il disagio li portava inoltre a muoversi continuamente, ricercando una collocazione nello spazio che li tranquillizzasse (“Esco ed entro continuamente, perché dentro non riesco a starci, mi manca l’aria, ma ho paura che mi chiamino e di non sentire…”).
DISCUSSIONE
In linea con quanto teorizzato da Maister (1985), dalle interviste analizzate emerge un insieme di sensazioni ed emozioni che derivano da molteplici fattori, come la mancanza di informazioni, i lunghi tempi di attesa, l’ambiente della sala di aspetto, analoghe esperienze precedenti, aspettative specifiche e background personale. Di fatto però tutti i vissuti sono riconducibili a un tema fondamentale: il bisogno di sapere. Le carenze in termini di informazione, comunicazione, relazione rappresentano l’elemento essenziale che condiziona tutta l’esperienza dell’attesa. L’ansia e la speranza, le sensazioni principali tra cui oscillano i familiari in attesa, sono onnipresenti e si manifestano in funzione della qualità delle interazioni con il personale sanitario; la comunicazione inadeguata si traduce immancabilmente in emozioni negative come rabbia e paura. Le interviste esaminate forniscono quindi indicazioni chiare sui bisogni degli accompagnatori che attendono in sala di aspetto, sottolineando la necessità di migliorare per quanto possibile il processo di comunicazione in tutti i suoi aspetti e componenti (emittente, ricevente, codice, canale, contesto e referente).
Emittente – Il personale del Pronto Soccorso dovrebbe essere preparato a gestire la relazione a tre operatori sanitari/paziente/familiari; la presa in carico relazionale di questi ultimi dovrebbe essere prevista come attività pianificata di assistenza. I bisogni primari espressi dai familiari in attesa segnalano in particolare la necessità di instaurare un rapporto comunicativo con interfacce ritenute effettivamente in grado di fornire risposte efficaci rispetto all’oggetto delle loro preoccupazioni. L’operatore sociosanitario deputato all’accoglienza è globalmente valutato come una figura positiva, ma nello stesso tempo non viene considerato un supporto informativo adeguato e sufficiente: perché non si occupa direttamente dei pazienti, o perché non lo si reputa dotato delle competenze necessarie.
Ricevente – I familiari dei pazienti dovrebbero essere preparati alla comunicazione. Dalla nostra indagine risulta per esempio che quasi nessuno ricordava il codice colore del malato, anche se tale codice era stato inizialmente comunicato a tutti gli intervistati. Questo dato riflette la necessità non solo di fornire informazioni, ma anche di verificare che le informazioni fornite siano comprese e non dimenticate, con l’utilizzo di tempi e strumenti adeguati.
Codice e canale – Il linguaggio parlato o scritto, le immagini, i toni e i tempi con cui le informazioni vengono comunicate dovrebbero essere adeguati all’utente; come riportano alcuni studi, può rivelarsi efficace anche l’uso di video (Corbett et al., 2000; Papa et al., 2008). L’importante è che le informazioni trasmesse risultino comprensibili e utili per chi le riceve. Molti dei familiari intervistati in questa indagine riferiscono per esempio come non utile il fatto di conoscere il numero dei codici colore in trattamento; al contrario, sarebbe stato per loro molto utile sapere in quale fase del percorso di cura si trovava la persona cara.
Contesto – L’analisi dei dati raccolti evidenzia come la situazione ambientale rappresenti una componente che incide sempre sulla sensazione di disagio dei familiari intervistati. Nelle sale di aspetto dei reparti di Pronto Soccorso si dovrebbe pertanto cercare di tutelare il comfort degli accompagnatori dei pazienti, adottando soluzioni (come ambienti multifunzionali, con spazi diversificati) che possano rendere meno gravosa l’attesa.
Referente – I processi di comunicazione dovrebbero essere comunque centrati su tre aspetti fondamentali, quelli che veramente sono oggetto di interesse da parte dei familiari in attesa: lo stato di salute della persona cara, le tempistiche e i possibili scenari futuri. Tutte le notizie non correlate a questo nucleo essenziale di informazioni vengono normalmente percepite solo come elementi di disturbo.
CONCLUSIONI
I risultati ottenuti in questa indagine mostrano come l’esigenza di informazioni sia un fattore preponderante nella percezione dell’attesa vissuta dai familiari di pazienti in cura presso un reparto di Pronto Soccorso. Interazioni inadeguate con il personale sanitario alimentano ulteriormente le sensazioni ed emozioni negative che solitamente caratterizzano una simile esperienza: emerge quindi con chiarezza la necessità di migliorare, nei limiti del possibile, i processi di comunicazione con gli accompagnatori che attendono in sala di aspetto. In particolare appare necessario individuare i metodi e gli strumenti più appropriati per integrare le funzioni già svolte dagli operatori incaricati dell’accoglienza, che non possono sopperire in maniera efficace ai diversi aspetti della relazione tra il personale sanitario, i pazienti e i loro familiari.
Ringraziamenti
Si ringrazia la psicologa Dott. Barbara Pellegrini per il prezioso aiuto nell’indagine.