INQUADRAMENTO GENERALE
Fare attività fisica rende felici. Pur sembrando un’affermazione scontata, questa non lo è, ancor di più se pensiamo a quanto possa far bene tutto ciò ad una persona che ha impostato la sua vita sul pensiero frutto di un disagio mentale.
Serviva un’attività non troppo impegnativa dal punto di vista fisico, che aggregasse, con costi contenuti rispetto l’attrezzatura, che potesse essere svolta in ogni contesto e anche in autonomia. In tal senso il fitwalking è la risposta più concreta e accessibile che si potesse immaginare.
Il fitwalking, che tradotto significa “camminare per il benessere” si concretizza come un’attività gestita da tutor specificatamente formati, e come valore aggiunto portatori di competenze cliniche e assistenziali. Qualche anno fa l’ASL Città di Torino ha formato tutor capaci di investire sulla salute, un’occasione da non farsi sfuggire per lavorare sulla prevenzione nell’ambito delle patologie spesso cronicizzanti legate alle patologie psichiatriche.
Le persone affette da disturbi della salute mentale, presentano inevitabilmente un aumentato del tasso di mortalità e una maggiore prevalenza delle patologie fisiche croniche, rispetto alla popolazione generale. Questi fenomeni risultano correlati sia all’assunzione prolungata di farmaci sia alla presenza di altri fattori di rischio quali:
– stili di vita non salutari (fumo, alcool, dieta, sedentarietà);
– inadeguata cura di sé;
– scarsa integrazione sociale e affettiva;
– difficoltà a riconoscere, cercare ed ottenere aiuto medico;
– bassa compliance ai trattamenti.
Si è dimostrato infatti, che esiste una stretta correlazione tra disturbi psichiatrici come la schizofrenia e lo sviluppo di una disfunzione metabolica. Una patologia che affligge tra il 22% e il 60% dei pazienti trattati con antipsicotici e che comprende una gamma di disturbi clinici associati ad un incremento del rischio di sviluppare diabete mellito di tipo 2 e patologie cardiovascolari, che contribuisce all’alto tasso di mortalità di questa popolazione.
Il movimento promuove un migliore funzionamento, dal punto di vista organico, ed incide positivamente sulla qualità di vita, sullo stato di salute e sul benessere globale delle persone. Gli studi sottolineano che gli effetti benefici vengono potenziati dallo svolgimento di un’attività fisica costante, regolare e crescente in termini di intensità e durata. Altri dati evidence based dimostrano anche che l’attività fisica nei pazienti con diagnosi di spettro psichiatrico ha impatto positivo sia su stati depressivi o di deflessione dell’umore, sia sui livelli di stress, ansia, frustrazione e relazioni interpersonali. Si rende quindi necessario impostare programmi di prevenzione e cura attraverso un insieme di attività, azioni ed interventi attuati con il fine di promuovere e conservare lo stato di salute ed evitare l’insorgenza di malattie o ritardarne le complicanze, secondo la triade terapeutica “farmaco-dieta-esercizio fisico” prevista dalla letteratura scientifica nei casi di molte malattie croniche definite esercizio-sensibili. In questo contesto si inserisce il progetto elaborato da un gruppo di infermieri del Servizio territoriale per la salute mentale.
OBIETTIVI DEL PROGETTO
– Fare attività fisica;
– Miglioramento dello stato di salute, riducendo il rischio di instaurarsi sindrome dismetabolica e l’insorgenza delle malattie correlate, soprattutto nelle persone sottoposte alla psicofarmacoterapia;
– Riduzione di l’esposizione ai principali fattori di rischio connessi a stili di vita non salutari (sedentarietà, inadeguata alimentazione, tabagismo, ecc…) ed emotivi come scarsa auto efficacia, sentimenti di tristezza, stress, disinteresse e scarsa motivazione;
– Riduzione di livelli di ansia, rabbia e/o la sua migliore gestione attraverso sviluppo del senso di controllo, della tolleranza alla frustrazione e della capacità di ristrutturazione cognitiva;
– Miglioramento delle relazioni interpersonali positive, aggregazione, socializzazione ed il confronto con persone che condividono problematiche simili, abilità sociali e l’incontro con le persone al di fuori del circuito psichiatrico;
SETTING E ORGANIZZAZIONE
Sono previsti:
– Un incontro di presentazione e somministrazione della testistica;
– Incontri a cadenza settimanale presso parco il parco cittadino appartenente alla zona territoriali di appartenenza;
– Un incontro con i pazienti di valutazione intermedia, con discussione rispetto ai risultati ottenuti e alle criticità emerse;
– Un incontro conclusivo di “restituzione” dell’esperienza al gruppo di progetto, pazienti e famigliari coinvolti, somministrazione test di gradimento;
– Un momento di aggregazione, che permetta al gruppo di proseguire in autonomia l’attività sportiva o di incontrarsi per altri motivi di condivisione tra pari.
INDICATORI SPECIFICI
Gli indicatori definiti riguardano essenzialmente lo scarto tra momenti diversi nella valutazione di seguenti scale validate o di alcuni dati clinici:
– Monitoraggio dei controlli ematochimici e strumentali (parametri ematochimici metabolici, ECG a riposo);
– Valutazione misure antropometriche (peso, altezza, circonferenza addominale, BMI);
– S.T.A.I. (State Trait Anxiety Inventory) Spielberger (1970);
– Scheda di autovalutazione del percorso (percepito della persona assistita);
– Scheda osservazionale di funzionamento sociale;
– Questionario sull’attività fisica quotidiana (IPAQ).
DESCRIZIONE
Sono stati reclutati al programma di esercizio terapia 24 partecipanti. Ai partecipanti è stata rivolta un’indagine attraverso una scheda di monitoraggio per verificare la presenza di sindrome metabolica (SM). I criteri diagnostici ed i cut-off si basano sui principi delle linee guida ATP III Adult Treatment Panel del National Cholesterol Education Program (NCEP 2005) e International Diabetes Federation (IDF 2009), perché più utilizzate in letteratura. Contemporaneamente alla realizzazione della scheda di monitoraggio per la presenza di sindrome metabolica, sono stati adeguatamente valutati i livelli di ansia. Una delle caratteristiche delle persone con una grave disabilità psichica è infatti la prevalenza dell’ansia su tutte le altre emozioni (cit. Fox, 2003). Questo scarso benessere psicologico dipende frequentemente dalla bassa autostima. Quindi la valutazione positiva di se stessi è importante per lo sviluppo e l’accrescimento del concetto globale di sé specialmente per queste persone che presentano una bassa stima di sé come i pazienti psichiatrici. L’incremento della stima di sé può essere, dunque considerato uno dei principali obiettivi del trattamento per i pazienti psichiatrici (Knapen et al., 2005). I test utilizzati per confrontare i cambiamenti d’ansia nei sei mesi di trattamento sono stai lo S.T.A.I. (State Traint Anxiety Inventory – Forma Y), strumento ampliamente utilizzato nei Centri di Salute Mentale (C.S.M.) con pazienti psichiatrici. Per valutare il funzionamento sociale del partecipante è stata utilizzata una griglia osservazionale che valuta i cambiamenti nelle relazioni interpersonali e capacita collaborative. Punti importanti per dare un giudizio globale sull’efficacia dell’attività. Tale strumento è stato compilato dai conduttori all’inizio di attività e dopo 6 mesi di trattamento.
RISULTATI
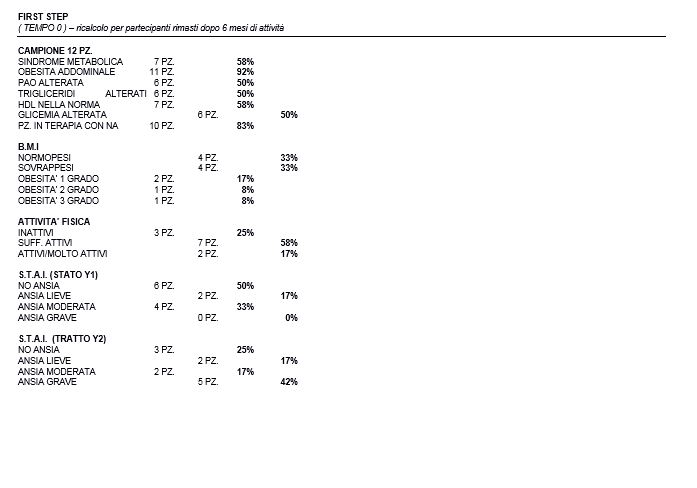
Inizio attività (ovvero Tempo 0)
Nel Tempo0 (Maggio 2021) il campione era composto da 24 partecipanti in prevalenza di sesso maschile (80%) e femminile (20%), di età compresa tra i 25 ed i 65 anni e con prevalenza di diagnosi di schizofrenia, disturbo bipolare e altre psicosi. Valutando i risultati, secondo i criteri diagnostici delle line guida ATP III il 54% dei partecipanti è risultato essere affetto da sindrome metabolica in linea con quanto riportato in letteratura (Penninx and Lange, 2018). Il 79% di essi assumeva antipsicotici atipici o di seconda generazione (SGA), mentre il restante quelli convenzionali, confermando quanto riportato dalla letteratura (Bozymski et al., 2018 et Jon and Kim, 2017). Analizzando i singoli criteri diagnostici, quella maggiormente colpita è la circonferenza addominale con l’87%, seguita dall’ipertensione arteriosa con il 67% e trigliceridi con il 50%. Inoltre il 29% del campione affetto dalla sindrome metabolica soddisfa almeno quattro criteri diagnostici.
La seconda parte della scheda valuta altre informazioni, tra cui attività fisica ed il BMI (Body Mass Inex), indici utilizzati per programmare e personalizzare le attività di gruppo. Per il BMI di questi partecipanti solo il 21% è normopeso mentre il 37% è sovrappeso, il 25% presenta obesità di I° grado, 4% di II° grado e il restante 8% di III°. Mentre per quando riguarda attività fisica il 17% del campione risulta inattivo, ossia che non svolge nessuna attività regolare, coloro che svolgono una lieve attività fisica sono il 71% e i restanti molto attivi ossia che svolgono almeno più di 4 ore a settimana sono il 12%.
Primo traguardo (ovvero Tempo1)
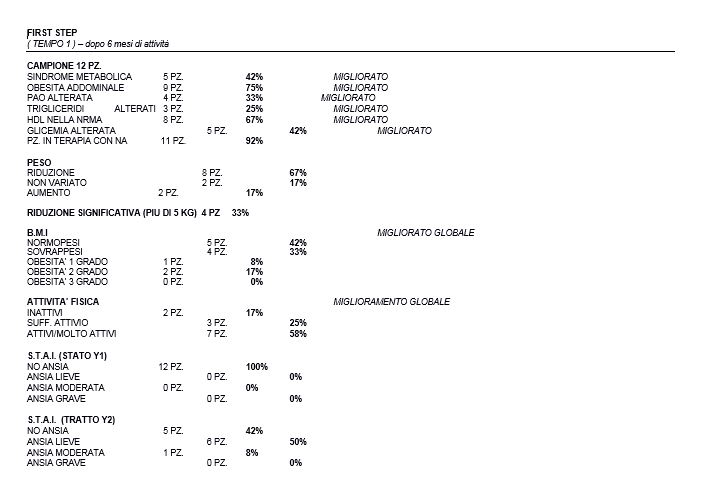
A distanza di 6 mesi di attività Tempo1 (Settembre 2021), per l’abbandono da parte dei partecipanti il campione si è ridotto al 12 partecipanti complianti nell’esercizio-terapia ed è stato eseguito a tutti il secondo monitoraggio T1.
Focalizzandosi sulla salute fisica si è osservato che l’esercizio terapia dopo 6 mesi di applicazione ha comportato una diminuzione del peso corporeo e della obesità addominale (diminuita da 92% a 75%) e del miglioramento in BMI. Si denota altresì anche una riduzione nei valori di Trigliceridi (diminuiti da 50% a 25%), nella Glicemia a digiuno (diminuita da 50% a 42%), nel Colesterolo HDL (miglioramento dal 58% al 67%). Si sostiene che, il significativo calo di peso nei 33% dei soggetti obesi, era dovuto al fatto che esercizio-terapia era proseguita nel tempo in modo autonomo ed era accompagnata dalla dieta.
L’attività motoria, quindi risulta essere utile nella riabilitazione del paziente con disabilità psichica poiché incrementa sostanzialmente lo stato di salute fisica. Anche per quanto riguarda i cambiamenti di ansia i risultati generati ottenuti con il test S.T.A.I. (finalizzato alla rilevazione e misurazione dell’ansia) suggeriscono una significativa efficacia. Nel caso di pazienti con disturbi psicotici, i valori di “ansia di stato” (ansia passeggera e provocata da circostanze contingenti che si dissolve subito dopo) è scomparsa totalmente, mentre i valori di “ansia di tratto” abituale (elemento relativamente stabile della personalità, secondo la psicoanalisi è un sintomo di un conflitto inconscio) suggeriscono una significativa riduzione. La griglia “Giudizio globale sull’efficacia dell’attività sul benessere del partecipante” ha evidenziato i maggiori cambiamenti. Questi cambiamenti sono stati positivi per il funzionamento globale e sociale dei partecipanti, in particolare per quanto riguarda la sottoscala “relazioni interpersonali”. I cambiamenti osservati indicano miglioramento significativo nel campo della socializzazione. La convivenza tra più persone permette di sperimentarsi in nuovi rapporti di amicizia che sarebbero difficilmente realizzabili senza l’evento sportivo. Lo sport agisce stimolando il rispetto della propria persona e il senso della propria dignità mediante una riappropriazione di una realtà psicologica individuale. I cambiamenti sono stati visibili anche nelle voci: “cura di sé”, “adesione al progetto di cura” e “riduzione delle richieste di intervento in urgenza e/o terapie al bisogno”. Per quanto riguarda la voce “proseguo attività fisica autonoma”, non sono stati osservati cambiamenti significativi. Anche se l’esercizio sembra migliorare la salute mentale come: percezione, competenza, auto-efficacia e distrazione e quella fisica, nelle persone con disturbi psicotici, la non aderenza minaccia l’attuazione dell’esercizio-terapia nella pratica quotidiana; alcuni studi indicano che l’utilizzo di tecniche motivazionali migliorano l’aderenza all’esercizio nei pazienti psicotici, altri invece suggeriscono che il coinvolgimento dei familiari, amici o caregiver, ad esempio, nell’eseguire insieme ai pazienti, migliora l’aderenza al trattamento. Nella schizofrenia la scarsa forma cardio-vascolare è un fattore di rischio per lo sviluppo di patologie cardio-vascolari; è per tale motivo che in questa popolazione di 12 pazienti anche un piccolo incremento dell’attività fisica è utile per migliorare il profilo di rischio somatico.
Sintesi dei dati raccolti

I risultati ottenuti dimostrano che i pazienti con gravi disturbi psichici sono infatti ad un maggiore rischio di disfunzioni metaboliche rispetto ad altri individui a causa di una serie di ragioni, tra cui uno stile di vita non sano, scelte alimentari di scarsa qualità e tabagismo (oltre agli effetti collaterali dei farmaci antipsicotici) (Said, 2012).
Per concretizzare i risultati ottenuti dal programma di esercizio-terapia Fitwalking, si è osservato che sono indispensabili strategie assistenziali da proporre in ambito di salute mentale per pazienti con Sindrome metabolica affetti da patologie psichiatriche gravi; il confronto con la pratica clinica, nello specifico il contesto della psichiatria territoriale, ha messo in evidenza la necessità di interventi specifici per la prevenzione e la gestione della sindrome.
L’invito ad intervenire è motivato dal fatto che i risultati in questa popolazione sono effettivamente possibili e alcune modalità di intervento (lasciando chiaramente spazio a ricerche future più approfondite, mirate ed efficaci) sono disponibili.
La persona con patologia psichiatrica non è solamente una mente, ma è anche un corpo e in quanto operatori sanitari si è tenuti a garantirne il benessere psico-fisico, non è possibile pertanto trascurarne la dimensione somatica in quanto parte della sua persona, ma deve essere inserita anch’essa all’interno del processo terapeutico-assistenziale di cura.
Molto spesso, le persone con questa problematica tendono ad essere “trascurate” dal punto di vista fisico: il più delle volte sovrappeso, tendenti all’abuso di fumo e talvolta anche al alcool, propensi a povere e malsane abitudini alimentari, spesso sedentari e riluttanti a sottoporsi a controlli clinici. In ambito psichiatrico, si tende a trascurare quest’aspetto, ovvero la dimensione fisica/corporea, per dare la precedenza al disturbo psicotico, nonostante, ci suggerisce la letteratura, solo il 40% della mortalità in questa popolazione sia dovuto a cause non naturali (incidenti, suicidi), ma il restante 60% sia dovuto a patologie e condizioni mediche associate alla Schizofrenia stessa.
L’attuazione dei programmi preventivi è considerata una modalità terapeutica nel contesto di vita del paziente psichiatrico e può essere, inoltre, un modo per apportare benefici alla sua salute e al suo reinserimento sociale, riducendo l’isolamento ed aumentando l’autostima.
Gli obiettivi sono quelli di indurre un stabile cambiamento delle abitudini di vita che preveda di ridurre il più possibile comportamenti a rischio, l’inattività fisica e di incrementare per quanto possibile le attività e le occupazioni di movimento.
CONCLUSIONI
Si può asserire che è ormai indiscusso l’impatto positivo di un’attività sportiva regolare sul benessere psico fisico della persona con disagio mentale. L’indagine ha evidenziato un significativo miglioramento dei parametri antopometrici, valori ematochimici e del funzionamento globale e sociale del paziente, in linea con i risultati di molti studi presenti in letteratura.
Le persone che hanno smesso di praticare l’attività fisica, come progettata, sono state accompagnate ad un’attività di fitwalking con attività fisica più moderata, con un taglio quasi esclusivamente socializzante e di contatto con la natura.
Conflitto di interessi
Si dichiara l’assenza di conflitto di interessi.
Finanziamenti
Gli autori dichiara di non aver ottenuto alcun finanziamento e che lo studio non ha alcuno sponsor economico.
Ringraziamenti
Un ringraziamento speciale va a tutti i colleghi del C.S.M. Rot sud-est e la studentessa Infermiera Valentina Sena, veri e propri sostenitori durante svolgimento di questo progetto. La vostra disponibilità, vicinanza ma anche il confronto sono stati fondamentali per ottenere questo risultato.
Un ringraziamento anche al Dr. Giuseppe Parodi (Medicina dello Sport e dell’Esercizio Fisico) fonte di continua ispirazione. La sua conoscenza della materia e competenza è stata indispensabile per la buona riuscita di questo documento. Il suo lavoro e la sua etica sono stati e rimarranno preziosi. Un sentito ringraziamento ai partecipanti al progetto che, con entusiasmo, hanno aderito al programma.






