Negli ultimi anni, in Italia, importanti cambiamenti di approccio al paziente hanno posto in primo piano la rilevanza degli aspetti non clinici quando si mira a ricercare il miglior trattamento possibile per una malattia (Tamburini et al., 2003). La patologia oncologica, in particolare, modifica l'ordine e la natura dei bisogni informativi, che si fanno più evidenti e assumono un certo peso a seconda della fase del processo di cura che i pazienti stanno attraversando (Tamburini et al., 2000).
Sebbene il fornire informazioni ai pazienti sia ritenuto elemento di supporto fondamentale in oncologia per tutte le fasi di malattia (Husson et al., 2011), il bisogno informativo resta molto spesso inesaudito. Una revisione sistematica di 57 studi che ha quantificato la prevalenza dei bisogni insoddisfatti in soggetti affetti da diversi tipi di tumore in tutti gli stadi, ha messo in luce che ricevere informazioni è un’esigenza tra le più frequenti, in alcuni casi molto frequente, fino al 93% delle risposte dei rispondenti (Harrison, 2009).
I pazienti esprimono i loro bisogni diversamente in base all'età e al livello di istruzione (Gad Sondergaard, 2013), ma per i professionisti sanitari non è sempre facile individuarli: è stata infatti osservata una discrepanza fra le esigenze percepite dai pazienti e quelle percepite dai professionisti (Tamburini et al., 2000). Molto spesso i bisogni percepiti dagli assistiti non coincidono con ciò che, dall'altra parte, viene rilevato dai sanitari: molti fattori, ad esempio differenze di personalità, di classe sociale e di cultura (Mossman et al., 1999), possono creare barriere che impediscono alla persona malata di esprimere le proprie necessità, mentre dall'altra parte i professionisti sanitari tendono ad attribuire ai problemi una loro gerarchia che risulta essere differente dalla percezione dei problemi da parte dei singoli pazienti (Tamburini et al., 2003). Inoltre i professionisti spesso non sono disposti a dare ai pazienti la totalità delle informazioni che li riguardano, poiché può essere difficile per loro rivelare determinate notizie, in particolare quelle concernenti la prognosi (Fallowfield et al., 2001).
Nel corso degli ultimi anni lo sforzo che è stato fatto per aggregare la realtà del sanitario e la realtà del paziente ha portato all'elaborazione di numerosi strumenti che possono valutare qualità di vita, bisogni e soddisfazione delle cure (Tamburini et al., 2003).
Nel panorama italiano, l'Istituto Nazionale Tumori di Milano è stato protagonista dello sviluppo di un questionario validato (1997): si tratta del Needs Evaluation Questionnaire, (NEQ), uno strumento creato per l'analisi dei bisogni dei pazienti oncologici, dimostratosi utile a ottenere una visione sistematica e non distorta dei bisogni dei pazienti (Tamburini et al., 2000).
Sulla base di questa esperienza milanese, nel 2000 a Firenze il NEQ è stato utilizzato per indagare i bisogni dei pazienti degenti in un servizio di Medicina Generale. Sulla scia quella prima esperienza, questo studio ha avuto come obiettivo quello di indagare per la prima volta nella realtà fiorentina i bisogni informativi dei malati oncologici, attraverso l'utilizzo del NEQ; in particolare si sono esaminati i pazienti degenti in Chirurgica Oncologica.
Il nostro percorso
La popolazione oggetto di studio è rappresentata da 144 pazienti consecutivi delle UU.OO di Chirurgia Oncologica di un ospedale fiorentino, utilizzando il NEQ, questionario anonimo a risposta dicotomica che comprende domande relative ai bisogni informativi, relazionali, psicologici, sociali e pratici dei pazienti. La rilevazione dei dati è stata effettuata per un periodo di 75 gg., con la frequenza di due volte a settimana, nelle unità chirurgiche dell’ospedale. Per evitare di intralciare le attività assistenziali, prevalentemente effettuate al mattino, la rilevazione si è svolta nel pomeriggio.
Nei due mesi e mezzo in cui si è svolta la ricerca sono stati presi in esame 282 pazienti degenti in due servizi di Chirurgia Oncologica. Di essi 127 sono stati esclusi dallo studio perché non rientranti nei criteri di eleggibilità e 11 non hanno aderito allo studio. Di questi 11, solo 2 pazienti hanno mostrato disinteresse verso l'indagine, mentre i restanti 9 hanno dichiarato di non sentirsi fisicamente e/o psicologicamente in grado di effettuare la compilazione del NEQ. Pertanto i questionari restituiti sono stati in totale 144, di cui il 43% composto da donne e il 57% da uomini, aventi rispettivamente un’età media di 68 e 71 anni. Il livello di istruzione dei pazienti che hanno partecipato allo studio è la licenza elementare per il 40%, seguito in ordine dal diploma di scuola media superiore (29%), dal diploma di scuola media inferiore (23%) e dalla laurea (8%). Le patologie oncologiche trattate nei due servizi presi in considerazione riguardano intestino, stomaco, pancreas e fegato.
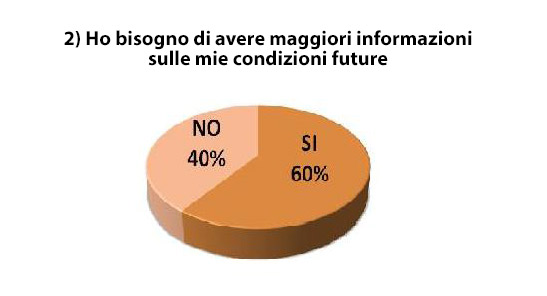
Il primo dato che emerge riguarda l’informazione su diagnosi e prognosi: si rilevano infatti un forte sbilanciamento e divario tra il bisogno di ricevere maggiori informazioni sulla propria diagnosi, espresso dal 36% dei pazienti, e il bisogno di avere più informazioni sulle proprie condizioni future, avvertito dal 60% dei pazienti (Figura 1).
Figura 1 – Necessità di informazioni sulle condizioni future
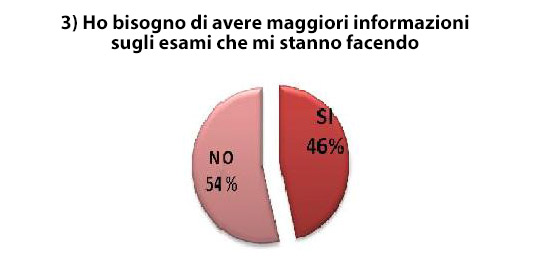
Parallelamente emerge l’insoddisfazione di quasi la metà dei pazienti riguardo le informazioni sulla terapia: il 46% dei pazienti dichiara di aver bisogno di maggiori informazioni sugli esami diagnostici e il 42% di aver bisogno di maggiori spiegazioni sui trattamenti (Figura 2). A conferma di questa insoddisfazione di carattere informativo da parte di alcuni pazienti, rileviamo che il 33% di essi desidera ricevere informazioni più comprensibili da parte di medici e infermieri. Il 34% dei pazienti riferisce il bisogno di essere maggiormente rassicurato dai medici, mentre coloro che riferiscono di avere bisogno di maggiore dialogo con i medici rappresentano il 35%. Più bassa è la percentuale di coloro che invece chiedono una maggiore sincerità da parte dei medici (25%). Dalle risposte al questionario è emerso anche che solo il 23% dei pazienti avverte il bisogno di essere più coinvolto nelle scelte terapeutiche.
Figura 2 – Necessità di maggiori informazioni sulle indagini diagnostiche
Interessanti sono i risultati relativi ad alcuni aspetti pratici dell'assistenza: il 35% dei pazienti ha bisogno di un maggior controllo dei propri disturbi (nausea, dolore, insonnia, ecc.), mentre solamente il 17% ha bisogno di maggior aiuto per mangiare, vestirsi e andare in bagno. Il bisogno di un maggior rispetto della propria intimità è avvertito dal 18% dei pazienti, una maggior attenzione da parte degli infermieri dal 21%.
Quasi la metà dei pazienti (46%) si lamenta dei servizi offerti dall'ospedale, quali i bagni, i pasti e la pulizia; servizi che, quando sono efficienti, contribuiscono a rendere meno pesante la degenza ospedaliera.
Il bisogno di avere più informazioni a carattere economico-assicurative è del 41% dei pazienti, mentre il bisogno di maggiori informazioni su un aiuto economico è del 19% dei rispondenti.
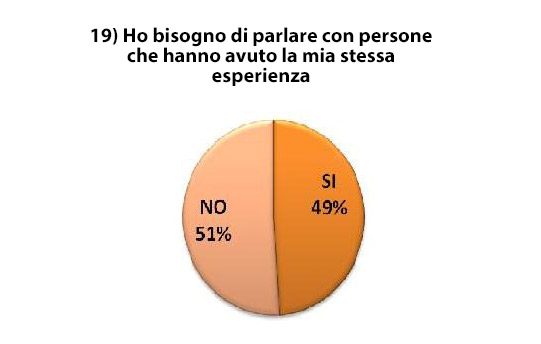
Interessanti sono i dati emersi dalle domande che indagano il bisogno di parlare con uno psicologo, con un assistente spirituale e con persone che hanno avuto la stessa esperienza (Figura 3): solamente il 13% dei pazienti afferma di voler parlare con uno psicologo e con un assistente spirituale, ma ben il 49%, quindi la metà dei pazienti intervistati, esprime il bisogno di parlare con persone con cui poter condividere l'esperienza della stessa malattia.
Per ciò che concerne la sfera socio-familiare, il 17% dei pazienti ha bisogno di essere maggiormente rassicurato dai familiari, il 38% ha bisogno di sentirsi più utile in famiglia, il 25% di sentirsi meno abbandonato a se stesso e il 20% di essere meno commiserato dagli altri.
Figura 3 – Necessità di dialogare con persone che hanno avuto la stessa esperienza di malattia
Rispetto a quanto emerso, operando un confronto tra le risposte date dai due sessi, si nota che circa le domande di carattere informativo-relazionale e quelle relative agli aspetti pratici dell'assistenza non esiste una forte discrepanza fra le risposte date dagli uomini rispetto a quelle delle donne e le percentuali affermative dell'uno e dell'altro sesso tendono a equipararsi. Tuttavia una differenza più marcata fra uomini e donne emerge circa il bisogno di maggiori informazioni sulla propria diagnosi: è percepito dal 13% delle donne e da quasi il doppio degli uomini (25%). Anche sul bisogno di essere maggiormente rassicurati dai familiari si riscontra una significativa differenza: le risposte affermative delle donne (6%) rappresentano la metà di quelle degli uomini (12%). Ancora, il bisogno di sentirsi meno abbandonati a se stessi è avvertito dal 9% degli uomini e dal 17% delle donne.
Indagando il rapporto tra le risposte e alcune variabili, si rileva che per determinati bisogni emergono nette differenze fra la varie fasce di età: bisogni legati all'informazione e alla relazione si fanno più forti tra i rispondenti in età compresa fra i 71 e gli 80 anni rispetto alle altre fasce di età. In particolare il bisogno di avere maggiori informazioni sulla diagnosi è avvertito dal 13% dei pazienti di età 71-80 anni e solo dal 7% dei pazienti di età inferiore ai 60 anni e da poco più del 5% dei pazienti ultraottantenni. Per quanto riguarda le domande relative agli aspetti pratici dell’assistenza, non si riscontrano sostanziali differenze tra le risposte fornite dai pazienti appartenenti alle varie età. Circa la qualità dei servizi offerti dall’ospedale, i pazienti con età non oltre 70 anni avvertono maggiormente, rispetto agli ultrasettantenni, il bisogno di migliorare i bagni, i pasti e la pulizia.
Il bisogno di parlare con persone che hanno avuto la stessa esperienza è percepito in maniera più netta dai pazienti che hanno un’età compresa fra i 71 e gli 80 anni, mentre tendono a equipararsi le percentuali delle restanti fasce di età. Rispetto alle domande relative alla sfera socio-familiare, si evidenzia come il bisogno di essere maggiormente rassicurati dai familiari si equipari nelle prime tre fasce di età, mentre subisca un calo fra i pazienti più anziani, mentre il bisogno di sentirsi meno abbandonati a se stessi viene sentito maggiormente dai pazienti della fascia di età compresa fra i 71 e gli 80 anni.
Esaminando le risposte alla luce del livello di istruzione emerge una certa disomogeneità fra le risposte, in particolare per alcune. l bisogno di ricevere maggiori informazioni sulle condizioni future è quello in cui si evidenzia una notevole differenza fra i pazienti con istruzione elementare e tutti gli altri. Allo stesso modo, anche il bisogno di essere più coinvolti nelle scelte terapeutiche e il bisogno di ricevere informazioni più comprensibili dal personale sanitario sono avvertiti con frequenze più elevate dai pazienti con un livello inferiore di istruzione. Il bisogno di un dialogo maggiore con i medici e il bisogno di un maggior controllo dei disturbi vengono percepiti in maniera simile da coloro che hanno licenza elementare e superiore e con maggiore intensità rispetto a chi ha una licenza media o una laurea. Interessante è quanto emerge sul bisogno di parlare con persone che hanno avuto la stessa esperienza: si riscontra un'alta percentuale di risposte affermative da parte di chi ha un livello di istruzione elementare, mentre notevolmente più basse sono le percentuali degli altri pazienti. Questo dato è ricollegabile anche al fatto che maggiori risposte affermative a questa domanda sono state date da pazienti con un'età compresa fra i 71 e gli 80 anni.
Anche il bisogno di sentirsi più utili in famiglia e quello di sentirsi meno abbandonati a se stessi si riscontrano maggiormente tra coloro che hanno la licenza elementare.
Circa la presenza di dolore al momento della compilazione del NEQ, sono emersi dati significativi (Figura 4).
Figura 4 – Presenza di dolore al momento della compilazione
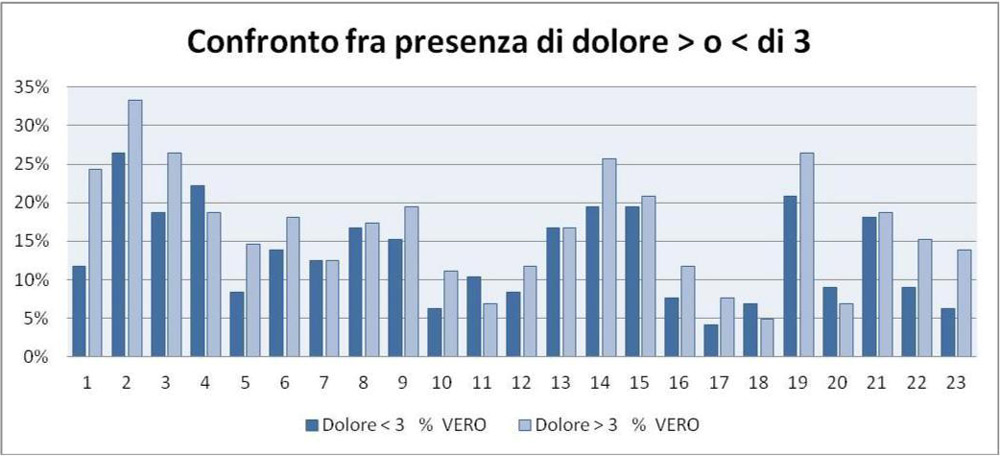
Del 36% dei pazienti che hanno espresso il bisogno di avere maggiori informazioni sulla propria diagnosi, il 25% presentava dolore >3 e il restante 11% dolore lieve o assente.
Del 17% dei pazienti che hanno affermato il bisogno di maggiore aiuto nel vestirsi, mangiare e andare in bagno, il 6% presentava dolore <3, mentre ll'11% dichiarava di avere dolore >3. In merito all'ultima domanda, che indaga il bisogno di essere meno commiserati dagli altri, a cui aveva risposto affermativo il 20% degli intervistati, il 14% presentava dolore al momento della compilazione, e solo il 6% aveva dolore lieve o nullo.
Discussione
I dati emersi dallo studio presentano scenari di estremo interesse per i clinici. I bisogni ancora insoddisfatti che emergono offrono ai professionisti la possibilità di autovalutare il proprio operato e di porsi ulteriori domande riguardo la gestione dei pazienti oncologici in trattamento chirurgico.
L’alta percentuale di pazienti che esprime il bisogno di saperne di più sulle proprie condizioni future costituisce un dato significativo: infatti potrebbero non limitarsi alla prognosi più o meno infausta della malattia o al tempo di vita rimanente, in quanto si possono celare in questo bisogno aspetti essenziali della fase post-operatoria che sono da considerare e che potrebbero dare preoccupazioni al paziente. Gestire la propria stomia e imparare a conviverci, assumere la terapia domiciliare nei modi corretti, porre una costante attenzione alla ferita chirurgica e saper riconoscere precocemente segni di complicanze, gestire il dolore e l’alimentazione: sono tutti elementi che fanno parte delle condizioni future di un paziente oncologico sottoposto a intervento chirurgico. Pertanto potrebbe essere opportuno valutare anche quanto il paziente sia stato adeguatamente informato riguardo a questi aspetti e se sia necessario o meno attuare un programma di educazione mirata. Considerando che la maggior parte dei pazienti che hanno espresso tale bisogno sono anziani e con un livello di istruzione elementare, potrebbe accadere che, senza un’informazione ed una educazione mirate per quell’età e per quel livello di istruzione, quel che viene comunicato non venga poi adeguatamente recepito e acquisito, in pratica vanificando l’azione dei clinici che pure viene svolta.
La famiglia è un elemento che influenza il paziente e il suo modo di vivere la malattia, quindi potrebbe essere valorizzato il suo ruolo anche nel processo informativo ed educativo legato a tutte le fasi della malattia. Per quei pazienti che lo indicano espressamente, al fine di non prevaricare sulle loro volontà, la difficoltà ad acquisire le informazioni dai medici e dagli infermieri potrebbe essere supportata da un caregiver scelto dal paziente stesso, in modo da facilitarne la comprensione.
Le carenze emerse rispetto alla parte informativa del processo di cura potrebbero inoltre far ipotizzare la necessità di uno o più strumenti informativi messi a disposizione dei pazienti all’interno del servizio, e nel caso in cui questi siano già stati predisposti valutarne l’effettiva efficacia e la possibilità di una revisione. Potrebbe essere utile ad esempio predisporre una brochure informativa incentrata sugli aspetti amministrativo-economici (es. ticket, invalidità, amministratore di sostegno), che indichi alla persona da chi e dove potersi meglio informare.
Altri dati che offrono spunti di miglioramento dell’assistenza sono quelli relativi al bisogno di parlare con uno psicologo, con un assistente spirituale e con persone che hanno avuto la stessa esperienza di malattia. Più che in altri setting clinici, qui il bisogno di condividere con chi ha già vissuto l’esperienza del cancro emerge in maniera forte rispetto a quello di parlare con psicologi o assistenti spirituali. Potrebbe pertanto essere un aiuto efficace per questi pazienti favorire degli incontri in cui questa condivisione e questo scambio di vissuti trovino uno spazio di attuazione.
Altro aspetto che incide notevolmente sulla qualità di vita in ospedale è l’ambiente stesso. La progettazione di ambienti tranquilli, adibiti unicamente al dialogo e allo scambio di informazioni, potrebbe essere un passo avanti verso un miglioramento dell’assistenza.
Operando un confronto trasversale fra i risultati del nostro studio e quelli dell'indagine svolta nel 2000 nello stesso ospedale emergono considerazioni interessanti (Tabella 1).
|
Tabella 1 – Confronto tra bisogni in Chirurgia Oncologica e in Medicina Generale |
|||
|
|
HO BISOGNO DI |
Oncologia 2014 |
Medicina 2000 |
|
1 |
Avere maggiori informazioni sulla mia diagnosi |
36% |
73% |
|
2 |
Avere maggiori informazioni sulle mie condizioni future |
60% |
78% |
|
3 |
Avere maggiori informazioni sugli esami che mi stanno facendo |
46% |
79% |
|
4 |
Avere maggiori spiegazioni sui trattamenti |
42% |
74% |
|
5 |
Essere più coinvolto nelle scelte terapeutiche |
23% |
64% |
|
6 |
Che i medici e gli infermieri mi diano informazioni più comprensibili |
33% |
74% |
|
7 |
Che i medici siano più sinceri con me |
25% |
59% |
|
8 |
Avere un dialogo maggiore con i medici |
35% |
74% |
|
9 |
Che alcuni miei disturbi (dolore, nausea, insonnia, ecc.) siano maggiormente controllati |
35% |
69% |
|
10 |
Maggiore aiuto per mangiare, vestirmi, andare in bagno |
17% |
36% |
|
11 |
Maggiore rispetto della mia intimità |
18% |
61% |
|
12 |
Maggiore attenzione da parte del personale infermieristico |
21% |
54% |
|
13 |
Essere più rassicurato dai medici |
34% |
71% |
|
14 |
Che i servizi offerti dall'ospedale (bagni, pasti, pulizia) siano migliori |
46% |
76% |
|
15 |
Avere maggiori informazioni economico-assicurative legate alla mia malattia (ticket, invalidità, ecc.) |
41% |
72% |
|
16 |
Un aiuto economico |
19% |
50% |
|
17 |
Parlare con uno psicologo |
13% |
39% |
|
18 |
Parlare con un assistente spirituale |
13% |
44% |
|
19 |
Parlare con persone che hanno avuto la mia stessa esperienza |
49% |
75% |
|
20 |
Essere maggiormente rassicurato dai miei familiari |
17% |
42% |
|
21 |
Sentirmi maggiormente utile in famiglia |
38% |
53% |
|
22 |
Sentirmi meno abbandonato a me stesso |
25% |
49% |
|
23 |
Essere meno commiserato dagli altri |
20% |
37% |
Le due indagini, a 13 anni di distanza l’una dall’altra, prendono in esame due realtà dello stesso ospedale: la Medicina Generale e la Chirurgia Maggiore, la prima caratterizzata da patologie di carattere internistico, la seconda centrata su patologie oncologiche addominali.
I pazienti intervistati sono dunque di due tipologie diverse, quindi ci si aspetterebbero risultati dissimili: quelli esaminati dal nostro studio sono unicamente pazienti con diagnosi di tumore, mentre quelli selezionati dallo studio del 2000 presentano una vasta gamma di patologie.
Osservando le percentuali dell'uno e dell'altro studio possiamo evidenziare che, escludendo il bisogno di avere maggiori informazioni sulle condizioni future, che viene avvertito in maniera forte sia dai pazienti oncologici (60%) che dai non oncologici (78%), in generale i bisogni emergono maggiormente tra i pazienti delle Medicine rispetto ai pazienti delle Chirurgie Oncologiche. Ad esempio il bisogno di avere maggiori informazioni sulla diagnosi vede il 36% dei pazienti chirurgici contro il 73% di quelli delle medicine; o il bisogno di essere più coinvolto nelle scelte terapeutiche avvertito dal 23% dei pazienti oncologici rispetto al 64% dei non oncologici; o ancora il bisogno di un maggior rispetto della propria intimità, dichiarato dal 18% dei pazienti delle chirurgie contro ben il 61% dei pazienti delle medicine.
Possiamo dedurre che i pazienti delle Chirurgie Oncologiche sono più soddisfatti, rispetto ai pazienti delle Medicine, del servizio offerto dai servizi in cui sono degenti e dal personale che vi lavora. In un ambiente dove si ha a che fare con patologie oncologiche sembra quindi essere prestata una maggiore attenzione ai bisogni dei pazienti.
Non possiamo però ignorare il fatto che le indagini sono state svolte a distanza di oltre 10 anni e che in questo intervallo di tempo le cure e l'assistenza non hanno subìto un arresto, bensì hanno effettuato cambiamenti e miglioramenti. Pertanto il personale sanitario può aver dedicato in questi anni un maggior interesse anche nei confronti dei bisogni dei pazienti, determinando una maggiore soddisfazione di questi ultimi.
Non è da escludere comunque che il personale sanitario abbia da sempre avuto, più o meno inconsciamente, un atteggiamento e una impostazione particolari nei confronti di quei pazienti colpiti da patologie oncologiche, che dedichino loro un'attenzione speciale in conseguenza a ciò che il cancro suscita.
Conclusioni
Questo studio, seppur di evidente limitatezza, ha confermato il NEQ come uno strumento utile ed efficace.
I bisogni che restano più insoddisfatti tra i pazienti sono tre:
- ricevere maggiori informazioni sulle condizioni future;
- ricevere più informazioni sugli esami che vengono svolti;
- parlare con persone che hanno avuto la stessa esperienza di malattia.
Lo studio ha messo in luce aspetti dell'assistenza che potrebbero essere migliorati e ha quindi aperto delle possibilità di riflessione sul livello di assistenza attualmente erogato e sulla qualità della relazione di aiuto instaurata con i pazienti oncologici. Può offrire anche importati spunti operativi alle équipe chirurgiche, quali la predisposizione o la rivalutazione di brochure informative, il coinvolgimento di un caregiver, la progettazione di incontri di condivisione e scambio di esperienze per i pazienti e la realizzazione di ambienti adibiti al dialogo e allo scambio di informazioni.
Il NEQ ha dimostrato una certa versatilità: oltre ad essere utilizzato a fini di ricerca, potrebbe essere inserito stabilmente nella pratica assistenziale quotidiana, divenendo uno strumento atto a rilevare i bisogni informativi dell’assistito all’ingresso e all’uscita dall’unità.
Proposto poi periodicamente, ad esempio annualmente, potrebbe essere utile per misurare i miglioramenti intervenuti e le aree di bisogno degli assistiti su cui ancora vi è da incidere.






