Introduzione
Il delirium è una disfunzione cerebrale acuta, che si manifesta con molta frequenza nei pazienti degenti in Terapia Intensiva (ICU) e può coinvolgere fino all’80% dei pazienti ventilati artificialmente (Ely et al., 2001). Questa sindrome, che tende ad interessare soprattutto coloro che restano in ICU per più di 72 ore, incrementa la probabilità di esiti sfavorevoli: aumento dell’ospedalizzazione (+7-8 giorni), intensificazione dell’assistenza infermieristica, maggiore istituzionalizzazione, maggiori costi sanitari, riduzione delle abilità funzionali del paziente, che possono perdurare fino a un anno dall’evento; in ultimo un aumento della mortalità (25-33%) (Mcguire et al., 2000).
Esistono fattori fisici e strutturali che possono indurre ad aumentare le disfunzioni cerebrali proprie del delirium: ad esempio immobilità a letto, impossibilità di comunicare a causa di presidi medico-chirurgici, astinenza da farmaci (sedativi e antidolorifici), dolore, patologie concomitanti e deprivazione del sonno causata da luci e rumori.
Da una revisione della letteratura è emerso che nel Regno Unito il 55% dei sanitari utilizza scale di valutazione per monitorare il delirium (Mac Sweeney et al., 2010), mentre negli Stati Uniti la percentuale di utilizzatori di scale è compresa tra il 36% e il 78% (Devlin et al., 2008). E’ la Svezia a presentare la situazione più avanzata, in quanto gli strumenti di assessment sono adottati dal 62% degli infermieri (Forsgren et al., 2010). Infine in Italia i professionisti giungono alla diagnosi di delirium solo nel 25% dei casi, in quanto soltanto il 12% delle ICU adottano scale di valutazione (Giusti et al., 2010). Ciò fa emergere che in Italia vi è una scarsa sensibilità del personale sanitario, che ritarda la diagnosi e il trattamento precoce.
È dunque importante una sensibilizzazione dei sanitari nei confronti di tale quadro clinico. Per migliorare la sensibilità diagnostica/prognostica è fondamentale saper riconoscere la popolazione a rischio e utilizzare i mezzi appropriati per minimizzare i fattori causali, in modo da poter ridurre tale fenomeno tra i pazienti critici delle Terapie Intensive.
Con questo studio abbiamo voluto sondare come gli infermieri lucani collaborino all’accertamento e alla gestione del delirium nei propri servizi. E’ stato adottato un questionario precedentemente somministrato nelle Terapie Intensive italiane in una ricerca Aniarti (Giusti et al., 2010). La scelta di somministrare il questionario agli infermieri delle Terapie Intensive della Basilicata è correlata all’utilizzo di un survey già esistente, che indaga nello stesso contesto e sulla stessa popolazione-target.
Il nostro percorso
In tutto sono stati raccolti 100 questionari. La fascia d’età più rappresentata è quella dai 41- 50.
Un dato che spicca è una sottostima del problema: infatti solo nel 3% delle strutture viene effettuato un monitoraggio del paziente con schede di valutazione, che invece rappresenta un passaggio fondamentale per accertare il delirium, così da intervenire precocemente (American Psychiatric Association, 2000; Granberg et al., 1999; Hupcey, 2000).
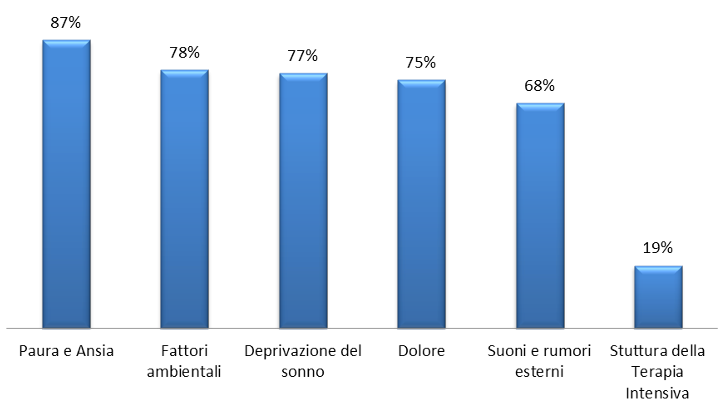
Rispetto alle cause che possono generare un delirium (Figura 1), i rispondenti indicano paura e ansia del paziente (87%), deprivazione del sonno (77%), dolore (75%), cosi come fattori ambientali (es. suoni e rumori generati dal personale e dalla struttura) (78%) e suoni / rumori esterni provocati dal personale (68%). Quest’ultimo è un fattore particolarmente importante: secondo una recente ricerca britannica pubblicata su Jama Psychiatry e condotta dall'University College London (Ucl) e dalla Cambridge University, i fattori ambientali contribuiscono ad aumentare la probabilità di sviluppare delirium, soprattutto in pazienti anziani, rendendoli suscettibili a malattie degenerative incurabili.
La struttura della ICU (a box singolo, open space o mista) non è considerata dai rispondenti come un fattore favorente in sé il delirium, sebbene in letteratura siano documentati dati in controtendenza rispetto a questo.
Figura 1 – Fattori che favoriscono lo sviluppo di delirium
Il 59% dei rispondenti ritiene che il delirium non sia trattato in modo adeguato nella propria struttura: per esempio il trattamento più intrapreso risulta essere la sedazione farmacologica, a differenza del miglioramento del comfort ambientale praticato nel 13% dei casi, oppure il ricorso alla presenza dei familiari, indicato solo dal 15% dei soggetti, in relazione alla politica di restrizione delle visite nelle Terapie Intensive italiane (Giannini et al., 2008), mentre sappiamo quanto possa incidere positivamente sulla riduzione del disagio dei pazienti, quindi sull’insorgenza del delirium.
I partecipanti pensano che il delirium richieda interventi attivi, che secondo il 41% sono applicati adeguatamente nella propria struttura, per evitare una degenza più lunga e un aumento delle complicanze, concordando con quanto emerso da altri studi (Ely et al., 2004; Devlin et al., 2008; Patel et al., 2009).
Conclusioni
I risultati ottenuti nel contesto lucano sono allineabili agli studi condotti a livello nazionale e internazionale. Da questa indagine è emerso che la maggior parte degli infermieri percepisce la gravità del delirium, ma operativamente non riescono a modificarne alcune concause scatenanti.
Valutando i risultati e le criticità emerse, si è proposto un evento formativo riguardo la tematica delirium agli infermieri delle Terapie Intensive della regione Basilicata, che si basi sulle odierne strategie. Lo scopo è quello di arricchire il portfolio delle competenze infermieristiche, al fine di una partecipazione attiva e proattiva alla prevenzione del delirium.






