INTRODUZIONE
Nel contesto sanitario, l’analisi dei costi è principalmente concentrata sulla quantificazione dei costi necessari per erogare assistenza infermieristica a pazienti singoli o alle comunità (Fitzpatrick & Wallace, 2006, 2008). Nonostante questo, globalmente i costi dell’assistenza infermieristica sono considerati una componente dei costi generali del servizio e inseriti all’interno del sistema di raggruppamento omogeneo di diagnosi (Diagnosis Related Group, DRG). In questo modo, i costi dell’assistenza infermieristica vengono contabilizzati in quantità forfettaria non tenendo conto di tutte le componenti dell’assistenza infermieristica che ne determinano la complessità.
Alcuni studi, condotti nel setting ospedaliero (Jenkins & Welton, 2014; Knauf et al., 2006), hanno riportato come a parità di DRG l’assistenza infermieristica possa avere una variabilità di costo anche molto ampia, rendendo il rimborso per la struttura iniquo. Sulla base di questi risultati, diversi autori hanno proposto la definizione di nuovi modelli economico-finanziari per cercare di far emergere il peso specifico delle cure infermieristiche dai DRG (Griffiths et al., 2021; Jenkins & Welton, 2014; Murphy et al., 2021; Ogundeji, 2020; Sermeus et al., 2009; Welton & Dismuke, 2008; Welton et al., 2006; Welton & Harper, 2015, 2016), ponendo le basi per indicare un cambiamento nell’attuale sistema di rimborso delle aziende sanitarie e consentire il corretto allocamento delle risorse (Laport et al., 2008). Diversi modelli economico-finanziari sono stati messi a punto per cercare di far emergere il peso specifico delle cure infermieristiche dai DRG (Welton, 2006) e identificare strumenti di misurazione utilizzando anche i sistemi informatici a disposizione della documentazione clinica (Welton & Harper, 2015). In questo senso, gli studi presenti in letteratura sono ancora preliminari (Welton & Harper, 2015, 2016) e non sono stati ancora resi disponibili studi definitivi su come misurare il peso e l’efficacia delle cure infermieristiche.
Tuttavia, questi studi non prendono in considerazione diversi elementi dell’assistenza infermieristica e allo stato attuale non esiste un modello univoco che consideri il costo dell’assistenza infermieristica.
Nel contesto infermieristico italiano attualmente non esistono studi che abbiano dimostrato se la considerazione dei dati di natura infermieristica nei sistemi di rimborso delle aziende sanitarie possa contribuire ad una distribuzione più equa delle risorse economiche alle stesse aziende. Indagare l’impatto delle attività infermieristiche sull’attuale sistema di rimborso è necessario per poter indicare gli aspetti che possono essere migliorati nell’attuale sistema (Finkler, 2008).
OBIETTIVI
Il presente studio ha come obiettivo principale di individuare e valutare le attività infermieristiche “sommerse” ma pervasive, nelle degenze ospedaliere e negli ambulatori a gestione infermieristica e nei percorsi “See & Treat”, attraverso un confronto dell’erogato assistenziale con il sistema di rimborso dei Diagnosis Related Group (DRG).
MATERIALI E METODI
Disegno dello studio
Sarà condotto uno studio osservazionale descrittivo relativo alle prestazioni assistenziali erogate ai pazienti che afferiscono a due differenti contesti assistenziali.
La prima indagine sarà rivolta ai pazienti ricoverati presso le unità di degenza ospedaliera mentre la seconda sarà effettuata negli ambulatori a gestione infermieristica e nei percorsi “See & Treat” (Figura 1). Le strutture che vorranno partecipare allo studio potranno scegliere se partecipare ad una o ad entrambe le rilevazioni purché rispondano ai criteri di inclusione/esclusione individuati.
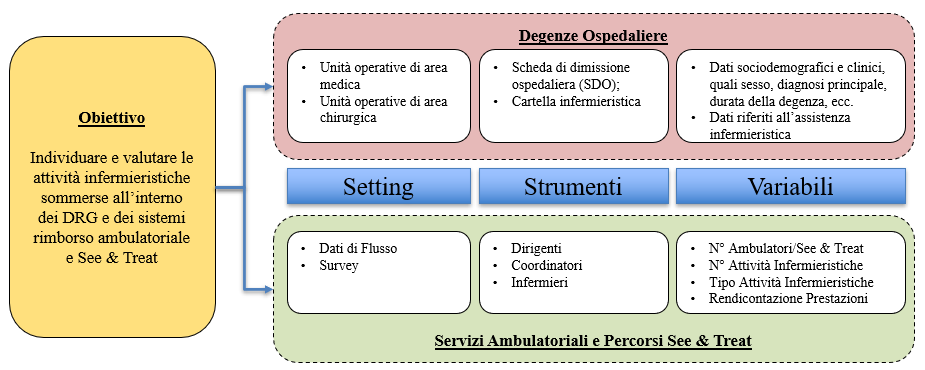
Figura 1 – Caratteristiche essenziali dello studio ENLIGHT.
Studio degenze ospedaliere
Criteri di inclusione ed esclusione delle strutture
Per poter essere arruolabile nello studio, l’organizzazione sanitaria dovrà rispondere ai seguenti criteri di inclusione: (1) avere con numero di posti letto complessivi > 200; (2) essere una struttura pubblica; (3) presenza di almeno due unità operative di area medica e di area chirurgica; (4) essere disponibili alla partecipazione allo studio; (5) possedere un sistema di documentazione infermieristica informatizzato almeno dal 1° gennaio 2022.
La stessa struttura ospedaliera, qualora avesse al suo interno ambulatori a gestione infermieristica o percorsi di “See & Treat” potrà scegliere di aderire anche alla rilevazione ad essi dedicata.
Saranno escluse dallo studio le strutture annoverate dal Ministero della Salute come case di cura o come strutture di riabilitazione.
Per poter determinare le strutture rientrati nei criteri di inclusione 1-3 verrà considerato l’elenco delle strutture in Italia pubblicate dal Ministero della Salute (Ministero della Salute, 2023). Tutte le strutture rientranti in questi tre criteri di inclusione verranno contattate al fine di poter raccogliere le informazioni relative ai criteri 4-5.
Criteri di inclusione dei pazienti
Per poter essere eleggibili i pazienti presi in carico dalle strutture dovranno: (1) aver avuto una durata della degenza > 1 giorno; e (2) essere stati presi in carico e dimessi nell’anno 2022.
Campionamento delle strutture partecipanti
Per lo studio condotto sulle degenze ospedaliere, verrà effettuato un campionamento casuale di 5 strutture ospedaliere pubbliche, selezionate dal totale delle strutture che dichiareranno il proprio interesse alla partecipazione allo studio. Le strutture dovranno afferire alle cinque diverse aree geografiche presenti in Italia (una struttura per area) e individuate secondo la classificazione dell’Istituto Nazionale di Statistica (ISTAT):
1. Nord-ovest (Liguria, Lombardia, Piemonte e Valle d’Aosta);
2. Nord-est (Emilia-Romagna, Friuli-Venezia Giulia, Trentino-Alto Adige e Veneto);
3. Centro (Lazio, Marche, Toscana e Umbria);
4. Sud (Abruzzo, Basilicata, Calabria, Campania, Molise e Puglia);
5. Isole (Sicilia e Sardegna).
Procedure
In ogni struttura ospedaliera aderente saranno prese in considerazione quattro unità operative di degenza (due di ambito medico e due di ambito chirurgico). Nel caso in cui nella struttura ospedaliera fossero presenti più di due unità operative afferenti all’area medica/chirurgica, verranno selezionate le due unità operative con il maggior numero di casi trattati nel periodo considerato.
I pazienti eleggibili verranno individuati ricercando all’interno del database della struttura tutti i record riferiti all’unità operativa inclusa. La raccolta dati sarà di tipo retrospettivo e verrà effettuata con l’obiettivo di raccogliere i dati relativi alle attività infermieristiche svolte nell’anno 2022. Ai fini dello studio, verranno raccolti i dati di tutti i pazienti con DRG di ambito medico e chirurgico della struttura.
All’interno di ogni struttura, verrà individuato un responsabile della procedura con il compito di effettuare un’estrazione dei dati di interesse e successiva anonimizzazione degli stessi. Tutti i dati dei pazienti rientranti nei criteri di inclusione verranno inviati allo sperimentatore principale attraverso il caricamento all’interno di un server dedicato allo studio. Il caricamento avverrà attraverso una piattaforma Cloud dedicata, creata ad-hoc per lo studio e che consentirà ad ogni responsabile di struttura di poter accedere e caricare i dati. Per poter effettuare l’accesso, verrà creato per il responsabile di struttura un nome utente ed una password (da modificare da parte dell’utente dopo il primo accesso). Ogni responsabile potrà visualizzare esclusivamente i propri dati caricati, mentre lo sperimentatore principale (admin) potrà visualizzare tutti i dati inviati da ogni centro partecipante. Il server in cui verranno conservati i dati è di proprietà della Federazione delle Professioni Infermieristiche (FNOPI) ed è situato in Italia. L’attività di raccolta dati è soggetta a valutazione continua e sono previste inoltre tutte le modalità richieste ai fini della disaster recovery.
Natura dei dati e strumenti di misurazione
I dati verranno raccolti retrospettivamente da due fonti: (1) Scheda di dimissione Ospedaliera (SDO) e (2) cartella infermieristica (Tabella 1). In questo gruppo, la raccolta dati retrospettiva consentirà di poter avere un quadro completo delle attività infermieristiche rendicontate e dell’eventuale eterogeneità di informazioni relative alle attività infermieristiche raccolte dalle diverse strutture.
Dalla SDO, lo strumento presente su tutto il territorio italiano che viene utilizzato per la raccolta delle informazioni relative ad ogni paziente preso in carico e dimesso da tutti gli istituti di ricovero privati o pubblici (Ministero della Salute, 2015), verranno estrapolate informazioni di tipo anagrafico (ad es. sesso, data e luogo di nascita, comune di residenza) e clinico (ad es. diagnosi, procedure diagnostiche eseguite, durata della degenza). Da questo strumento verranno raccolti i seguenti dati: Sesso; Comune di residenza; Numero DRG assegnato da azienda erogatrice; numero Major Diagnostic Category (MDC) riferito al DRG assegnato; Data di ricovero; Data di dimissione; Diagnosi presente all’ingresso (ICD-9-CM); Diagnosi presente di dimissione (ICD-9-CM); 1° Diagnosi secondaria (ICD-9-CM); Cumulative Illness Rating Scale (CIRS).
Dalla cartella infermieristica, verranno raccolte le informazioni di tipo clinico-assistenziale, ovvero: Numero di attività infermieristiche svolte; Tipologia di attività infermieristiche svolte; Valutazione infermieristica; Complessità assistenziale. Nello specifico, per valutazione infermieristica si intende il numero e la tipologia di scale di valutazione utilizzate per valutare una o più condizioni (ad es. rischio di sviluppo di lesioni da pressione, Activity of Daily Living, dolore). Sempre attraverso le informazioni contenute nella cartella infermieristica, verrà misurata la complessità assistenziale del paziente, che dovrà essere misurata con uno strumento validato come il Tri-Co (Triage di Corridoio), indice costituito da scala MEWS (Modified Early Warning Score) (Subbe et al., 2001) e IDA (Indice di Dipendenza Assistenziale) (Bartolomei & Cei, 2007); lo score NEWS (National Early Warning Score); lo score IIA (Indice Di Intensità Assistenziale) (Rossetti et al., 2016); oppure lo strumento ICA (indice di Complessità Assistenziale) (Cavaliere, 2009).
Tabella 1 – Variabili di interesse Degenze Ospedaliere.
| Dati relativi alla scheda di dimissione ospedaliera (SDO)
|
|
| Numero DRG assegnato da azienda erogatrice* | Numero Major Diagnostic Category (MDC) riferito al DRG assegnato* |
| Codice identificativo del paziente | Data di ricovero |
| Diagnosi presente all’ingresso | Sesso |
| 1° Diagnosi secondaria | Diagnosi presente di dimissione |
| Codice della diagnosi secondo la codifica ICD-9-CM (diagnosi principale) | Tipologia diagnosi |
| Cumulative Illness Rating Scale (CIRS) | Codice della diagnosi secondo la codifica ICD-9-CM (diagnosi secondaria) |
| Data di dimissione | Comune di residenza |
| Dati relativi alla cartella clinica
|
|
| Numero di attività infermieristiche svolte | Tipologia di attività infermieristiche svolte |
| Assesment infermieristico+ | Complessità assistenziale§ |
| Note: * = in base a quanto riportato nel Decreto del Ministero della Salute 18 ottobre 2012, allegato 1; + = intesa come la valutazione effettuata sul paziente attraverso l’utilizzo di scale di valutazione in base all’organizzazione aziendale; § = la complessità assistenziale dovrà essere misurata attraverso la scala Tri-Co o assimilabile. | |
Studio ambulatori a gestione infermieristica e percorsi “See & Treat”
Criteri di inclusione ed esclusione delle strutture
Saranno inclusi tutti gli ambulatori a gestione infermieristica e tutte le aree di attività See & Treat di tutte le strutture pubbliche sul territorio nazionale che avranno aderito allo studio. Saranno invece escluse gli ambulatori e i See & Treat privati, anche se convenzionate/accreditate. A tutte le strutture del territorio nazionale identificate e che rispondono ai criteri di inclusione ed esclusione, verrà inviata una lettera di intenti con la specifica richiesta di partecipare allo studio. Tutti coloro che avranno manifestato l’interesse alla partecipazione verranno quindi ricontattati per iniziare le procedure di studio.
Procedure per lo studio condotto ambulatori a gestione infermieristica e percorsi “See & Treat”
Lo studio sarà articolato nelle seguenti fasi:
1. Arruolamento delle strutture;
2. Identificazione dei facilitatori locali dello studio (dirigenti o coordinatori infermieristici delle strutture coinvolte) e redazione di una lista di contatti;
3. Invio degli strumenti di raccolta dati;
4. Raccolta dati;
5. Analisi dei dati;
6. Pubblicazione dei risultati.
Identificazione dei facilitatori
I facilitatori verranno individuati all’interno delle strutture arruolate in collaborazione con i dirigenti infermieristici delle aziende coinvolte. I facilitatori verranno formati allo scopo di garantire la gestione dello studio ed una maggior aderenza allo stesso. I facilitatori avranno il compito di informare gli infermieri operanti presso i servizi ambulatoriali/See & Treat coinvolti nella ricerca circa la natura e lo scopo dello studio e di coordinare e supportare la raccolta dei dati e risolvere eventuali problemi a livello locale.
Invio degli strumenti di raccolta dati
Gli strumenti di raccolta dati elaborati ad hoc, verranno inviati via mail ai dirigenti infermieristici delle strutture arruolate nello studio. Questi, dovranno compilare la parte di loro competenza e inoltrare ai facilitatori (coordinatori / referenti degli ambulatori) la survey per la raccolta dati degli ambulatori, dei percorsi See & Treat e degli infermieri.
Natura dei dati e strumenti di misurazione
Nel periodo di effettuazione dello studio, attraverso l’utilizzo di schede realizzate ad hoc e sistemi scientifici di scoring (Tabella 2), verranno ricavati dati da tre fonti: (1) direzioni aziendali o direzioni infermieristiche, (2) coordinatori/referenti degli ambulatori/See & Treat, e (3) infermieri operanti nei servizi ambulatoriali/See & Treat.
Alle direzioni aziendali o direzioni infermieristiche sarà richiesto di compilare una survey di raccolta dati composta da 2 sezioni (ambulatori e percorsi See & Treat) in cui vengono richieste informazioni relative all’azienda, al facilitatore di riferimento e alle prestazioni effettuate negli ambulatori a conduzione infermieristica/See and Treat nel periodo di riferimento. I dati, di natura retrospettiva, saranno riferiti all’anno precedente. La raccolta dati avverrà attraverso il reperimento delle informazioni di flusso degli ambulatori consultando le informazioni esistenti nei dataset dei servizi di controllo di gestione.
Ai coordinatori/referenti infermieristici dell’area ambulatoriale, a verrà chiesto di compilare una survey relativa alla quantità e alla qualità delle prestazioni assistenziali erogate ai pazienti nel periodo di riferimento. La scheda è composta da 2 sezioni: una relativa alle informazioni circa le risorse, le attività e i flussi, e una seconda sezione relativa alla rendicontazione delle attività, per un totale di 22 domande. I dati, di natura retrospettiva, saranno riferiti all’anno precedente. Questa raccolta dati retrospettiva sarà necessaria per descrivere le caratteristiche della struttura e il tipo e il numero di prestazioni infermieristiche erogate.
Agli infermieri sarà richiesta la compilazione di un questionario composto da una sezione sociodemografica e lavorativa e dalla Practice Environment Scale of the Nursing Work Index (PES-NWI). Questo è uno strumento validato nel contesto italiano (Zanini et al., 2022) che ha l’obiettivo di misurare l’ambiente di lavoro percepito dagli infermieri. Lo strumento si compone di cinque dimensioni rappresentate da un totale di 32 item. Ai fini dello studio, verranno somministrate solo le dimensioni relative alla valutazione della leadership e del supporto del coordinatore infermieristico (Nurse Manager Ability, Leadership and Support of nurses – NMALSN, 5 item) e all’adeguatezza dello staffing (Staffing and Resource Adequacy – SRA, 4 item). Le due dimensioni sono state selezionate in quanto direttamente applicabili nel contesto ambulatoriale e hanno mostrato nella versione italiana della scala un’ottima affidabilità (NMALSN Cronbach α =.874; SRA Cronbach α =.803); una scheda di raccolta dati, attraverso un monitoraggio sul campo, riferita alle prestazioni infermieristiche (dati prospettici) effettuate nel periodo di osservazione (30 giorni), quali ad esempio il tempo dedicato all’attività ambulatoriale, il tempo dedicato al paziente, il tipo di attività. Questa raccolta dati prospettica consentirà la raccolta omogenea di tutte le informazioni relative al numero di pazienti presi in carico, del tempo dedicato all’assistenza e il tipo e numero di prestazioni infermieristiche erogate negli ambulatori inclusi nello studio. Considerando l’obiettivo descrittivo dello studio, non è necessario stabilire un campione minimo per la fase prospettica dello studio.
Tabella 2 – Variabili di interesse ambulatori e “See & Treat”.
| Variabili misurate
|
| · Numero degli ambulatori a gestione infermieristica e See & Treat presenti in Italia;
· Procedure di accesso all’ambulatorio; · Numero di prestazioni infermieristiche erogate; · Tipo di prestazioni infermieristiche erogate; · Orario dedicato all’attività ambulatoriale; · Metodi di documentazione dell’attività infermieristica; · Modalità di registrazione della prestazione prescritta (es. impegnativa, numero cicli, numero prestazioni totali, ecc.); · Costo totale degli interventi attribuiti al centro ambulatoriale/See & Treat; · Caratteristiche cliniche della popolazione afferente al centro ambulatoriale; · Codice di attribuzione delle prestazioni.
|
Analisi dei dati
Per lo studio sulle Degenze Ospedaliere, al fine di poter descrivere il campione dei soggetti inclusi nello studio saranno effettuate delle statistiche descrittive (frequenza, percentuale, media, moda, mediana, range e deviazione standard). T-test, ANOVA e test del chi-quadrato verranno utilizzati per effettuare dei confronti tra le medie del tempo di assistenza o le frequenze delle attività infermieristiche erogate per diversi DRG. Inoltre, saranno effettuate regressioni lineari o logistiche considerando come esito il costo dell’assistenza infermieristica, calcolato attraverso il tempo medio necessario per ogni attività infermieristica, l’eventuale utilizzo di strumenti o dispositivi monouso per la loro erogazione e pesato per la durata della degenza del paziente. Ai fini del calcolo del costo dell’assistenza infermieristica, oltre al tempo di assistenza verranno considerati i costi derivanti dai dispositivi utilizzati sulla base del costo del dispositivo pubblicato tramite tariffario nazionale.
Per lo studio sugli ambulatori a gestione infermieristica e sui percorsi “See & Treat”, saranno effettuate analisi descrittive sui dati ricavati attraverso le survey inviate ai dirigenti infermieristici e agli infermieri, per ottenere un’analisi puntuale delle caratteristiche di ciascuna struttura partecipante e di ciascun servizio coinvolto. I dati ricavati saranno comparati per valutare eventuali differenze strutturali-organizzative tra le strutture coinvolte, incluso il punteggio della scala PES-NWI (somministrata agli infermieri). Successivamente, sarà effettuata la descrizione dell’attuale sistema di rendicontazione delle attività a gestione infermieristica e See & Treat attraverso l’analisi descrittiva dei dati forniti dai dirigenti infermieristici. In particolare, per ciascuna prestazione ambulatoriale/See & Treat, saranno comparati il numero e il tipo di interventi infermieristici erogati e il tempo medio assistenziale dedicato a ciascun paziente. Inoltre, sarà effettuata un’analisi relativa al tempo medio dedicato agli interventi infermieristici e il relativo costo calcolato come ore di lavoro uomo (compenso orario medio della categoria per prestazioni, costo medio prestazione) moltiplicato il numero di prestazioni effettuate nel periodo oggetto di osservazione. La stima dei costi sarà poi confrontata con il rimborso totale ottenuto dalle aziende sanitarie per ciascuna prestazione considerata.
Tutte le analisi di associazione saranno condotte attraverso statistiche di correlazione, di comparazione degli indici di tendenza centrale e delle frequenze (chi-quadrato). Riguardo le variabili continue, sarà utilizzata l’ANOVA per campioni multipli e indipendenti, e test parametrici o non parametrici, sulla base della distribuzione dei dati. Verrà stimata, inoltre, per la scala utilizzata, l’affidabilità attraverso l’Alpha di Cronbach, ritenendo come valori attendibili punteggi superiori a 0,70 (Nunnally & Bernstein, 1994). Tutte le analisi descrittive ed inferenziali saranno effettuate utilizzando il pacchetto statistico SPSS Ver 25® o software simile. Il livello di significatività per tutte le analisi sarà fissato con p<0.05.
Considerazioni etiche
I dati saranno oggetto di pseudononimizzazione e verranno trattati secondo il Regolamento Generale sulla Protezione dei Dati (RGDP) Regolamento UE 2016/679. Ciascuna struttura fornirà i dati utili per i fini dello studio utilizzando un codice alfanumerico che non consentirà al gruppo di ricerca di poter risalire ad alcuna informazione del partecipante. Lo studio è stato approvato dal comitato etico di Regione Liguria (n° 602/2023 del 18/12/2023).
DISCUSSIONE E CONCLUSIONI
Gli attuali sistemi per calcolare il rimborso delle prestazioni erogate dalle strutture sanitarie potrebbero “nascondere” le attività infermieristiche svolte, con un conseguente inadeguato rimborso delle strutture sanitarie, soprattutto nelle attività ambulatoriali dove viene erogata assistenza principalmente dagli infermieri, ma considerati ad appannaggio di altre professioni. Inoltre, questo fenomeno può determinare un notevole aumento delle liste di attesa per mancanza di altri professionisti diversi dagli infermieri, che in realtà quelle prestazioni non le erogano. Questo potrebbe permettere di individuare i DRG con la più alta variabilità di assistenza infermieristica erogata, mettendo in luce anche il peso dell’assistenza infermieristica in termini di costo nelle degenze ospedaliere, consentendo di individuare, pesare e contabilizzare, per la prima volta in Italia, l’apporto che l’attività infermieristica fornisce per le cure del paziente.
I risultati di questo studio potrebbero inoltre, essere utili sia per la programmazione e la distribuzione economica delle risorse all’interno delle organizzazioni sanitarie, sia a livello politico, poiché potrebbero costituire un valido supporto per indirizzare le scelte degli amministratori nelle politiche sanitarie nazionali.
Conflitto di interessi
Tutti gli autori dichiarano l’assenza di conflitto di interessi. Tutti gli autori dichiarano di aver contribuito alla realizzazione del manoscritto e ne approvano la pubblicazione.
Finanziamenti
Questo studio è stato concepito indipendentemente da ogni organizzazione commerciale e sarà coordinato, gestito e analizzato in forma indipendente. Non sono previsti costi aggiuntivi. Nessun membro del gruppo di ricerca ha ricevuto indennizzi o contributi per lo sviluppo di questo studio.
Gruppo di collaborazione ENLIGHT-IT
– Caponnetto Valeria, PhD, MSN, RN, Ricercatrice, Dipartimento di Medicina Clinica, Sanità Pubblica, Scienze della vita e dell’Ambiente, Università degli Studi dell’Aquila.
– Iovino Paolo, PhD, MSN, RN, Ricercatore, Dipartimento di Scienze della Salute Università degli studi di Firenze
– Longobucco Yari, PhD, MSN, RN, Ricercatore, Dipartimento di Scienze della Salute Università degli studi di Firenze.
– Marcomini Ilaria, PhD, MSN, RN, Assegnista di ricerca, Università Vita-Salute San Raffaele, Milano.
– Zanini Milko, PhD, MSN, RN, Ricercatore, Dipartimento di Scienze della Salute, Università degli Studi di Genova.





