RIASSUNTO
Introduzione La cavità orale del paziente affetto da neoplasia è spesso compromessa a causa del trattamento antineoplastico. La mucosite orale è causa di importante morbosità, aumento dei giorni di degenza e costi sanitari. L’obiettivo dello studio è di illustrare l’efficacia degli interventi noti in letteratura per la gestione della mucosite orale indotta da trattamento antineoplastico.
Materiali e metodi E’ stata condotta una overview di revisioni sistematiche delle letteratura con l’interrogazione di banche dati biomediche; è stata effettuata la valutazione critica della qualità metodologica, l’analisi e la sintesi dei documenti.
Risultati I protocolli di igiene orale, il miele, la crioterapia e la laserterapia a bassa intensità possono aiutare a ridurre l’incidenza e il grado di severità della mucosite orale e contribuiscono a controllare la sintomatologia e il dolore associato.
Conclusioni L’intervento più comunemente suggerito per la gestione della mucosite orale è il mantenimento di una buona igiene del cavo orale a opera di personale sanitario competente. Non vi è ancora un protocollo di igiene orale universalmente utilizzato e accettato.
Parole chiave: trattamento antineoplastico, mucosite orale
The management of oral mucositis induced by cancer treatment: overview of systematic reviews
ABSTRACT
Introduction The oral cavity of the patient with cancer is often compromised because of cancer treatment. Oral mucositis is a cause of significant morbidity, increased hospitalizations and health costs. The aim of this study is to illustrate the effectiveness of the interventions reported in the literature for the management of oral mucositis induced by cancer treatment.
Methods An overview of systematic reviews was carried out through biomedical databases; the documents were analysed, summarised and assessed for the methodological quality.
Results Oral hygiene protocols, honey, cryotherapy and low intensity laser therapy can help to reduce the incidence and the severity of oral mucositis and control the symptoms and the pain associated.
Conclusions A good oral hygiene guaranteed by appropriate health professionals is the most commonly suggested intervention for oral mucositis. There isn’t a universally used or accepted protocol.
Keywords: antineoplastic treatment, oral mucositis
![]()
INTRODUZIONE
La salute orale del paziente affetto da neoplasia è spesso compromessa, in parte per la malattia stessa, in parte a causa del trattamento erogato che spesso distrugge sia le cellule normali sia quelle tumorali; gli organi o distretti che dispongono di tessuti a elevato tasso di proliferazione sono i primi a subire un danneggiamento (Broadfield L et al., 2013). Nello specifico, in ambito oncologico l’insorgenza di complicanze orali riconosce quali fattori favorenti l’elevato turnover delle cellule che ricoprono la mucosa orale, la vasta, differente e complessa microflora naturale presente nell’area, la risposta fisiologica dei tessuti sensibili e gli eventuali traumi locali che possono essere esacerbati dalla tossicità della terapia antineoplastica (Broadfield L et al., 2013). La frequenza di insorgenza e il grado di severità possono essere correlati al tipo e alle caratteristiche del trattamento utilizzato, allo stato di salute generale del paziente e all’estensione e al tipo di sistema, organo o distretto compromesso (Broadfield L et al., 2013). Le complicanze orali indotte dalla terapia antineoplastica sono il risultato di un effetto diretto (stomatotossicità diretta) sulla mucosa orale oppure indiretto (stomatotossicità indiretta), dovuto a mielosoppressione indotta (Broadfield L et al., 2013). Generalmente, la chemioterapia causa stomatotossicità acuta, spesso per effetto della simultanea o sequenziale somministrazione di agenti chemioterapici multipli; il recupero dei tessuti danneggiati e la risoluzione della condizione avviene dopo la loro sospensione (Broadfield L et al., 2013). La radioterapia causa non solo complicanze acute ma anche danni permanenti ai tessuti; gli effetti sulla cavità orale e i tessuti orofaringei dipendono da fattori quali: il tipo, l’efficienza biologica e la dose per frazione di radiazione, il tempo intercorso fra due frazioni, la dose cumulativa di radiazione, il volume di cavità orale irradiato, l’introduzione di periodi di riposo in corso di trattamento, il tempo globale di trattamento e le strutture anatomiche esposte al trattamento (Broadfield L et al., 2013). I soggetti candidati a trapianto di cellule staminali emopoietiche o HSCT (Hematopoietic Stem Cell Transplantation) hanno complicanze orali che possono variare in funzione alle varie fasi di cui si compone il percorso terapeutico ma, in genere, sono più profonde e severe in quanto ricevono dosi più intense di chemioterapia e/o radioterapia (Broadfield L et al., 2013). Le complicanze orali più comuni indotte dalla terapia antineoplastica includono la mucosite, le infezioni, la disfunzione delle ghiandole salivari, l’alterazione del gusto e la presenza di dolore (Broadfield L et al., 2013). La mucosite orale è uno stato infiammatorio della mucosa orale causato da agenti chemioterapici o radiazioni ionizzanti che si manifesta tipicamente con eritemi e/o ulcerazioni; essa all’inizio diventa leggermente infiammata ed erosa con i pazienti che lamentano una sensazione di bruciore in bocca per poi divenire ipersensibili a caldo e freddo e agli alimenti piccanti e salati (Broadfield L et al., 2013). Le lesioni sono solitamente dolorose, il che causa restrizioni nell’assunzione orale di cibi e bevande (Broadfield L et al., 2013). Esse si sviluppano soprattutto sulla mucosa orale e labiale e la superficie ventrolaterale della lingua e del pavimento della bocca (Broadfield L et al., 2013). La comprensione delle circostanze entro cui può insorgere una condizione di mucosite orale indotta da trattamenti antineoplastici e il riconoscimento della sua presentazione clinica permette agli infermieri di implementare gli opportuni interventi per prevenirla, controllarla e, per quanto possibile, risolverla (Broadfield L et al., 2013).
Obiettivo
L’obiettivo dello studio è di illustrare l’efficacia degli interventi noti in letteratura per la gestione della mucosite orale indotta da trattamento antineoplastico.
MATERIALI E METODI
Per il reperimento della documentazione pertinente, il quesito clinico è stato sviluppato secondo la metodologia PICO (Richardson WS et al., 1995) (Tabella 1).
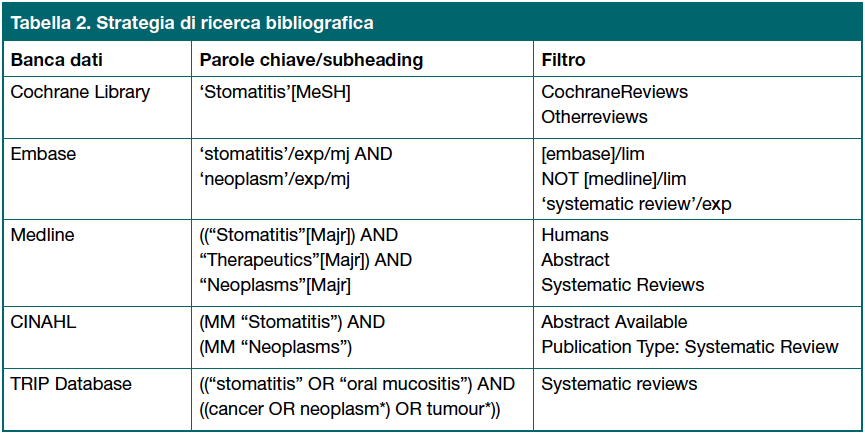
Successivamente è stata eseguita un’interrogazione delle banche dati biomediche quali Cochrane Library, Embase, Medline, CINAHL e TRIP Database a mezzo di opportune parole chiave (termini MeSH), operatori booleani e filtri (Tabella 2).
I criteri di inclusione sono stati i seguenti:
- genere umano;
- presenza di abstract;
- documenti in lingua inglese o disponibili con traduzione in lingua inglese;
- revisioni sistematiche.
Dopo questa iniziale selezione sono stati applicati i seguenti criteri di esclusione:
- studi non pertinenti all’argomento;
- studi specifici per la mucosite orale non indotta da trattamento antineoplastico;
- studi che trattano la mucosite orale come effetto indotto da patologie o condizioni patologiche diverse rispetto alle neoplasie;
- studi non specifici per la condizione di mucosite orale;
- analisi costo-efficacia o analisi costo-utilità.
Non sono stati posti filtri né per la fascia di età dei soggetti né per l’anno di pubblicazione dei documenti. La selezione di questi ultimi è stata eseguita da due autori in modo indipendente (Galeota Fiore D e Re LG). In caso di dubbi o controversie è stato chiesto il parere vincolante del terzo autore (Lusignani M). Dopo il loro reperimento, i documenti selezionati sono stati sottoposti da due autori in modo indipendente (Galeota Fiore D e Re LG) a valutazione metodologica di qualità utilizzando la Assessment of Multiple Systematic Reviews (AMSTAR) checklist (Shea BJ et al., 2007). Le affermazioni ritenute valide per il calcolo complessivo del punteggio AMSTAR sono state quelle a cui, dopo la lettura del documento, era attribuibile con certezza una risposta positiva, escludendo dal conteggio quelle a cui è stata assegnata una risposta negativa o per le quali non era possibile fornire una risposta certa. Alle revisioni sistematiche con punteggio totale da 8 a 11, da 4 a 7 e da 0 a 3 è stata attribuita rispettivamente un’alta, una media e una bassa qualità. In caso di controversie sull’assegnazione dei punteggi è stato richiesto il parere vincolante del terzo autore (Lusignani M). Gli autori hanno poi analizzato i contenuti delle revisioni sistematiche e sintetizzato quelli principali in tabelle sinottiche. Per valutare l’efficacia degli interventi per la gestione della mucosite orale indotta da trattamento antineoplastico sono stati considerati i seguenti esiti: riduzione dell’incidenza, del grado di severità e del dolore associato.
RISULTATI
La ricerca bibliografica è stata eseguita il 18 maggio 2015 secondo la strategia definita e ha permesso di identificare 159 articoli. In base ai criteri di inclusione ed esclusione stabiliti sono stati esclusi 143 articoli; tra questi, 104 non sono risultati pertinenti dopo la lettura di titolo e abstract; 13 erano duplicati; 26 articoli sono stati esclusi dopo l’applicazione dei criteri di esclusione.
Sono state ritenute di interesse e incluse 16 revisioni sistematiche a cui sono corrisposti 16 documenti di cui 14 in full text e uno in forma di Center for Reviews and Dissemination (CRD) Summary (Kowanko I et al., 1998); per un’altra citazione (Song JJ et al., 2012) è stato possibile solo il reperimento dell’abstract. Le revisioni sistematiche disponibili in full text sono state sottoposte a valutazione di qualità metodologica; i risultati sono mostrati in appendice 1.
Gli studi hanno manifestato una qualità metodologica eterogenea (range di punteggio AMSTAR: 3-11). Le affermazioni che hanno presentato le maggiori lacune informative sono state la 5, “in 10 revisioni su 15 non è presente o è incompleto o non è esplicitato con chiarezza un elenco di studi esclusi con i motivi dell’esclusione”, la numero 6, “in 10 revisioni su 15 non sono illustrate o non sono presentate con chiarezza le caratteristiche degli studi inclusi”, e la numero 9, “in 10 revisioni su 15 non sono chiari i metodi utilizzati per combinare i risultati degli studi”.
In appendice 2 è presentata una sintesi delle prove di efficacia degli interventi attuati per la gestione della mucosite orale. In appendice 3 sono illustrati i principali aspetti emersi dall’analisi degli studi reperiti.
Gestione della mucosite orale indotta da trattamento chemioterapico
Sono due le revisioni sistematiche che si sono soffermate sulla gestione della mucosite orale indotta dalla sola chemioterapia (Worthington HV et al., 2002; Potting CM et al., 2006); ambedue si sono occupate degli interventi per la prevenzione e il controllo della condizione patologica in soggetti adulti affetti da qualunque forma di neoplasia e in una delle due (Worthington HV et al., 2002) è compresa anche la popolazione pediatrica. In quest’ultima fascia di età le prove di efficacia sulla riduzione di incidenza della mucosite orale tramite terapia antifungina sono insufficienti mentre sono deboli per la riduzione di incidenza della candidiasi orale (Worthington HV et al., 2002). In soggetti adulti, la crioterapia (Worthington HV et al., 2002) o gli sciacqui con collutorio a base di iodopovidone (Potting CM et al., 2006) sembrano essere efficaci per ridurre l’incidenza di mucosite orale; il secondo trattamento ha un ruolo anche nel ridurre il grado di severità della condizione qualora essa sia già presente, anche se sono da rimarcare i possibili e non trascurabili effetti collaterali sistemici (per esempio, l’ipotiroidismo) dovuti a ingestione accidentale (Potting CM et al., 2006). Il trattamento con sciacqui a base di bicarbonato di sodio, benché supportato da prove di efficacia inconclusive, è però un’alternativa meno costosa e più accessibile sia per il paziente sia per il personale sanitario; ciò a fronte dell’utilizzo di collutori contenenti principi attivi non dimostratisi efficaci (Potting CM et al., 2006).
Gestione della mucosite orale indotta da trattamento radioterapico
Tre revisioni sistematiche (Sutherland SE et al., 2001; Song JJ et al., 2012; Charalambous M et al., 2013) si sono occupate della mucosite orale indotta da esclusivo trattamento radioterapico in soggetti adulti e una (Sutherland SE et al., 2001) si è soffermata prevalentemente sugli interventi di prevenzione. In due revisioni (Sutherland SE et al., 2001; Charalambous M et al., 2013) i pazienti oggetto di studio erano affetti da neoplasia del distretto testa-collo mentre nell’altra (Song JJ et al., 2012) l’interesse si è rivolto a tutte le forme di neoplasia. Per le neoplasie di testa-collo le prove di efficacia sono a favore dell’utilizzo di agenti antimicrobici a spettro ristretto (Sutherland SE et al., 2001) o del miele (Charalambous M et al., 2013) per la riduzione dell’incidenza e del grado di severità della mucosite orale e del dolore a essa associato. Il ruolo attivo del miele sembra confermato, tranne che per la riduzione del dolore, anche per la mucosite orale indotta da radioterapia per la cura di altre forme di neoplasia (Song JJ et al., 2012).
Gestione della mucosite orale indotta da trattamento chemioterapico e/o radioterapico
Uno studio (Stokman MA et al., 2006) ha valutato gli effetti di alcuni trattamenti sulla riduzione del grado di severità della mucosite orale indotta da radioterapia con o senza chemioterapia associata in soggetti adulti affetti da neoplasie di testa-collo; le prove sull’efficacia della crioterapia, specie se in presenza di chemioterapia costituita da 5-fluorouracile (5-FU), di immunomodulatori (G-CSF, GM-CSF) e di una soluzione composta da polimixina, tobramicina e amfotericina (PTA) sembrano promettenti anche se in attesa di ulteriori conferme. Gli effetti di alcuni interventi sulla mucosite orale indotta da radioterapia con o senza chemioterapia in soggetti affetti da qualunque forma di neoplasia sono stati trattati in dieci revisioni sistematiche (Kowanko I et al., 1998; Clarkson JE et al., 2010; Bjordal JM et al., 2011; Worthington HV et al., 2011; Figueiredo AL et al., 2013; Jensen SB et al., 2013; McGuire DB et al., 2013; Migliorati C et al., 2013; Peterson DE et al., 2013; Qutob AF et al., 2013). Una di esse si è soffermata soprattutto sulla prevenzione dell’insorgenza di mucosite orale nei soggetti adulti (Worthington HV et al., 2011): la crioterapia e il palifermin sembrano efficaci per la riduzione dell’incidenza della condizione patologica mentre le barriere della mucosa orale, quali il sucralfato, possono ridurne il grado di severità. Un’altra revisione ha trattato gli effetti degli interventi di prevenzione nella fascia pediatrica (Qutob AF et al., 2013): a fronte dell’efficacia, della fattibilità e della convenienza dei protocolli di igiene orale nei bambini, la crioterapia non offre beneficio e gli altri trattamenti possono di volta in volta avere prove di efficacia inconclusive oppure essere inefficaci o anche sconsigliabili. Tre studi (Kowanko I et al., 1998; Jensen SB et al., 2013; Migliorati C et al., 2013) si sono occupati sia della prevenzione sia del controllo della mucosite orale nei pazienti adulti: il collutorio a base di benzidamina può ridurre l’incidenza e il grado di severità e il dolore associato alla condizione patologica (Kowanko I et al., 1998); l’applicazione di radioterapia secondo modalità differenti (per esempio, la durata e l’intensità) sembra contribuire alla riduzione di incidenza e severità della mucosite orale (Jensen SB et al., 2013); l’utilizzo della laserterapia a bassa intensità o della fototerapia appaiono terapie promettenti per ridurre l’incidenza, la severità e il dolore associato; la laserterapia è particolarmente efficace per soggetti sottoposti a regime di condizionamento antecedente il trapianto di cellule staminali emopoietiche (HSCT) (Migliorati C et al., 2013). La prevenzione e il trattamento della mucosite orale indotta da radioterapia con o senza chemioterapia per qualunque forma di neoplasia, in soggetti sia adulti sia pediatrici, è stato argomento di interesse di due revisioni sistematiche (McGuire DB et al., 2013; Peterson DE et al., 2013). Benché i protocolli di igiene orale e gli sciacqui con soluzione fisiologica siano interventi di profilassi ancora non supportati da sufficienti prove di efficacia, è suggerita la loro applicazione nelle pratiche quotidiane di cura e prevenzione della mucosite orale; viene sconsigliato l’utilizzo di collutorio a base di clorexidina in particolare per soggetti sottoposti a radioterapia per neoplasia del distretto testa-collo (McGuire DB et al., 2013). La crioterapia è efficace nel ridurre l’insorgenza e il grado di severità della mucosite orale ma l’efficacia è funzione delle caratteristiche soggettive e del tipo di trattamento antineoplastico (Peterson DE et al., 2013). Tre studi (Clarkson JE et al., 2010; Bjordal JM et al., 2011; Figueiredo AL et al., 2013) hanno valutato l’efficacia della laserterapia a bassa intensità come trattamento in soggetti adulti (Clarkson JE et al., 2010; Bjordal JM et al., 2011) o sia adulti sia pediatrici (Figueiredo AL et al., 2013) colpiti da mucosite orale: l’effetto dell’intervento è quello di una riduzione del grado di severità (Clarkson JE et al., 2010; Bjordal JM et al., 2011; Figueiredo AL et al., 2013) e del dolore (Bjordal JM et al., 2011). Infine, una revisione sistematica (Clarkson JE et al., 2010) ha valutato favorevolmente le prove di efficacia a supporto dell’utilizzo di morfina per il controllo del dolore associato a mucosite orale in soggetti adulti.
DISCUSSIONE
Attualmente, gran parte delle prove a supporto dei trattamenti più diffusi per gestire la mucosite orale indotta da trattamento antineoplastico non sono conclusive a causa di limiti metodologici evidenziati nelle sperimentazioni cliniche controllate randomizzate (per esempio, la potenza campionaria ridotta, l’eterogeneità di esiti di cui alcuni di tipo surrogato, i risultati di rilevanza clinica dubbia o non chiara, l’eterogeneità della tipologia delle scale di valutazione della mucosite orale). A ciò si aggiunge la numerosità degli esiti: alcuni sono di primario interesse per il paziente, per esempio la durata della mucosite orale, il prolungamento della degenza ospedaliera a seguito dell’insorgenza di mucosite orale di grado severo, la qualità di vita percepita e l’occorrenza di effetti collaterali, ma non essendo stati valutati sistematicamente, almeno dalla maggioranza dei documenti, non è stato possibile, per limiti di generalizzabilità, includerli nella tabella sinottica. Vi sono specifiche strategie di prevenzione che si sono dimostrate efficaci per limitati contesti clinici, come la crioterapia nel caso di trattamento antineoplastico a mezzo di chemioterapia con 5-fluorouracile (5-FU) (Stokman MA et al., 2006) o del miele se il soggetto viene sottoposto a radioterapia (Song JJ et al., 2012; Charalambous M et al., 2013). In presenza di mucosite orale, non vi è una strategia di trattamento che si sia dimostrata superiore ad altre; l’attenzione si sofferma principalmente sul controllo del dolore correlato, come è il caso dell’utilizzo di anestetici o antidolorifici per via locale o sistemica (per esempio, la lidocaina e la morfina) (Kowanko I et al., 1998; Clarkson JE et al., 2010) o dell’applicazione della laserterapia a bassa intensità in caso di soggetti sottoposti a radioterapia (Clarkson JE et al., 2010; Bjordal JM et al., 2011; Migliorati C et al., 2013). Parte integrante della gestione della condizione patologica è da considerarsi l’implementazione precoce di un appropriato e personalizzato protocollo di igiene orale che comprenda l’utilizzo di spazzolini con setole morbide e di soluzioni a base di fisiologica o di bicarbonato di sodio per eseguire sciacqui al cavo orale il più possibile atraumatici oltre a necessari consigli dietetici (per esempio, il consumo preferibile di cibi che non richiedono una masticazione prolungata, a bassa acidità, poco salati e non secchi né disidratati) (Kowanko I et al., 1998; Stokman MA et al., 2006; McGuire DB et al., 2013; Qutob AF et al., 2013). Dai risultati illustrati, sembra emergere l’importanza di un’assistenza infermieristica da indirizzare essenzialmente verso due componenti: l’educazione e il supporto al paziente per la promozione e il mantenimento di un’igiene orale ottimale prima, durante e dopo il trattamento antineoplastico; il monitoraggio e la gestione dei sintomi correlati alla mucosite orale quando essa è già in essere, in primo luogo il dolore, che fra tutti è il più invalidante.
La ricerca futura dovrà rivolgere la propria attenzione ai seguenti aspetti:
- proporre sperimentazioni cliniche controllate randomizzate di buona qualità metodologica orientate a valutare in modo più convincente l’efficacia di uno o più protocolli di igiene orale (in tal caso con il terzo braccio di soggetti sottoposto a cure standard) per la riduzione dell’incidenza e severità della mucosite orale in malati sottoposti a trattamento antineoplastico;
- eseguire ulteriori studi a conferma dell’efficacia del miele sul controllo dell’incidenza e della severità della condizione e sulla gestione del sintomo doloroso;
- promuovere studi che indaghino in modo specifico le strategie di gestione della condizione patologica nella popolazione pediatrica (per la quale spesso vi è il ricorso all’utilizzo di interventi sperimentati solo negli adulti o di trattamenti off label);
- creare strumenti di screening specifici a uso infermieristico per il precoce riconoscimento di soggetti a rischio di incorrere in una mucosite orale;
- implementare strategie e strumenti di monitoraggio dell’evoluzione della patologia per promuovere audit periodici sulla qualità delle prestazioni di cura erogate.
Limiti
I principali limiti della presente overview sono i seguenti:
- interrogazione eseguita su banche dati biomediche con repertorio di citazioni di soli documenti pubblicati e relativa strategia di ricerca con uso esclusivo di termini MeSH senza una ricerca parallela e complementare con parole a testo libero;
- esclusione di tutti i documenti non in lingua inglese o senza una versione in inglese;
- valutazione di qualità metodologica degli studi comprensiva solo delle revisioni sistematiche reperibili in full text.
CONCLUSIONI
Sono stati compiuti importanti passi in avanti dalla ricerca e dalle nuove tecnologie disponibili in direzione di una riduzione dell’incidenza e del grado di severità della mucosite orale. Tuttavia, a oggi l’implementazione di un adeguato protocollo di igiene orale al paziente, sebbene l’impatto reale a livello di esiti clinici apprezzabili sia sub iudice, rappresenta ancora un aspetto importante che deve essere considerato prima, durante e dopo il trattamento antineoplastico. Il protocollo deve essere condotto e gestito da personale sanitario adeguatamente addestrato: è importante comunicare che un’ottimale igiene orale, un’adeguata nutrizione e l’evitare l’uso di tabacco e di alcol possono contribuire a prevenire o ridurre al minimo i problemi al cavo orale oltre a ridurre il rischio di recidive (Kowanko I et al., 1998; Stokman MA et al., 2006; McGuire DB et al., 2013; Qutob AF et al., 2013). Non c’è un protocollo di igiene orale universalmente utilizzato e accettato per carenza di sufficienti studi clinici che ne abbiano valutato l’efficacia, anche se esso deve essere visto come una componente essenziale della cura del paziente. Quest’ultimo deve poter ricevere un’adeguata formazione sul riconoscimento precoce di segni e sintomi di complicanze e costantemente rassicurato durante l’insorgenza di mucosite orale (per esempio, spiegare che si tratta di una complicanza che può insorgere durante il trattamento ma la cui sintomatologia col tempo è destinata a regredire) (Qutob AF et al., 2013). Particolare attenzione andrà prestata a coloro i quali sono già stati affetti da pregressi episodi di mucosite orale di grado severo (McGuire DB et al., 2013; Qutob AF et al., 2013).