RIASSUNTO
Introduzione La costipazione, spesso cronica, può colpire significativamente la qualità di vita di una persona e comporta notevoli costi sanitari. L’obiettivo è illustrare l’efficacia degli interventi per la gestione della costipazione cronica nell’adulto.
Materiali e metodi E’ stata condotta una overview di revisioni sistematiche delle letteratura con interrogazione di banche dati biomediche; è stata effettuata la valutazione critica della qualità metodologica, l’analisi e la sintesi dei documenti.
Risultati La condizione patologica può migliorare con un adeguato controllo dietetico e apporto di fibre e di liquidi ed eventuale supplementazione con probiotici. In caso di dissinergia del pavimento pelvico, l’intervento di prima linea sembra essere il biofeedback. Se coesistono costipazione e incontinenza fecale, la stimolazione del nervo sacrale aiuta a controllare la sintomatologia e il dolore addominale. In nessun caso la terapia farmacologica è la prima opzione.
Conclusioni Il trattamento di scelta per la gestione della costipazione cronica nell’adulto prevede il consumo di fibre alimentari e l’adeguata assunzione di liquidi che favorisce l’evacuazione e riduce i sintomi e il ricorso ai farmaci lassativi. Una gestione ottimale del problema necessita di personale sanitario adeguatamente formato.
Parole chiave: costipazione cronica, gestione delle cure, adulto
Chronic constipation management in adults: overview of systematic reviews
ABSTRACT
Introduction Constipation (often chronic) could significantly affects person’s quality of life and presents significant health care costs. The aim of this study is to illustrate the effectiveness of interventions for the management of chronic constipation in adults.
Methods An overview of systematic reviews was carried out through biomedical databases; the documents were analysed, summarised and assessed for the methodological quality.
Results Constipat may improve with dietary control and an adequate intake of fibers and liquids and probiotic supplementation. Biofeedback seems to be the first line intervention for pelvic floor dyssynergia. In case of coexistence of constipation and fecal incontinence the sacral nerve stimulation helps to control the symptoms and abdominal pain.
Conclusions The treatment of choice for the management of chronic constipation in adult is the consumption of dietary fibers and an adequate fluid intake which promotes the evacuation and reduces symptoms and the use of laxatives drugs. The optimal management requires a trained health care staff.
Keywords: chronic constipation, care management, adult
![]()
INTRODUZIONE
La costipazione è un sintomo frequentemente cronico che può colpire significativamente la qualità di vita di un individuo e dare luogo a notevoli costi sanitari (Basson MD et al., 2015). E’ da considerarsi cronica qualora sia presente da almeno 12 settimane (non necessariamente consecutive) nel corso dell’ultimo anno (Basson MD et al., 2015). Il sesso femminile, l’età (il 30-40% degli adulti di età superiore ai 65 anni cita la stitichezza come un problema) e la classe sociale sono variabili fortemente associate alla prevalenza di stipsi (Basson MD et al., 2015). L’aumento legato all’età può riflettere una combinazione di alterazioni alimentari, la diminuzione del tono muscolare e dell’esercizio fisico e l’utilizzo di farmaci che possono causare disidratazione o disturbi della motilità del colon (Basson MD et al., 2015). La stitichezza auto-riferita e i ricoveri in ospedale sono più frequenti nei soggetti di sesso femminile (rapporto femmina-maschio pari a circa 3:1); la condizione è abbastanza frequente durante la gravidanza ed è un problema comune dopo il parto (Basson MD et al., 2015). La prevalenza della costipazione è del 30% maggiore nelle persone di colore (Basson MD et al., 2015). Un soggetto con costipazione deve avere sperimentato almeno due dei seguenti sintomi nei precedenti 3 mesi (criteri di Roma III): meno di 3 scariche per settimana; difficoltà nell’espulsione delle feci; feci dure o granulose; sensazione di ostruzione anorettale; sensazione di incompleta defecazione; manovre manuali richieste per defecare (Basson MD et al., 2015).
Gli aspetti caratterizzanti la costipazione sono due: la consistenza delle feci e le difficoltà defecatorie (Basson MD et al., 2015). Non solo le feci dure ma anche quelle di consistenza morbida possono essere associate a costipazione, in particolare nelle persone anziane con anomalie anatomiche e motilità colorettale compromessa (Basson MD et al., 2015). L’eziologia della stipsi è di solito multifattoriale ma può essere sostanzialmente suddivisa in costipazione primaria e secondaria (Basson MD et al., 2015):
- costipazione primaria (idiopatica, funzionale): stitichezza generalmente suddivisibile in costipazione da normale transito (NTC), da lento transito (STC) o da disfunzioni del pavimento pelvico (o dissinergia del pavimento pelvico) (Basson MD et al., 2015). La NTC è il sottotipo più comune: anche se le feci passano normalmente attraverso il colon, il soggetto presenta difficoltà a evacuare (Basson MD et al., 2015). La STC è caratterizzata da frequenti movimenti intestinali e diminuzione dello stimolo a defecare; si verifica più comunemente nelle persone di sesso femminile ed è caratterizzata da un’alterata motilità del colon (Basson MD et al., 2015). Le disfunzioni da dissinergia del pavimento pelvico o dello sfintere anale provocano difficoltà prolungata nell’evacuazione e sensazione di evacuazione incompleta che porta spesso il soggetto a esercitare una pressione perineale o vaginale durante la defecazione per consentire il passaggio delle feci (Basson MD et al., 2015).
- costipazione secondaria, dipende da: disordini alimentari come, per esempio, l’insufficiente assunzione di acqua e fibre e l’uso eccessivo di caffè, tè o alcolici; ragadi anali, trombosi delle emorroidi, stenosi del colon, tumori stenosanti, volvolo e megacolon idiopatico; disturbi endocrinologici e metabolici; disturbi neurologici (per esempio, l’ictus); patologie del tessuto connettivo (per esempio, la sclerodermia); patologie psichiatriche (per esempio, la depressione); farmaci (fra cui anche i prodotti lassativi) (Basson MD et al., 2015).
La diagnosi di costipazione prevede le seguenti fasi:
- anamnesi patologica remota e prossima;
- anamnesi farmacologica;
- esame fisico;
- esami strumentali;
- test di funzionalità anorettale;
- defecografia (NDDIC, 2013).
Il trattamento di scelta per la risoluzione della condizione di costipazione riguarda i cambiamenti nella dieta e nella nutrizione e l’esecuzione di esercizi fisici mirati (NDDIC, 2013) più che l’uso di lassativi, clisteri o supposte, che non incidono sulle vere cause della costipazione. La chiave per trattare i soggetti con costipazione consiste nel correggere una dieta deficitaria di fibre e liquidi aumentandone l’assunzione e diminuendo il consumo di alimenti e bevande che favoriscono l’insorgenza di costipazione (Basson MD et al., 2015); qualora non si riscontrino esiti positivi si procede ad altre tipologie di trattamento (NDDIC, 2013). Le fibre alimentari sono disponibili nella frutta e nella verdura e nei cereali (Basson MD et al., 2015); i cibi da limitare sono quelli che contengono poche fibre o nessuna (per esempio, pizza, gelati, formaggio, patatine, carne e alimenti lavorati) (NDDIC, 2013). Si raccomanda di bere acqua, succhi di frutta e verdura oltre a passati di verdure per ottenere una migliore peristalsi e rendere le feci più morbide (NDDIC, 2013). E’ raccomandabile ridurre il consumo di caffè, tè e alcolici a causa dei loro effetti diuretici (Basson MD et al., 2015). L’incapacità di controllare la stitichezza in un regime di supplementazione di fibre e di una maggiore assunzione di acqua dovrebbero richiedere un’analisi della compliance del paziente (Basson MD et al., 2015). I primi fallimenti, di solito, dipendono da un’assunzione di acqua insufficiente mentre l’insorgenza di recidive spesso dipende dall’errata percezione del paziente che, alla risoluzione della condizione e della sintomatologia correlata, ritiene che la supplementazione di fibre non sia più necessaria (Basson MD et al., 2015). L’esecuzione di un regolare esercizio fisico per circa 20-30 minuti al giorno facilita la digestione e, quindi, l’evacuazione di feci, che dovrebbe espletarsi sempre alla stessa ora tutti i giorni, preferibilmente 15-45 minuti dopo la prima colazione (NDDIC, 2013). Se con la dieta e l’esercizio fisico adeguati non si ottengono i risultati attesi il medico può suggerire l’uso temporaneo di un lassativo (NDDIC, 2013). I farmaci generalmente usati per il trattamento della costipazione includono: agenti formanti massa (per esempio, fibre e semi di psillio); emollienti delle feci (per esempio, docusato); lubrificanti ad azione rapida (per esempio, olio minerale e polietilene glicolato); procinetici (per esempio, tegaserod); lassativi stimolanti (per esempio, semi di senna) (Basson MD et al., 2015). Gli effetti collaterali dei lassativi, qualora utilizzati per un lungo periodo, si concretizzano in una progressiva perdita di movimenti intestinali (NDDIC, 2013). Il biofeedback, può rivelarsi utile quando c’è un’ipofunzionalità dei muscoli del distretto ano-rettale (NDDIC, 2013) mentre la chirurgia è un’opzione a cui si ricorre laddove i precedenti trattamenti non abbiano dato esiti apprezzabili (NDDIC, 2013).
Obiettivo
L’obiettivo dello studio è illustrare l’efficacia dei principali interventi per la gestione della costipazione nell’adulto.
MATERIALI E METODI
Per l’ottimale reperimento della documentazione pertinente abbiamo sviluppato il quesito clinico nel rispetto della metodologia PICO (Richardson WS, et al., 1995) (Tabella 1).
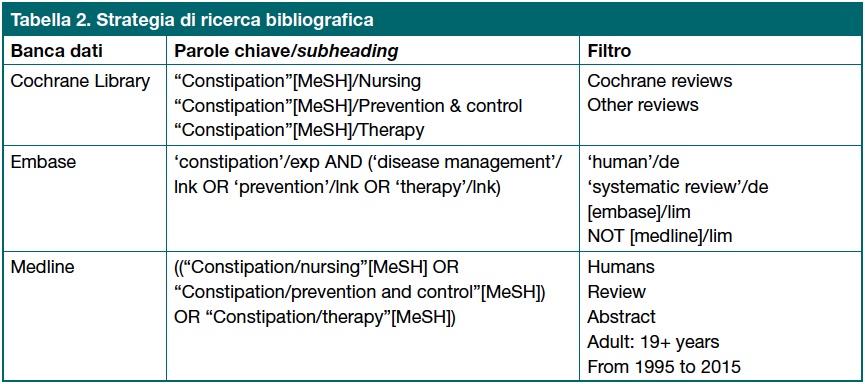
Sono state interrogate alcune banche dati biomediche quali Cochrane Library, Embase e Medline a mezzo di parole chiave (termini MeSH e subheading), operatori booleani e filtri (Tabella 2).
I criteri di inclusione sono stati i seguenti:
- genere umano;
- popolazione adulta o prevalentemente adulta;
- revisioni sistematiche;
- presenza di abstract;
- studi pubblicati negli ultimi 20 anni;
- documenti in lingua inglese o disponibili con traduzione in lingua inglese o abstract in lingua inglese.
Dopo questa iniziale selezione sono stati applicati i seguenti criteri di esclusione:
- studi non pertinenti all’argomento;
- studi specifici per la costipazione in fase acuta;
- studi su agenti farmacologici di uso non comune e/o specifici per patologia o condizione patologica e/o ancora in fase sperimentale;
- studi su trattamenti chirurgici;
- studi specifici per genere;
- studi che trattano la costipazione come effetto secondario indotto da specifiche patologie o condizioni patologiche;
- studi non specifici per la condizione di costipazione.
La selezione dei documenti è stata eseguita da due autori in modo indipendente (Loguercio E e Re LG). In caso di dubbi o controversie è stato chiesto il parere vincolante del terzo autore (Lusignani M). Dopo il reperimento dei documenti, i due autori (Loguercio E e Re LG) hanno valutato la qualità e il rigore metodologico delle revisioni sistematiche disponibili utilizzando la Assessment of Multiple Systematic Reviews (AMSTAR) checklist (Shea BJ, et al., 2007). Le voci che sono state ritenute valide per il calcolo complessivo del punteggio sono state quelle a cui, dopo la lettura del documento, era attribuibile con certezza una risposta positiva, escludendo quindi dal conteggio quelle a cui è stata assegnata una risposta negativa o per le quali non era possibile fornire una risposta certa. Alle revisioni sistematiche con punteggio totale da 8 a 11, da 4 a 7 e da 0 a 3 è stata attribuita rispettivamente una alta, media e bassa qualità. In caso di dubbi sulle attribuzioni di punteggio è stato chiesto il parere vincolante del terzo autore (Lusignani M). Per valutare l’efficacia degli interventi sono stati considerati i seguenti esiti:
- efficacia globale;
- frequenza media settimanale di movimenti intestinali;
- consistenza delle feci;
- tempo di transito intestinale;
- miglioramento della sintomatologia associata;
- riduzione del dolore addominale associato.
RISULTATI
La ricerca bibliografica è stata eseguita il 15 maggio 2015 secondo la strategia definita e ha permesso di identificare 382 articoli. In base ai criteri di inclusione ed esclusione stabiliti, sono stati esclusi 363 articoli; tra questi, 179 non sono risultati pertinenti dopo la lettura di titolo e abstract; 9 erano duplicati; 56 non erano revisioni sistematiche; 2 trattavano la costipazione come effetto secondario; 1 era una revisione sistematica in lingua cinese.
Sono state ritenute di interesse e incluse 18 revisioni sistematiche (Belsey JD et al., 2010; Carrington EV et al., 2014; Cheng CW et al., 2009; Chmielewska A et al., 2010; Dimidi E et al., 2014; Dimidi E et al., 2014; Ernst E, 1999; Koh CE et al., 2008; Lee MS et al., 2010; Lin LW et al., 2008; Miller LE et al., 2013; Mowatt G et al., 2007; Petticrew M et al., 1999; Ramkumar D et al., 2005; Tramonte SM et al., 1997; Woodward S et al., 2014; Yang LH et al., 2014; Zhang T et al., 2013), a cui sono corrisposti 16 documenti di cui 15 in full text e uno in forma di Centre for Reviews and Dissemination (CRD) summary (Shea BJ, et al., 2007); per altre due citazioni (Dimidi E, et al., 2014) è stato possibile solo il reperimento dell’abstract. Le revisioni sistematiche disponibili in full text sono state sottoposte a valutazione di qualità metodologica; i risultati sono mostrati in appendice 1 a pagina e14.
La qualità è risultata di livello medio-alto (range di punteggio AMSTAR: 5-11). Le voci per le quali i documenti hanno manifestato le maggiori lacune informative sono state le 5 e la 10; in particolare, per la voce numero 5, “E’ stato fornito un elenco di studi (inclusi ed esclusi)?”, in 11 revisioni su 15 non è presente o è incompleto o non è esplicitato con chiarezza un elenco di studi esclusi con le relative motivazioni alla base dell’esclusione; per la voce numero 10, “E’ stato valutato il rischio di bias di pubblicazione?”, in 10 revisioni su 15 non si fa riferimento a possibili bias di pubblicazione oppure non è esplicitato con chiarezza. In appendice 2 a pagina e15 è presentata una sintesi delle prove di efficacia degli interventi attuati per la gestione della costipazione. In appendice 3, a pagina e16, sono illustrati i principali aspetti emersi dall’analisi degli studi reperiti.
Quattro revisioni sistematiche (Tramonte SM, et al., 1997; Petticrew M, et al., 1999; Ramkumar D, et al., 2005; Belsey JD, et al., 2010) si sono occupate di valutare l’efficacia di agenti terapeutici naturali o sintetici con diversi meccanismi di azione lassativa. Per due di esse (Tramonte SM, et al., 1997; Petticrew M, et al., 1999) tali agenti contribuiscono a migliorare la frequenza media dei movimenti intestinali e la consistenza delle feci, ridurre la sintomatologia e diminuire il dolore addominale; tuttavia, per le altre due revisioni (Ramkumar D, et al., 2005; Belsey JD, et al., 2010) solo il lattulosio e la soluzione elettrolitica di polietilenglicole (SEPG) si sono dimostrati agenti efficaci. Quattro studi (Chmielewska A, et al., 2010; Miller LE, et al., 2013; Dimidi E, et al., 2014; Ford AC, et al., 2014) hanno valutato il ruolo assunto da probiotici (Chmielewska A, et al., 2010; Miller LE, et al., 2013; Dimidi E, et al., 2014; Ford AC, et al., 2014), prebiotici e simbiotici (Ford AC, et al., 2014) nella gestione della costipazione cronica. I probiotici sembrano poter aumentare la frequenza media di movimenti intestinali (Chmielewska A, et al., 2010; Dimidi E, et al., 2014; Ford AC, et al., 2014), ridurre il tempo di transito intestinale (Miller LE, et al., 2013; Dimidi E, et al., 2014) e migliorare la consistenza delle feci al pari dei simbiotici (Chmielewska A, et al., 2010; Dimidi E, et al., 2014), mentre l’efficacia dei prebiotici non è ancora stata dimostrata (Ford AC, et al., 2014). Cinque revisioni sistematiche (Lin LW, et al., 2008; Cheng CW, et al., 2009; Lee MS, et al., 2010; Zhang T, et al., 2013; Yang LH, et al., 2014) hanno valutato la sussistenza delle prove a supporto dell’efficacia della medicina tradizionale orientale. L’agopuntura è un trattamento dimostratosi efficace su tutti i principali esiti considerati (Lin LW, et al., 2008; Zhang T, et al., 2013), così come la moxibustione (Lee MS, et al., 2010), mentre l’uso di erbe medicinali cinesi consente di aumentare la frequenza media di movimenti intestinali (Lin LW, et al., 2008; Cheng CW, et al., 2009) e l’auriculoterapia sembra avere un impatto positivo a livello di efficacia globale. Due studi si sono occupati di esplorare le prove di efficacia a favore dell’applicazione della tecnica di biofeedback (Koh CE, et al., 2008; Woodward S, et al., 2014); essa pare avere beneficio a livello di riduzione della sintomatologia e del dolore addominale nei soggetti con costipazione cronica da dissinergia del pavimento pelvico (Koh CE, et al., 2008) ma l’efficacia globale non è dimostrata (Woodward S, et al., 2014). L’efficacia della stimolazione del nervo sacrale in soggetti con costipazione cronica associata a incontinenza fecale è argomento di due revisioni (Mowatt G, et al., 2007; Carrington EV, et al., 2014); la tecnica può ridurre la sintomatologia e il dolore addominale ma per gli altri esiti le prove sono inconclusive. Il massaggio addominale si è dimostrato efficace in soggetti adulti o anziani già in trattamento con lassativi per via orale anche se non è risultato in grado di controllare la sintomatologia e il dolore addominale (Ernst E, 1999).
DISCUSSIONE
La presente overview di revisioni sistematiche si è posta l’obiettivo di valutare i trattamenti attualmente disponibili per la gestione della costipazione cronica nell’adulto. Le prove di efficacia a supporto degli interventi più diffusi non sempre paiono convincenti o univoche, ciò a seguito di limiti manifestati dalle sperimentazioni cliniche controllate randomizzate come, per esempio, studi in singolo cieco anziché in doppio cieco, con potenza campionaria ridotta, monocentrici, con eterogeneità di esiti per lo più surrogati, con risultati di rilevanza clinica non chiara o dubbia; tali limiti appaiono importanti per gli studi relativi a trattamenti della medicina tradizionale orientale, la cui efficacia è in attesa di ulteriori conferme.
Allo stato attuale delle conoscenze, la gestione iniziale della costipazione include l’educazione al paziente, appropriate modificazioni dello stile di vita e accorgimenti dietetici tramite supplementazione di fibre con eventuale utilizzo di lassativi, come lo psillio o la metilcellulosa, associati a un’idonea assunzione di fluidi (Wald A, et al., 2015); in caso di intolleranza o modesta risposta ai prodotti summenzionati è possibile proporre lassativi osmotici come il lattulosio (Wald A, et al., 2015). Qualora i pazienti manifestino disfunzioni nella defecazione, la tecnica di biofeedback sembra essere la più efficace e promettente per gestire la condizione di costipazione (Wald A, et al., 2015). Dai risultati è possibile dedurre l’importanza del ruolo che può assumere il professionista infermiere nel consigliare, proporre e contribuire a far rispettare al paziente con costipazione cronica un regime alimentare equilibrato che preveda: un maggiore apporto di alimenti ricchi di fibre (per esempio, pasta e pane integrale, frutta e verdura) con l’eventuale supplementazione giornaliera di yogurt magro al naturale (Petticrew M, et al., 1999), l’ottimale e regolare assunzione di liquidi (Basson MD et al., 2015) e la riduzione di caffè, thè, alcolici, per il loro effetto diuretico (Basson MD et al., 2015). In letteratura, l’efficacia dell’intervento dietetico si manifesta in termini di aumento della frequenza media settimanale di movimenti intestinali, miglioramento della consistenza delle feci, riduzione del tempo di transito intestinale, miglioramento della sintomatologia e del dolore addominale associato (Tramonte SM, et al., 1997; Petticrew M, et al., 1999; Ramkumar D, et al., 2005; Basson MD et al., 2015). Sebbene le prove a disposizione ne supportino l’impatto positivo per la gestione della costipazione cronica, è fondamentale che l’infermiere, assieme al gruppo di cura, accerti e concorra a migliorare l’aderenza del paziente al trattamento in relazione al fatto che, nonostante la cronicità della condizione patologica, la compliance, con il tempo, diviene subottimale (Basson MD et al., 2015). Il ricorso a prodotti lassativi dev’essere un’opzione da considerare solo in caso di insuccesso e accertata aderenza al regime dietetico, in quanto essi non agiscono sulle cause soggiacenti che hanno generato la costipazione (Basson MD et al., 2015). Un altro intervento che l’infermiere potrebbe attuare a complemento di quanto già descritto è il massaggio addominale (Ernst E, 1999): esso ha mostrato potenzialità promettenti che, tuttavia, andrebbero rivalutate in soggetti con costipazione cronica che non siano già in trattamento con lassativi orali ma eventualmente solo in regime alimentare controllato. A nostro avviso, gli studi futuri dovrebbero: valutare l’impatto di un approccio multidisciplinare per la gestione della costipazione cronica; creare strumenti di valutazione del grado di aderenza del paziente con stipsi cronica al regime dietetico consigliato e promuovere l’analisi delle ragioni alla base della diminuzione della compliance osservabile nel tempo, come mostrano i dati in letteratura; implementare interventi multidisciplinari e personalizzati mirati al miglioramento del grado di aderenza alla dieta consigliata. Inoltre, riteniamo utile lo sviluppo di ulteriori ricerche per confermare, in via definitiva, l’efficacia dell’intervento dietetico con o senza massaggio addominale rispetto alle cure standard in soggetti con costipazione cronica non già in trattamento con lassativi per via orale.
Limiti dello studio
I principali limiti della presente overview sono i seguenti:
- non avere eseguito una strategia di ricerca mirata anche al recupero di documenti non pubblicati (letteratura grigia);
- le banche dati biomediche interrogate, sebbene fra le più importanti, non sono le uniche che avrebbero potuto fornire altre revisioni sistematiche di interesse (per esempio, CINAHL e PsycInfo);
- per la ricerca delle citazioni è stata utilizzata esclusivamente una strategia basata sui termini MeSH senza eseguirne una parallela e complementare con parole a testo libero;
- la ricerca è stata ristretta ai documenti pubblicati negli ultimi 20 anni (salvo eccezioni);
- sono stati esclusi gli studi di genere. Questo, se da un lato ha consentito una maggiore generalizzabilità dei risultati, ha però comportato la rinuncia all’analisi delle caratteristiche peculiari che la costipazione cronica possiede per il sesso femminile rispetto a quello maschile;
- sono stati esclusi gli studi che si sono occupati della costipazione secondaria benché, soprattutto nella popolazione costituita da pazienti anziani fragili, la suddivisione fra costipazione primaria e secondaria e le relative differenze di trattamento e gestione non sia sempre fattibile né, talvolta, appropriata (Castledine G, et al., 2007);
- non sono stati esaminati i documenti non in lingua inglese o senza una versione in lingua inglese. Ciò ha condotto all’esclusione di una revisione sistematica in lingua cinese;
- la valutazione di qualità metodologica con AMSTAR è stata possibile solo per i documenti disponibili in full text.
CONCLUSIONI
Il trattamento di prima scelta per la gestione della costipazione cronica nell’adulto riguarda i cambiamenti nel regime dietetico e nutrizionale e una moderata, quotidiana e regolare attività fisica (NDDIC, 2013). I risultati emersi non sostengono con prove di efficacia conclusive l’utilizzo di prodotti lassativi fatta eccezione, forse, per la soluzione elettrolitica di polietilenglicole (SEPG) ma occorrono ulteriori conferme (Ramkumar D, et al., 2005; Belsey JD, et al., 2010); in letteratura, l’uso di lassativi, clisteri o supposte è un’opzione degna di considerazione solo in caso di modesta risposta al regime alimentare e nutrizionale controllato (Basson MD et al., 2015) e tenendo presente che l’intervento non incide sulle vere cause della costipazione. Nell’ambito del gruppo di cura, la figura infermieristica può assumere un ruolo importante per coadiuvare all’implementazione di interventi educativi volti alla gestione della costipazione a livello dietetico, a condizione che il professionista abbia seguito un percorso di formazione post-base mirato (Wald A, et al., 2015).