RIASSUNTO
Introduzione Durante l’ultimo secolo si è assistito a una trasformazione demografica della società caratterizzata da un incremento della popolazione ultrasessantacinquenne e delle patologie dementigene a essa correlate. L’assistenza a tali pazienti è a carico soprattutto dei caregiver familiari che sperimentano nuovi bisogni legati alle disabilità tipiche della demenza e alla carenza dei servizi socio-sanitari. L’obiettivo della presente revisione è quello di riassumere le principali evidenze in merito ai bisogni di supporto dei caregiver familiari di pazienti affetti dal morbo di Alzheimer.
Materiali e metodi E’ stata condotta una ricerca bibliografica sulla banca dati Medline, attraverso PubMed, per identificare gli studi primari indicizzati che, tra il 2009 e il 2013, hanno analizzato i bisogni di supporto dei caregiver familiari di pazienti affetti dal morbo di Alzheimer.
Risultati I sei studi inclusi nella revisione hanno permesso di identificare cinque macro bisogni dei caregiver familiari: il bisogno di informazione, di sviluppare efficaci strategie comunicative, di coping e di gestione dei deficit comportamentali, di formazione, di sviluppare/rinforzare le strategie di cura di sé e di ridefinire l’insieme delle risorse formali e informali.
Conclusioni I bisogni di supporto dei caregiver sono molteplici e mutano al progredire della patologia. E’ necessario ridefinire le risorse formali e informali e promuovere professionisti come l’infermiere case manager e di famiglia con competenze avanzate per identificare precocemente tali bisogni e indirizzare i soggetti verso i servizi più idonei.
Parole chiave: caregiver, morbo di Alzheimer, bisogni di supporto, bisogno di informazione, servizio di supporto, bisogno insoddisfatto
Support needs of dementia patients’ caregivers: an integrative review
ABSTRACT
Introduction The last century has gone through a demographic transformation with the increase in population of over 65 years old and the age-related dementia diseases. The family caregivers are mainly in charge of the care of these patients and they experience new dementia-related needs and the lack of health and social services. The aim of this review is to summarize the evidence about main needs of Alzheimer patients’ family caregivers.
Methods A review of the literature, from 2009 to 2013, was carried out on Medline database (through PubMed).
Results Six articles were included. Their analysis led to identify five family caregiver’s main needs: information, communication skills, coping strategies, redefine the network of formal and informal services, strategies to manage behavioral deficits.
Conclusions Caregivers have multiple supportive care needs that change with the progression of the disease. It is necessary to redefine the formal and informal resources and promote professionals such as nurse case manager and family health nurse who have advanced skills for the early identification of these needs and could lead the caregivers to find the appropriate services.
Keywords: family caregiver, Alzheimer disease, supportive care needs, information needs, support service, unmet needs
![]()
INTRODUZIONE
Nell’ultimo secolo si è assistito a una progressiva trasformazione demografica della società caratterizzata da un aumento della popolazione anziana; infatti, solo nel 2009 la stima della speranza di vita alla nascita era pari a 78,3 anni per gli uomini e 84 anni per le donne e si calcola che gli ultra sessantacinquenni saranno 900 milioni entro il 2030 (Cerquaglia C et al., 2009). In parallelo, si è verificato il fenomeno della cosiddetta “transizione epidemiologica”, ossia, da un lato, la riduzione delle malattie infettive e, dall’altro, l’incremento di quelle non infettive ma che interessano in prevalenza l’età senile e che sono caratterizzate da cronicità e origine multifattoriale (Attena F, 2004). Tra queste vi è la demenza (Cerquaglia C et al., 2009), di cui la forma più comune è il morbo di Alzheimer, che comprende circa i due terzi di tutti i casi e colpisce approssimativamente dal 6% all’8% degli individui con più di 65 anni (Small GW et al., 1997).
Nel corso della malattia i servizi socio-sanitari giocano un ruolo di centrale importanza per la cura del paziente e per il supporto alla famiglia nel promuoverne la capacità di contenimento e assistenza (Branca S et al., 2005). Infatti, oggi si tende a decentralizzare le cure dall’ospedale, deputato al trattamento delle acuzie (Guzzanti E, 2006; Ministero della Salute, 2003-2005), ai servizi di assistenza primaria come le residenze sanitarie assistenziali, gli hospice e il distretto sanitario di base (Ministero della Salute, 2011-2013). Come conseguenza, un numero sempre maggiore di caregiver informali, ovvero badanti, volontari e – soprattutto – familiari, è chiamato a rispondere alle complesse esigenze assistenziali di questi pazienti (Branca S et al., 2005; Di Rosa M et al., 2010). Molti studi in letteratura hanno esplorato le problematiche connesse al ruolo del caregiver evidenziando come il cambiamento comportamentale del proprio assistito, insieme alla difficoltà nel gestire la malattia, provochi dei disturbi legati sia alla sfera emotiva sia a quella fisica e comprometta la qualità della vita (Tognetti A, 2004; Sansoni J et al., 2004; Luchetti L et al., 2007; Suardi C et al., 2007; Ferrara M et al., 2008; Bolis T et al., 2008; Bolis T et al., 2008). Inoltre, sorgono una serie di bisogni e richieste di natura strumentale ed emotiva che mutano seguendo il corso della malattia e che il caregiver esplicita secondo i propri tempi e il proprio vissuto (Bolis T et al., 2008); quando questi bisogni restano insoddisfatti, solitamente fanno seguito emozioni quali tristezza, rabbia, vergogna e malessere o situazioni spiacevoli (Agenas, 2001). Tutto ciò, spesso, si traduce in una concomitante perdita della fiducia in se stessi riguardo alla possibilità di fornire un’assistenza adeguata ai propri cari, dovuta spesso alla carenza di informazioni e di educazione necessari ad acquisire le competenze per accudire i pazienti affetti da demenze (Moroni L et al., 2008; Lonati F et al., 2010; Pfeiffer E, 2011). Anche altri fattori, come una comunicazione con l’équipe assistenziale e un supporto psico-educativo inadeguati (Moroni L et al., 2008), possono contribuire a diminuire la qualità di vita dei pazienti e aumentare il carico e lo stress emotivo del caregiver, concorrendo allo scarso ricorso al sostegno formale (Nobili G et al., 2011; D’Anastasio C et al., 2012; Luchetti L et al., 2012).
Pertanto, riuscire a comprendere in maniera esaustiva i bisogni di supporto dei caregiver potrebbe contribuire a implementare delle strategie volte a sostenere il sistema familiare nel difficile e delicato compito di cura, potenziando innanzitutto il processo comunicativo e il funzionamento dell’intero nucleo familiare e assicurando supporto strumentale, economico ed emotivo (Lonati F et al., 2010). Inoltre, si consentirebbe un’assistenza più efficace e capace di migliorare la qualità di vita del paziente e del caregiver.
I bisogni di supporto dei caregiver familiari di pazienti affetti dal morbo di Alzheimer, così come le competenze richieste per fornire un’assistenza efficace, necessitano di essere maggiormente esplorati al fine di fornire un’evidenza empirica a supporto della pratica.
L’obiettivo del presente studio è effettuare una revisione degli studi pubblicati relativi ai bisogni di supporto dei caregiver familiari di pazienti affetti da demenza o dal morbo di Alzheimer.
I seguenti quesiti sono stati formulati per guidare la revisione:
- Quali sono i bisogni di supporto dei caregiver di pazienti affetti da demenza o dal morbo di Alzheimer?
- Quale relazione esiste tra la qualità di vita e i bisogni insoddisfatti dei caregiver?
- Quali sono le potenziali strategie volte a soddisfare i bisogni di supporto dei caregiver?
- Quali sono le risorse formali e informali dei caregiver?
MATERIALI E METODI
Disegno dello studio
E’ stata condotta una revisione integrativa della letteratura secondo il metodo proposto da Whittemore e collaboratori (Whittemore R et al., 2005). Questa tipologia di revisione permette un’accurata sintesi della letteratura al fine di fornire una completa comprensione di un particolare fenomeno. La revisione integrativa si basa su un metodo esplicito e sistematico di ricerca e analisi della letteratura, permette di includere nella revisione studi primari e secondari con disegni diversi tra loro, sia quantitativi sia qualitativi, e non prevede necessariamente l’analisi della qualità (quality assessement) degli studi inclusi.
Strategie di ricerca
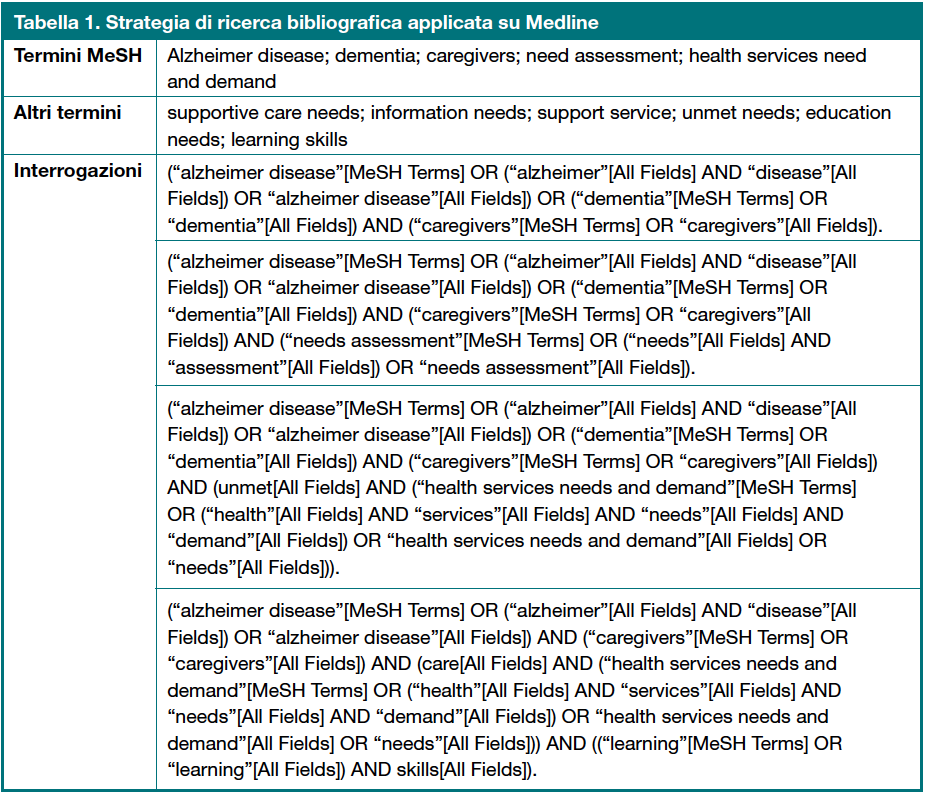
La ricerca attraverso la letteratura è stata effettuata nel maggio 2013 consultando la banca dati di Medline, tramite PubMed. Sono stati considerati tutti gli studi pubblicati tra il 2008 e il 2013 che hanno investigato la tematica oggetto di studio al fine di aggiornare le conoscenze già raccolte dall’articolo di Thompson e collaboratori (Thompson C et al., 2007), ovvero una revisione effettuata sull’efficacia degli interventi sanitari volti ad aiutare/supportare i caregiver di pazienti affetti dal morbo di Alzheimer. I termini, usati singolarmente o tramite operatori booleani, e la strategia di ricerca sono indicati nella tabella 1.
Criteri di inclusione
Sono stati inclusi nella revisione tutti gli studi primari:
- con disegno quantitativo o qualitativo;
- pubblicati in lingua inglese, francese o italiana;
- con un campione che includesse i caregiver familiari di pazienti affetti dal morbo di Alzheimer o da demenza (escludendo i caregiver formali e le badanti);
- che si sono prefissi di indagare, come obiettivo primario, i bisogni di supporto dei caregiver familiari.
Selezione degli articoli
La selezione degli studi è stata condotta attraverso un’analisi iniziale dei titoli e degli abstract; una volta identificati gli articoli rilevanti ne è stato analizzato il testo integrale.
L’analisi degli articoli è stata effettuata da due revisori che, autonomamente e separatamente l’uno dall’altro, hanno valutato gli articoli in accordo con i criteri di inclusione.
RISULTATI
In funzione al titolo e all’abstract sono stati considerati eleggibili 120 articoli; di questi, ne sono stati selezionati 10 come rilevanti; dopo la consultazione del testo integrale ne sono stati eliminati quattro poiché non rispondevano ai quesiti dello studio.
Sono stati quindi inclusi nella revisione sei articoli.
Caratteristiche degli studi inclusi
Le caratteristiche principali degli studi considerati nella revisione sono riportati in maniera sintetica in appendice 1.
Complessivamente, sono stati inclusi tre studi quantitativi e tre qualitativi. La maggioranza degli studi sono stati condotti in Europa (de Jong JD et al., 2009; Amieva H et al., 2012; Rosa E et al., 2010), due sono stati effettuati negli Stati Uniti (Samia LW et al., 2012, Williams CL, 2011) e uno studio è stato realizzato in Australia (Carling-Jenkins R et al., 2012).
Tra gli studi quantitativi, due sono di tipo cross-sectional (Rosa E et al., 2010; Williams CL, 2011); di questi, uno è uno studio pilota (Rosa E et al., 2010) e ha indagato le esigenze espresse dai caregiver familiari in ambito medico, sociale, psicologico ed educazionale.
L’unico studio randomizzato, controllato e multicentrico incluso nella revisione è stato quello di Amieva e collaboratori, che ha esplorato i bisogni e le aspettative dei caregiver in funzione a quattro dimensioni: l’informazione, lo sviluppo di abilità, la fiducia in se stessi e il supporto nelle difficoltà relazionali (Amieva H et al., 2012). Un ulteriore studio multicentrico è stato condotto in Florida del Sud da Williams (Williams CL, 2011) con lo scopo di descrivere le conoscenze sulla comunicazione da parte dei coniugi caregiver rispetto a pazienti affetti dal morbo di Alzheimer e, quindi, lo specifico bisogno di acquisire efficaci strategie di comunicazione.
Dei tre studi qualitativi inclusi nella revisione (Samia LW et al., 2012; Samia LW et al., 2012; Carling-Jenkins R et al., 2012) tutti sono di tipo descrittivo-esplorativi, multicentrici e hanno utilizzato interviste semi-strutturate o gruppi di discussione (focus group) come metodi per la raccolta di dati (Carling-Jenkins R et al., 2012; de Jong JD et al., 2009; Samia LW et al., 2012). L’articolo di Samia e collaboratori (Samia LW et al., 2012) è di tipo multifasico e ha indagato principalmente i bisogni di formazione continua di caregiver già formati da un precedente programma psico-educazionale. Lo studio di de Jong e collaboratori (de Jong JD et al., 2009) ha indagato le esigenze dei caregiver di pazienti che avevano frequentato o frequentavano centri specializzati di assistenza diurna psico-geriatrica. Carling-Jenkins e collaboratori (Carling-Jenkins R et al., 2012) hanno esplorato le esperienze dei caregiver di persone affette da sindrome di Down e dal morbo di Alzheimer e quindi i nuovi bisogni sorti con il manifestarsi di una seconda patologia concomitante a quella preesistente.
Dai risultati degli studi analizzati emergono i seguenti bisogni predominanti:
- il bisogno di informazione sulla patologia, sulle terapie associate e sulla gestione del paziente (Samia LW et al., 2012; Amieva H et al., 2012; Rosa E et al., 2010; Carling-Jenkins R et al., 2012; de Jong JD, e Boersma F, 2009);
- il bisogno di sviluppare efficaci strategie comunicative (Amieva H et al., 2012; Rosa E et al., 2010; Samia LW et al., 2012; Williams CL, et al., 2011);
- il bisogno di acquisire efficaci strategie di coping per affrontare cambi di ruolo e modificazioni dello stile di vita, gestire lo stress ed elaborare reazioni emotive (Rosa E, et al., 2010; Carling-Jenkins R et al., 2012; Samia LW et al., 2012);
- il bisogno di acquisire strategie per gestire i deficit comportamentali (Samia LW, et al., 2012; Carling-Jenkins R et al., 2012);
- il bisogno di continua formazione e di supporto di gruppo (Samia LW, et al., 2012; Carling-Jenkins R et al., 2012);
- il bisogno di pianificare il futuro e affrontare decisioni difficili (Samia LW et al., 2012);
- il bisogno di sviluppare/rinforzare le strategie di cura di sé (Samia LW et al., 2012);
- il bisogno di ridefinire l’insieme delle risorse formali e informali (Samia LW et al., 2012; de Jong JD, e Boersma F, 2009; Carling-Jenkins R et al., 2012).
DISCUSSIONE
Dall’analisi della letteratura è emerso che il bisogno preminente dei caregiver familiari è quello di ricevere informazioni soddisfacenti per raggiungere o ampliare l’insieme delle conoscenze sulla patologia (sintomi ed evoluzione), sui trattamenti farmacologici e non (per gestire i disturbi sia comportamentali sia cognitivi) e sulla diagnosi (Rosa E et al., 2010; Carling-Jenkins R et al., 2012). Tale bisogno sembra essere comune a tutti i caregiver informali, indipendentemente dalla natura relazionale che li lega al paziente, sebbene sia esplicitato più dalle donne che dagli uomini (Amieva H et al., 2012). Quest’ultimo dato, legato al genere del caregiver, è sovrapponibile a quanto riscontrato dallo studio di Thomas e collaboratori (Thomas P et al., 2006), ovvero che le donne vivono il proprio ruolo di “assistenti” in maniera più difficoltosa e risultano essere più spesso depresse rispetto agli uomini.
L’incremento delle conoscenze non è solo funzionale alla risoluzione di un problema impellente ma anche al conseguimento di una visione più ampia per soddisfare il “bisogno di pianificare e anticipare le sfide future” e le decisioni complesse che interessano il ruolo di caregiver primario, conferendogli un senso di “padronanza” sugli eventi (Samia LW et al., 2012). Inoltre, soddisfare il bisogno di accrescere le proprie conoscenze e di ricevere delucidazioni contribuisce ad allacciare un rapporto di fiducia con i professionisti formali (de Jong JD et al., 2009) e ad adeguare le proprie aspettative alle capacità deteriorate dell’assistito (Samia LW et al., 2012).
Tuttavia, nello studio di Amieva e collaboratori (Amieva H et al., 2012) il bisogno di sviluppare abilità comunicative sembra rappresentare per i caregiver una necessità secondaria rispetto ai bisogni di informazione. Nello studio di Williams e collaboratori (Williams CL, 2011) emerge non tanto la carenza di informazione sulle disabilità relative al morbo di Alzheimer, per le quali i caregiver intervistati hanno dimostrato di avere una conoscenza moderatamente elevata, quanto l’incapacità di intrattenere una comunicazione efficace e attiva con i loro coniugi affetti dalla malattia. Pertanto, diventa impellente soddisfare questa necessità (Rosa E et al., 2010) anche alla luce del fatto che, con il progredire della patologia, le strategie comunicative precedentemente acquisite dai caregiver diventano mano a mano inadeguate a soddisfare le nuove esigenze dovute all’incremento dei deficit cognitivi (Samia LW et al., 2012); per questo motivo, si prefigura il bisogno non solo di sviluppare nuove strategie e competenze per gestire i deficit comportamentali (Samia LW et al., 2012; Carling-Jenkins R et al., 2012), bensì di adeguare le strategie comunicative alle nuove condizioni assistenziali.
Ulteriori bisogni insoddisfatti percepiti dai caregiver familiari riguardano la necessità di sviluppare competenze che possano aiutare ad affrontare i cambiamenti di ruolo conseguenti alla patologia, che comportano una maggiore responsabilità nella presa di decisioni e nella capacità di ricoprire diversi ruoli contemporaneamente all’interno del nucleo familiare (Rosa E et al., 2010; Samia LW et al., 2012). Si tratta anche di possedere strategie per elaborare le reazioni emotive come il senso di colpa, la rabbia, il dolore e il “venire a patti con la malattia” (Rosa E, et al. 2010) o per rieducare i comportamenti che tendono all’aggressività in risposta alle alterazioni comportamentali del paziente (Samia LW et al., 2012). Rosa e collaboratori (Rosa E et al., 2010) hanno evidenziato come l’implementazione di strategie di coping efficaci, volte a migliorare l’elaborazione della perdita relazionale del caregiver con il proprio caro e l’accettazione dei cambi di ruolo e della patologia, sembra essere correlata a una riduzione del carico emozionale del familiare stesso, così come riportato in un precedente studio (Callahan CM et al., 2007).
Per quanto riguarda la rete dei servizi formali e informali a disposizione dei caregiver e dei loro pazienti, alcuni autori hanno evidenziato che si instaura un legame tra le due reti solo quando il caregiver ritiene che il professionista sia in grado di soddisfare il bisogno di supporto psicologico per affrontare l’istituzionalizzazione o il dolore per la perdita del proprio caro (Rosa E et al., 2010; Samia LW et al., 2012; Carling-Jenkins R et al., 2012). Spesso la rete formale non è ben organizzata e i professionisti non sono sempre adeguatamente formati; ciò genera confusione e stress nel caregiver che si deve destreggiare in un labirinto di servizi poco integrati e collaboranti l’uno con l’altro (Carling-Jenkins R et al., 2012). Alcune evidenze mostrano che, spesso, questa disorganizzazione genera una mancata fruizione dei servizi stessi da parte dei pazienti dementi (Brodaty H et al., 2005). La carenza di consapevolezza e di informazione sui servizi sanitari insieme alle percezioni negative da parte del paziente rappresentano il fattore principale per questo mancato utilizzo delle risorse (Tester S, 1999; Brodaty H et al., 2005). Altri autori sottolineano l’importanza di attivare la rete dei servizi di supporto prima che la patologia progredisca o che si instauri una crisi da parte del caregiver, che non riesce più a fare fronte al carico assistenziale del congiunto (Dillenburger K et al., 2011). La fiducia che i caregiver ripongono nell’équipe assistenziale nasce da una conoscenza reciproca e dalla possibilità di soddisfare il bisogno di essere coinvolti, informati e di potere cooperare attivamente e con entusiasmo nella gestione della salute del proprio assistito (de Jong JD et al., 2009; Samia LW et al., 2012). Il potersi confrontare con persone esperte della rete informale permette al caregiver di soddisfare il bisogno di prepararsi all’incontro con i professionisti formali e di costruire un buon legame con essi. A tale proposito, è importante indicare che il carico sociale, inteso come la perdita di opportunità di crescita e interrelazioni con l’ambiente extrafamiliare, induce a una malsana gestione delle elaborazioni emotive (Rosa E et al., 2010). Altrettanto importante è la riformulazione delle risorse della rete informale; i caregiver esprimono il bisogno di ricevere supporto pratico ed emotivo dai membri della famiglia, che spesso sono poco collaboranti (Samia LW et al., 2012). Questa mancata partecipazione alla condivisione dei problemi assistenziali, in aggiunta all’onere di assolvere anche ad altri ruoli, si ripercuote sul carico oggettivo in termini di tempo dedicato all’assistenza a discapito di quello impiegato per la cura di sé (Samia LW et al., 2012).
I caregiver esprimono altresì il desiderio di acquisire abilità per sopperire alle alterazioni comportamentali dell’assistito, sulle quali riconoscono una riduzione di efficacia della loro influenza. Infatti, nello studio di Samia e collaboratori (Samia LW et al., 2012) i caregiver danno voce al bisogno di migliorare la comprensione delle motivazioni sottese alle variazioni umorali e comportamentali dell’assistito per conquistare o mantenere uno stato di coinvolgimento contenuto.
Limiti
La presente revisione presenta alcune limitazioni che necessitano di essere discusse. Un primo limite è la specificità del campione, ovvero l’avere considerato solo caregiver familiari; ciò non permette di generalizzare i risultati ottenuti a tutti le rimanenti tipologie di caregiver.
In secondo luogo, l’avere limitato la ricerca agli studi pubblicati tra il 2008 e il 2013 può avere implicato l’esclusione di alcuni articoli sulla tematica oggetto di indagine. Inoltre, i lavori esaminati presentano alcuni limiti che riflettono la natura del disegno di studio e la variabilità negli strumenti di misura utilizzati: tra gli studi quantitativi, due su tre sono di tipo cross-sectional e, pertanto, non forniscono informazioni sul nesso di causalità tra le variabili indagate e la variabilità negli strumenti di misura utilizzati, che potrebbe avere influito sui risultati ottenuti.
Implicazioni per la pratica
Nonostante i limiti metodologici descritti, il presente studio ha permesso di riassumere le attuali conoscenze sui bisogni e sulle aspettative dei caregiver familiari di pazienti affetti dal morbo di Alzheimer, fornendo un quadro complessivo del fenomeno.
I risultati di questa revisione potrebbero essere utili per ridefinire la necessità di risorse umane, formali e informali all’interno dei diversi servizi socio-assistenziali.
Promuovere lo sviluppo di professionisti come l’infermiere case manager o di famiglia è fondamentale per avere la possibilità di lavorare nella prevenzione, soprattutto terziaria, indispensabile nel quadro di pluri-cronicità attuale. L’infermiere promuove il nursing abilitante e creativo, individua le istanze espresse da parte del cittadino inserito nella comunità, educa i pazienti e i caregiver e lavora sulle esperienze e sul vissuto di entrambi potenziandone le capacità residue (Ianderca B, 2008). Risulta importante aumentare la consapevolezza dei professionisti sanitari in merito al riconoscimento e alla valorizzazione del proprio ruolo al fine di instaurare relazioni di fiducia e cooperazione tra i professionisti e gli utenti.
Implicazioni per la ricerca futura
Alla luce dei risultati e dai limiti emersi dalla presente revisione, possono essere poste diverse considerazioni legate alle future aree della ricerca in questo ambito. Nello specifico, potrebbe essere utile la conduzione di ulteriori studi quantitativi, multicentrici, con un campione maggiormente rappresentativo, volti a indagare più nello specifico i bisogni di supporto espressi dai caregiver, per esempio in relazione alle varie fasi del morbo di Alzheimer. Inoltre, a oggi, gli studi pubblicati su tale tematica sono esigui, sia nel contesto italiano sia in quello internazionale, e si tratta perlopiù di studi locali. Pertanto, al fine di una migliore comprensione del fenomeno e per potere così avviare degli interventi sanitari volti a supportare i caregiver e ridurre il loro carico assistenziale, sarebbe auspicabile avviare dei progetti di ricerca all’interno dei servizi territoriali nazionali. In particolare, gli infermieri, che sono chiamati a prendersi cura dei pazienti affetti da patologie croniche sia al domicilio sia nelle residenze protette, potrebbero assistere in maniera più adeguata i caregiver informali attraverso la comprensione e la conoscenza dei loro bisogni, spesso inespressi.
CONCLUSIONI
I bisogni espressi dai caregiver di persone affette dal morbo di Alzheimer sono mutevoli e richiedono interventi specifici e contestualizzabili alle diverse condizioni che caratterizzano l’intero percorso del paziente e dei suoi familiari nel tempo (Samia LW et al., 2012). In particolare, i caregiver manifestano l’interesse ad approfondire le proprie conoscenze, a migliorare le strategie di coping per gestire in modo efficace i deficit (funzionali, cognitivi e soprattutto comportamentali) del familiare assistito e continuare a intrattenere con esso una buona comunicazione. Quindi, risulta necessario: sviluppare i servizi e i programmi esistenti per il supporto psico-educativo, in modo da offrire conoscenze dettagliate e consigli pratici per migliorare l’assistenza considerando l’esperienza acquisita dai caregiver familiari nel tempo, così da offrire un approccio diversificato per le esigenze di ogni singolo paziente (Amieva H et al., 2012; Carpentier N et al., 2012); educare ad attuare strategie comunicative efficaci, permettendo al caregiver di implementare relazioni di supporto in ambito familiare (Williams CL, 2011). Infine, assume notevole importanza la possibilità di frequentare gruppi di discussione per imparare dall’esperienza altrui e poter condividere le proprie frustrazioni (Samia LW et al., 2012). E’ utile progettare un sostegno psico-educativo multidisciplinare che contempli la presenza di molteplici figure quali, per esempio, il medico di medicina generale, che formula la diagnosi e imposta la terapia, lo psicologo, che provvede al supporto psicologico e ai problemi comunicativi dei familiari, e l’assistente sociale, che indirizza al tipo di servizio più opportuno (Rosa E, et al., 2010). Quest’ultima figura è fondamentale anche per agevolare il processo di formulazione della domanda sociale da parte di caregiver e pazienti (de Jong JD et al., 2009), spesso ostacolata dalla disarmonica integrazione e collaborazione tra i vari servizi della rete (Carling-Jenkins R et al., 2012). La promozione di una rete di supporto per i pazienti malati di Alzheimer e i caregiver che li sostengono nelle varie fasi del percorso di cura potrebbe contribuire a sviluppare il loro empowerment e migliorare la qualità di vita di entrambi, rendendo gli stessi caregiver soggetti attivi e motivati.