RIASSUNTO
Introduzione Il ricorso alla contenzione fisica dipende da una serie di variabili di contesto tra cui le convinzioni personali ed etiche degli infermieri, la loro conoscenza di interventi alternativi e gli aspetti organizzativi. Lo scopo dello studio è quello di identificare le motivazioni, gli atteggiamenti, i valori e i sentimenti degli infermieri in merito alla pratica della contenzione fisica e i fattori ostacolanti o favorenti il suo ricorso.
Lo studio rappresenta il seguito di una ricerca multicentrica che ha indagato la prevalenza della contenzione fisica negli ospedali e nelle residenze per anziani (Zanetti E et al., 2012).
Materiali e metodi Lo studio, di tipo qualitativo, è stato condotto attraverso la tecnica dei gruppi di discussione, o focus group. Il campione di convenienza è costituito da un gruppo di 60 infermieri, 40 coordinatori e 30 dirigenti infermieristici delle residenze per anziani e degli ospedali delle province di Aosta, Brescia, Milano, Lodi e Monza e Brianza. Il campione aveva già partecipato a una ricerca precedente (Zanetti E et al., 2012). Sono state registrate e trascritte le interviste realizzate durante 16 gruppi di discussione. L’analisi dei dati, basata sul contenuto, è stata effettuata dai conduttori delle discussioni insieme agli osservatori.
Risultati L’applicazione della contenzione fisica a un paziente genera negli infermieri una varietà di emozioni, spesso ambivalenti e conflittuali, quali la rabbia, la compassione e la frustrazione. Le questioni principalmente dibattute sono state: la definizione di contenzione fisica (si tratta di un intervento protettivo o di restrizione della libertà?); la frequenza e la durata della contenzione (si tratta di un intervento straordinario od ordinario?).
Conclusioni Lo studio ha messo in luce il conflitto vissuto dagli infermieri rispetto all’attuazione della contenzione fisica, soprattutto quando viene impiegata come intervento ordinario. Nonostante la presenza di fattori ostacolanti la riduzione del suo ricorso è emersa la necessità e la volontà degli infermieri di mettere in atto tutte le possibili strategie alternative.
Parole chiave: contenzione fisica, attitudine, emozioni, assistenza infermieristica, gruppi di discussione, etica
What do nurses think and feel about the use of physical restraint? A qualitative study
ABSTRACT
Introduction The use of physical restraint depends on the personal and ethical beliefs of nurses, their knowledge of alternative interventions and organizational aspects. The aim of this study is to identify nurses’ motivations, attitudes, values and feelings about the practice of physical restraint and which factors favour or hinder its use.
The study follow a multicenter research that investigated the prevalence of physical restraint in hospitals and nursing homes (Zanetti E et al., 2012).
Methods This qualitative study was conducted through focus groups. The sample, enrolled on voluntary basis, was composed of 60 nurses, 40 ward sisters and 30 directors of nursing working in nursing homes and hospitals in Aosta, Brescia, Milan, Lodi and Monza Brianza Provinces. The sample had already took part in the first research (Zanetti E et al., 2012). All the focus group (16) were recorded and transcribed verbatim. The content analysis of the focus group data was validated by the moderators and observers.
Results The use of physical restraint induces in nurses ambivalent and conflicting emotions like anger, compassion and frustration. The main topics of the discussions were the definition of physical restraint (is it a protection intervention or a restriction of freedom?) and the frequency and duration of physical restraint (is it an extraordinary or ordinary intervention?).
Conclusions The study highlighted the conflict experienced by the nurses toward the use of physical restraint, especially if it is used as a routine practice. Despite the presence of discouraging factors toward the reduction of the use of physical restraint, this research showed the nurses’ need and intention to implement every possible alternative.
Keywords: physical restraint, attitude, emotions, nursing, focus group, ethics
![]()
INTRODUZIONE
La contenzione fisica, nonostante la documentata inefficacia, è tutt’oggi una pratica ampiamente utilizzata, specialmente nel contesto geriatrico e per la prevenzione delle cadute. Molti studi segnalano un utilizzo ordinario della contenzione nelle diverse aree di degenza, con una prevalenza che varia tra il 4% e il 22% in ospedale e tra il 3% e l’83% nelle residenze sanitarie assistenziali (RSA), arrivando rispettivamente al 68% e al 98% qualora, tra i mezzi di contenzione, siano annoverate anche le spondine del letto (Zanetti E et al., 2009; 2012).
Generalmente, si ricorre alla contenzione fisica per prevenire le cadute, controllare i disturbi del comportamento ed evitare interferenze del paziente nei trattamenti diagnostici e terapeutici (McCabe DE et al., 2011; Goethals S et al., 2012; Zanetti E et al., 2012; Chiba Y et al., 2012).
L’età avanzata, la dipendenza nelle attività di vita quotidiana, i deficit cognitivi e la compromissione della mobilità sono tra le caratteristiche cliniche maggiormente associate all’utilizzo della contenzione fisica (Zanetti E et al., 2009; 2012).
Il ricorso a questa pratica dipende anche da una serie di variabili estrinseche, tra cui: la conoscenza o meno di alternative, le convinzioni personali ed etiche degli infermieri, il grado di accettazione del rischio di caduta o di un comportamento reattivo del paziente, le opinioni e le pressioni di altre persone (colleghi, supervisori, altri professionisti e familiari) e le condizioni organizzative (Lee DT et al., 1999; Suen LK et al., 2006; Ben Natan M et al., 2010; Saarnio R et al., 2010; McCabe DE et al., 2011; Pulsford D et al., 2011; Zanetti E et al., 2012; Goethals S et al., 2012).
La decisione di ricorrere o meno alla contenzione fisica è frequentemente accompagnata da conflitti etici e sentimenti ambivalenti quali l’insicurezza, la frustrazione, il senso di impotenza e il disagio per la violazione dei diritti della persona, come il diritto alla libertà e all’autonomia (Lee DT et al., 1999; Gastmans C et al., 2006; Chuang YH et al., 2007; Lai CKY, 2007).
Diversi studi hanno analizzato le conoscenze, gli atteggiamenti e le convinzioni degli infermieri rispetto alla pratica della contenzione, poiché questi professionisti hanno una posizione rilevante nel processo decisionale. In Italia sono ancora pochi gli studi che analizzano la complessità del fenomeno anche da una prospettiva etica e deontologica.
Lo scopo del presente studio è quello di conoscere gli atteggiamenti, i valori e i sentimenti degli infermieri rispetto alla pratica della contenzione fisica. Nello specifico si vogliono identificare: 1) le motivazioni addotte e gli elementi di valutazione a fronte dei quali si decide di ricorrere alla contenzione fisica; 2) le emozioni, le convinzioni personali ed etiche e i comportamenti messi in atto dai professionisti a seguito della decisione di ricorrere alla contenzione; 3) i fattori che limitano il ricorso alla contenzione nella pratica clinica e i fattori che favoriscono un adeguato e appropriato utilizzo dei mezzi di contenzione fisica.
Si considera contenzione fisica “ogni metodo manuale o fisico, ogni dispositivo meccanico applicato o adiacente al corpo di un soggetto che non può essere facilmente rimosso e che limita la libertà di movimento o il volontario accesso a parti del proprio corpo” (HCFA, 1992; CMS, 2006), ovvero “un’intenzionale restrizione del movimento volontario o del comportamento di una persona” che più puntualmente significa “impedire a una persona di fare qualcosa che sembra voglia fare” (RCN, 2008).
MATERIALI E METODI
Si è scelto di condurre una ricerca qualitativa attraverso lo strumento del gruppo di discussione, o focus group, poiché ritenuto il più adeguato e conveniente (Stagi L, 2000). Infatti, esso consente di coinvolgere un numero maggiore di professionisti rispetto alle interviste individuali e prevede la discussione e il confronto con un gruppo su una pratica che ha notevoli implicazioni etiche (Corrao S, 2002; Sim J, 1998; Webb C et al., 2001).
I partecipanti sono stati reclutati su invito attraverso una lettera indirizzata ai dirigenti infermieristici di 66 residenze sanitarie assistenziali e 39 ospedali delle province di Aosta, Brescia, Lodi, Milano e Monza-Brianza.
Il campione è stato di tipo propositivo, non arruolato casualmente, con adesione volontaria. I criteri di inclusione sono stati l’avere partecipato alla precedente indagine di prevalenza (Zanetti E et al., 2012) e l’adesione della struttura con almeno un infermiere o un coordinatore infermieristico e/o dirigente infermieristico.
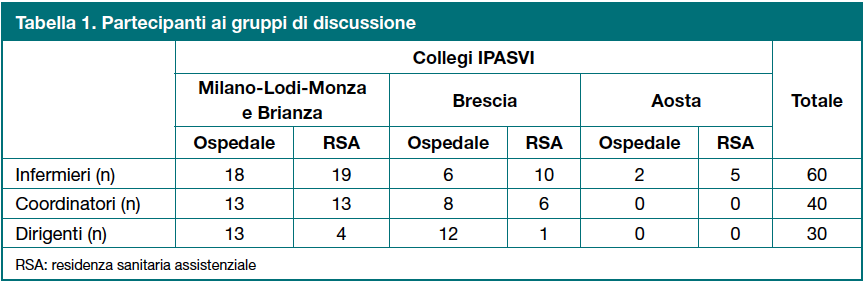
Nel periodo tra febbraio e novembre 2011 sono stati condotti 16 gruppi di discussione presso le sedi dei tre Collegi IPASVI di Milano-Lodi-Monza e Brianza, Brescia e Aosta, di cui 8 con gli infermieri clinici, 5 con gli infermieri coordinatori e 3 con gli infermieri dirigenti.
Ogni gruppo di discussione prevedeva 4 incontri di 2 ore ciascuno a cui hanno partecipato mediamente 9 professionisti (intervallo: 7-11), un conduttore e uno o due osservatori.
Al fine di standardizzare la conduzione dei gruppi di discussione sulla base dei quesiti di ricerca, è stata predisposta una guida dell’intervista ed è stato condotto un incontro formativo e una simulazione con chi avrebbe assunto il ruolo di conduttore e osservatore. La traccia delle domande-stimolo è stata definita partendo da argomentazioni generali, per entrare gradualmente nel merito di aspetti più personali come le convinzioni, i sentimenti e le emozioni. Ciascun gruppo di discussione è stato condotto da un moderatore esperto nella metodologia ma non sul tema della contenzione, per evitare condizionamenti. Complessivamente, per la conduzione di tutti i gruppi di discussione, sono stati coinvolti otto moderatori/conduttori di cui cinque con una formazione infermieristica specialistica, due con una formazione infermieristica e pedagogica e uno con una formazione di comunicazione sanitaria. Tutti i conduttori svolgevano al tempo dello studio una funzione dirigenziale di cui due nell’ambito dell’organizzazione o della qualità, cinque nell’ambito della formazione di base o continua e uno nell’ambito della comunicazione.
L’osservatore, utilizzando un’apposita griglia, aveva la funzione di preparare il contesto e osservare le interazioni tra i partecipanti.
Gli osservatori coinvolti in tutti i gruppi di discussione sono stati 14 infermieri, di cui 4 con una formazione infermieristica specialistica. Quasi tutti gli osservatori lavoravano come infermieri clinici e prevalentemente in contesti ospedalieri; 6 di essi svolgevano una funzione di coordinamento di unità operativa/dipartimento o di struttura o di gestione del rischio (risk management).
Ai partecipanti è stato richiesto il consenso di adesione alla ricerca e alla registrazione dell’audio.
E’ stata effettuata un’analisi del contenuto (content analysis) dei gruppi di discussione per identificare le principali categorie di ciascuna area indagata (Corrao S, 2002; Cipolla C, 2003). Alla fine di ogni incontro, previa trascrizione integrale dell’audio, il moderatore e uno degli osservatori di ciascun gruppo di discussione hanno selezionato le frasi più ricorrenti e rappresentative per una prima categorizzazione dei contenuti emersi, evidenziando eventuali contributi dissonanti. Le categorizzazioni definitive dei gruppi di discussione, integrate con le citazioni originali, sono state realizzate da un gruppo ristretto di moderatori e osservatori coordinato da uno dei ricercatori. Eventuali discordanze sono state risolte attraverso la verifica puntale delle registrazioni audio.
RISULTATI
Hanno aderito allo studio 130 partecipanti (Tabella 1).
I partecipanti erano per la maggioranza donne, con un’età media di 42,6 anni (deviazione standard, DS±8; mediana 42; intervallo 25-66). Chi lavorava in una residenza sanitaria assistenziale aveva un’età media più alta rispetto a chi lavorava in ospedale; i dirigenti e i coordinatori erano mediamente più anziani rispetto agli infermieri.
Motivazioni ed elementi di valutazione
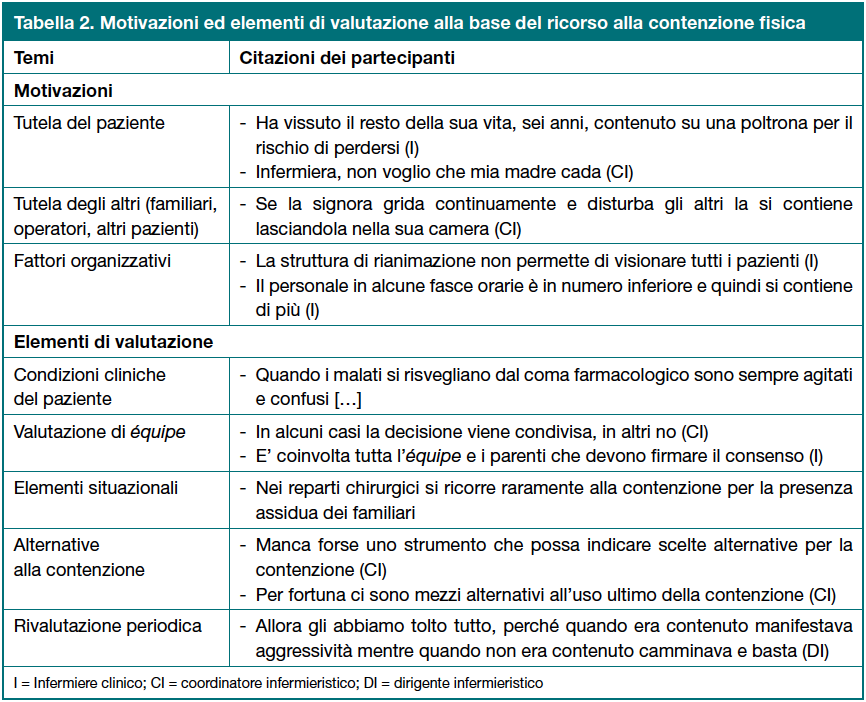
Le motivazioni alla base del ricorso alla contenzione fisica includono sia fattori clinici sia elementi di contesto (Tabella 2).
La contenzione fisica rappresenta una soluzione per garantire l’incolumità del paziente e la riduzione di potenziali rischi, quali le cadute, i possibili danni a sé o ad altri per la presenza di disturbi comportamentali.
In alcuni casi la contenzione fisica è utilizzata per: garantire l’esecuzione di procedure diagnostiche e la somministrazione delle terapie oppure per ridurre o evitare la contenzione farmacologica; ulteriori motivazioni sono state la tutela degli altri degenti e le pressioni dei familiari per prevenire un danno al loro congiunto (in particolare la caduta).
Per gli operatori la contenzione fisica rappresenta un modo per tutelarsi dal rischio di aggressione o per cautelarsi da possibili implicazioni legali.
Le variabili legate al contesto includono sia i limiti strutturali (ausili, letti, eccetera) sia i fattori organizzativi, in particolare la carenza di risorse, soprattutto in alcune fasce orarie e soprattutto nelle residenze sanitarie assistenziali, dove vi è una minore presenza di infermieri.
Tra gli aspetti valutati per decidere il ricorso o meno alla contenzione fisica sono comprese le valutazioni clinico-funzionale e degli aspetti situazionali (Tabella 2).
La valutazione del paziente riguarda le condizioni cliniche, incluso il rischio di caduta e la presenza di disturbi psico-comportamentali; essa è effettuata principalmente dall’infermiere e non sempre è documentata ed effettuata con procedure oggettive.
La decisione di contenere è basata anche su alcune variabili situazionali come, per esempio, la disponibilità di personale e di familiari a garanzia di una supervisione continua.
Prima di ricorrere alla contenzione, alcuni partecipanti hanno evidenziato l’importanza di mettere in atto strategie alternative e di valutarne gli effetti. L’implementazione di misure alternative varia in base ai contesti, alle conoscenze degli operatori e agli strumenti disponibili nelle organizzazioni (per esempio materassi morbidi come il soft corner, bracciali identificativi, eccetera).
La rivalutazione periodica riguarda sia gli effetti secondari della contenzione fisica sia la necessità di rimuoverla o mantenerla. Nelle residenze sanitarie assistenziali la rivalutazione viene effettuata dopo diversi mesi e condivisa in équipe durante la ridefinizione del piano di assistenza individualizzato (PAI) mentre in ospedale dopo poche ore dall’applicazione; in quest’ultimo contesto gli infermieri si confrontano solo occasionalmente sulla necessità di contenere.
Emozioni, sentimenti e convinzioni personali e deontologiche
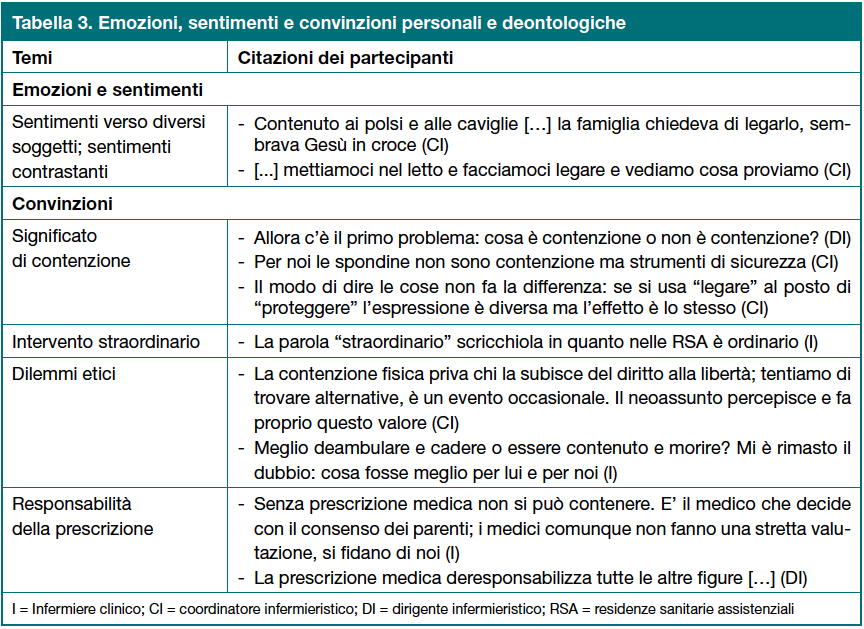
Gli intervistati hanno riportato una varietà di emozioni associate all’uso della contenzione fisica, spesso ambivalenti e contrastanti, espresse nei confronti di diversi soggetti (familiari, altri operatori e responsabili istituzionali), tra cui: la rabbia, la pena, l’angoscia, la tristezza, l’imbarazzo, il sollievo/tranquillità, la sensazione di prevaricazione, il senso di impotenza, il fallimento e la soddisfazione. L’immedesimazione con il paziente contenuto è il sentimento più forte e più frequentemente citato, anche in termini di proiezione futura di sé (Tabella 3).
Sono state particolarmente dibattute le convinzioni personali e deontologiche e in particolare i conflitti vissuti rispetto alle proprie rappresentazioni etiche valoriali e alle norme giuridiche e professionali sull’utilizzo della contenzione fisica (Tabella 3).
Un problema aperto riguarda l’accezione e la straordinarietà della contenzione fisica: è emerso che non esiste un’accezione univoca e che essa si diversifica in base al grado di restrizione del mezzo e all’obiettivo per il quale la si utilizza.
La questione delle spondine (applicate per tutta la lunghezza del letto) è stata oggetto di un’ampia discussione che ha generato due posizioni tra i partecipanti: gli uni le ritenevano un vero e proprio mezzo di contenzione, gli altri le consideravano solo un dispositivo di protezione.
Alcuni partecipanti hanno evidenziato che per le residenze sanitarie assistenziali la denominazione di “mezzi di contenzione” è stata sostituita con “strumenti di protezione e tutela fisica” in seguito a una delibera della Regione Lombardia (peraltro superata da una norma successiva). Tuttavia, per molti questa modifica ha più una valenza formale che sostanziale.
Il ricorso straordinario alla contenzione, previsto dal Codice deontologico dell’infermiere, secondo molti partecipanti è condivisibile ma spesso difficilmente applicabile nella realtà, soprattutto nelle residenze sanitarie assistenziali. Al contempo, non mancano esperienze di ricorso eccezionale alla contenzione, soprattutto nei nuclei che accolgono le persone affette da demenza.
La decisione di applicare la contenzione fisica non coinvolge solamente gli infermieri (tranne nei casi di emergenza e in assenza del medico) ma l’intera équipe e soprattutto il medico, cui spetta generalmente la prescrizione. La responsabilità della prescrizione ha fatto emergere posizioni contrastanti tra chi ritiene che debba essere attribuita al medico e chi sostiene che la prescrizione medica non sia necessaria, poiché rischia di deresponsabilizzare gli infermieri nella valutazione e nella decisione di contenere o non contenere. Altri ritengono che la scelta di applicare la contenzione debba essere basata su una valutazione dell’intera équipe.
La decisione di contenere è vissuta da molti infermieri come un dilemma etico, poiché impone una scelta tra libertà e sicurezza dei pazienti. La soluzione è spesso ricercata attraverso il confronto con i colleghi.
Il ricorso al Codice deontologico per la gestione dei problemi etici è ritenuto utile ma ancora scarsamente attuato nelle organizzazioni sanitarie.
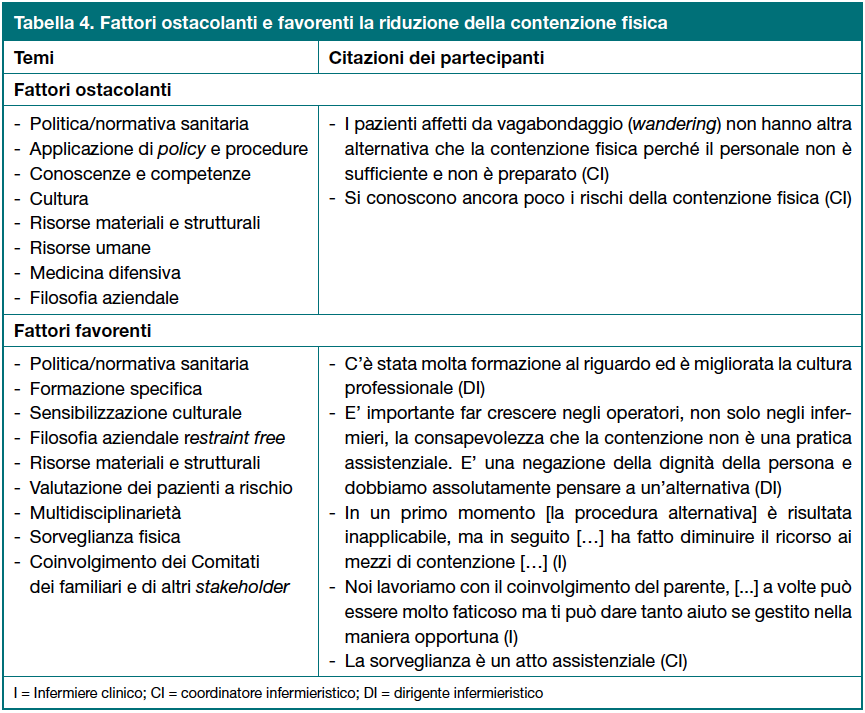
Fattori ostacolanti e favorenti la riduzione della contenzione fisica
Tra i fattori ostacolanti la riduzione della contenzione fisica sono riportati la medicina difensiva (per evitare implicazioni medico-legali), la mancanza di risorse umane, materiali e culturali, le limitazioni strutturali e le politiche e le regolamentazioni sanitarie. Alcuni fattori ostacolanti sono citati anche come fattori favorenti la riduzione della contenzione fisica attraverso una chiave di lettura positiva e propositiva; cultura e formazione ne rappresentano gli elementi fondamentali (Tabella 4).
Per la maggioranza degli intervistati la riduzione della contenzione fisica è possibile ma devono essere individuate e implementate strategie di sensibilizzazione a tutti i livelli e per tutti gli stakeholder. Molti infermieri sottolineano l’importanza delle procedure, soprattutto se condivise. In molte strutture non esistono procedure specifiche per la prevenzione/gestione della contenzione fisica ma, dove presenti, definiscono generalmente i livelli di responsabilità nella gestione della contenzione (motivazione, mezzo e monitoraggio delle condizioni dei pazienti) piuttosto che la sua prevenzione. Non sempre però le procedure sono applicate sistematicamente.
Il coinvolgimento dei familiari è un tema controverso: i familiari sono percepiti come valida risorsa se istruiti, fidelizzati e coinvolti nel processo di cura, soprattutto nella sorveglianza. Contemporaneamente, molti infermieri li percepiscono come un ostacolo sia nella presa delle decisioni sia nella realizzazione delle cure. Inoltre, alcuni evidenziano come la sorveglianza sia un preciso mandato assistenziale non delegabile ai familiari.
La disponibilità di risorse materiali (per esempio di letti ad altezza variabile e carrozzine basculanti) e umane, la formazione, il supporto organizzativo, la presenza di una filosofia aziendale restraint free, il coinvolgimento degli stakeholder e l’integrazione professionale possono favorire l’utilizzo più appropriato della contenzione fisica, soprattutto nelle residenze sanitarie assistenziali. Per la maggioranza degli infermieri clinici una maggiore presenza di personale potrebbe garantire una maggiore sorveglianza.
DISCUSSIONE
I risultati del nostro studio confermano che il ricorso alla contenzione è supportato da una o più motivazioni che comprendono: la sicurezza dello stesso del paziente, la protezione di altri pazienti e degli operatori, le richieste dei familiari ma anche le caratteristiche delle organizzazioni. Tuttavia, la prevenzione delle cadute e dei disturbi comportamentali rappresentano i determinanti principali al ricorso alla contenzione, come riportato da altri studi (McCabe DE et al., 2011; Goethals S et al., 2012; Zanetti E et al., 2012; Chiba Y et al., 2012).
Alcuni partecipanti ai gruppi di discussione hanno sostenuto che il timore di azioni legali conseguenti a una caduta accidentale del paziente aumenta il rischio di ricorrere alla contenzione, soprattutto se i familiari fanno pressioni sull’organizzazione per evitare che l’assistito cada e si procuri qualche danno. La percezione relativa all’influenza delle variabili organizzative, citata da molti partecipanti, è corroborata da diversi studi; infatti, variabili come il carico di lavoro, la carenza di personale, l’insufficiente disponibilità dei familiari e le carenze strutturali e organizzative assumono il ruolo di fattori “precipitanti” (Saarnio R et al., 2010; Lai CKY, 2007; Karlsson S et al., 2001; Hantikainen V et al., 2000; Ben Natan M et al., 2010; McCabe DE et al., 2011; Lee DT et al., 1999).
In realtà, i risultati degli studi che hanno indagato l’associazione tra lo standard e il case mix di personale sono controversi: in alcuni studi una maggiore presenza di infermieri, sia nelle residenze sanitarie assistenziali sia negli ospedali, non è stata significativamente associata a un minore ricorso alla contenzione fisica (Huizing AR et al., 2007; Chiba Y et al., 2012; Sullivan-Marx EM et al., 1999); altri studi hanno rilevato una discreta associazione tra elevati carichi di lavoro, disabilità fisica e cognitiva del paziente e un maggiore ricorso alla contenzione fisica (Karlsson S et al., 2001; Zanetti E et al., 2012).
La questione del significato della contenzione fisica è stata sollevata dagli infermieri che lavorano nelle residenze sanitarie assistenziali lombarde in riferimento al fatto che le delibere regionali sui requisiti di accreditamento non annoverano le spondine da letto tra i mezzi di contenzione. In realtà, stante la definizione assunta da molti autori, è la tipologia di spondine o comunque l’impossibilità di uscire dal letto che discrimina fra mezzo di contenzione e mezzo di protezione/supporto posturale a letto. Al di là della differenziazione semantica, rimane il fatto che la contenzione fisica è considerata un intervento protettivo ordinario e, in molti casi, giustificato dalla situazione (Hantikainen V, 2001; Hamers JP et al., 2009; Ben Natan M et al., 2010; Suen LK et al., 2006; Knox J, 2007; McCabe DE et al., 2011; Goethals S et al., 2012).
Il ricorso straordinario alla contenzione, previsto dal Codice deontologico dell’infermiere e sollecitato dalle linee guida nazionali e internazionali (CNB, 2006, Ministero della Salute, 2011, RNAO, 2012), per quanto condivisibile da molti, è ancora spesso disatteso nella pratica clinica, soprattutto nelle residenze sanitarie assistenziali. Le prevedibili e note conseguenze della contenzione fisica sono in evidente contrasto non solo con il dovere di tutelare il rispetto, la dignità e la libertà della persona ma anche con la responsabilità di promuovere e garantirne la qualità della vita; tuttavia, il timore di una caduta e dei conseguenti possibili danni, soprattutto nei soggetti più fragili, la difficoltà a garantire interventi alternativi e la necessità di vigilanza costante induce a ricorrere a questa pratica.
Come confermato da altri studi, la decisione di applicare o non applicare la contenzione fisica non è semplice e determina negli infermieri un coacervo di sentimenti, talvolta contrastanti e soprattutto il dilemma etico tra preservare la libertà, la dignità e l’autonomia del soggetto e tutelarne la sicurezza e la salute (RNAO, 2012; Hantikainen V, 2001; Saarnio R et al., 2010; Chuang YH et al., 2007; Lai CKY, 2007; Suen LK et al., 2006; Karlsson S et al., 2000; Goethals S et al., 2012).
Il rispetto della dignità, dell’autodeterminazione, dell’autonomia e la promozione del benessere non solo fisico ma anche psicologico, sociale e morale, rappresentano i valori fondamentali da considerare nel processo decisionale. Sebbene l’incolumità fisica sia un aspetto da tutelare, quando le condizioni funzionali o cognitive espongono la persona a rischio e in ottemperanza alla posizione di garanzia che assumono i sanitari che curano i pazienti e gli ospiti ricoverati in ospedale o accolti in strutture residenziali, non è detto che sia sempre da considerare prioritario rispetto agli altri. E’ altresì rilevante quanto gli infermieri e gli altri soggetti coinvolti nel processo di cura siano disposti ad assumere e accettare come fisiologico il livello di rischio di caduta del paziente a fronte di una sua migliore qualità di vita “libera” (Goethals S et al., 2012). Il coinvolgimento della persona assistita e/o dei familiari è nodale in quanto consente di orientare la scelta dei valori prioritari da garantire per ciascun soggetto (Gastmans C et al., 2006).
Come riportato in altri studi (Chuang YH et al., 2007; Hantikainen V, 2001; Saarnio R et al., 2010; Goethals S et al., 2012), la condivisione con i colleghi e con l’équipe assistenziale è stata citata come la soluzione più utilizzata per gestire le reazioni emotive e i dilemmi valoriali.
Le barriere alla riduzione della contenzione fisica includono le conoscenze/convinzioni del personale, la cultura organizzativa (orientata più a prevenire possibili implicazioni legali che al rispetto dei valori etici) e la limitazione di risorse e di procedure (Hantikainen V et al., 2000; Saarnio R et al., 2009; Moore K et al., 2007; Lai CKY, 2007).
La letteratura scientifica, giurisprudenziale ed etica attribuisce all’infermiere un ruolo chiave in termini di profilo decisionale e di responsabilità, peraltro sovrapponibile a quello dei medici. La formazione in tali ambiti potrebbe dirimere la problematica relativa alla deontologia e alla responsabilità giuridica professionale, sollevata da alcuni partecipanti, e favorire l’eccezionalità della contenzione come previsto dall’articolo n. 30 del Codice deontologico dell’infermiere.
I programmi per limitare l’uso della contenzione fisica si basano innanzitutto sulla formazione del personale per favorire il cambiamento culturale e organizzativo (Hantikainen V, 2001; Pellfolk TJ et al., 2010; Huizing AR et al., 2006; Testad I et al., 2010; Knox J, 2007; Huang HT et al., 2009). Benché siano necessarie ulteriori e solide evidenze sulla sua efficacia, soprattutto nel lungo periodo (Möhler R et al., 2011), la formazione sembra produrre migliori risultati se integrata con programmi di intervento multifattoriali che includano anche l’adozione di linee guida aziendali evidence based, l’informazione ai familiari, la consulenza di infermieri esperti, la disponibilità di interventi alternativi (hip protector, letti bassi) e di sistemi di supervisione e monitoraggio (sensori ai letti, sistemi di allarme, eccetera) (Gallinagh R et al., 2002; Huizing AR et al., 2006; Knox J, 2007; Lai CKY, 2007; Lindhardt T et al., 2008; Ben Natan M et al., 2010; Haut A et al., 2010; Saarnio R et al., 2009, 2010; Koczy P et al., 2011; Gulpers MJ et al., 2011; Köpke S et al., 2012).
I risultati del nostro studio possono essere utili alla comunità professionale come punto di partenza per riflettere sulla pratica clinica e sui programmi di prevenzione della contenzione fisica.
Tuttavia, i nostri risultati non sono generalizzabili, sia per l’approccio qualitativo utilizzato sia per la dimensione campionaria, pure ritenendo di avere raggiunto una buona saturazione dei dati. Se da una parte i gruppi di discussione hanno consentito la discussione tra gli intervistati, dall’altra il confronto in gruppo può avere determinato delle influenze reciproche di opinioni e convinzioni tra i partecipanti. Inoltre, i partecipanti hanno aderito volontariamente o su proposta dei loro responsabili di struttura e va tenuto conto anche il loro coinvolgimento nella precedente indagine; di conseguenza, è verosimile che siano stati selezionati in funzione di una maggiore sensibilità al problema della contenzione fisica.
CONCLUSIONI
I risultati confermano che la decisione di applicare la contenzione fisica deriva da una serie di variabili e coinvolge non solo gli infermieri ma l’intera équipe di cura. Essa si prefigura come una scelta difficile che implica considerazioni cliniche, etiche e giuridiche.
L’utilizzo della contenzione fisica è condizionato soprattutto dai “principi di beneficità e di non maleficità” oltre che da un approccio tipicamente paternalistico/custodialistico, piuttosto che da quelli di autonomia e di autodeterminazione.
L’efficacia protettiva dei mezzi di contenzione non può essere assunta tout court ma deve essere attentamente valutata in ogni circostanza.
La contenzione fisica dovrebbe essere utilizzata eccezionalmente per brevi periodi, ricorrendo al mezzo meno contenitivo e afflittivo e solo se i benefici sono superiori ai possibili danni a essa associati. Infatti, le linee guida sostengono la possibilità di ricorrere alla contenzione fisica solo dopo l’insuccesso di misure alternative. Ricorrere all’impiego di mezzi di contenzione perché le alternative non sono disponibili o applicabili non è etico, soprattutto se non è stato compiuto alcuno sforzo al fine di prevederne e favorirne l’implementazione. Gli operatori e le organizzazioni sanitarie sono sollecitati ad adottare approcci di evidence based practice, implementando nella pratica le soluzioni suggerite dalla ricerca per garantire cure sicure e appropriate. L’utilizzo della contenzione fisica come ultima risorsa, e quando le misure alternative non hanno prodotto un esito favorevole, è ragionevolmente giustificabile – in extrema ratio – nelle situazioni in cui la persona manifesta un comportamento che mette se stessa o altri a rischio di lesioni, ovvero quando si presenti il cosiddetto “stato di necessità”; in tali casi il ricorso alla contenzione fisica non è “punibile” se costretti dalla necessità di salvare la persona da un pericolo, sempre che la misura contenitiva sia proporzionata al pericolo stesso.
I programmi di prevenzione implementati in modo graduale, che includono percorsi di formazione continua di tutti i soggetti coinvolti, dovrebbero considerare l’adozione di un nuovo paradigma, prevedendo l’utilizzo di interventi alternativi che limitino il ricorso alla contenzione e che promuovano contemporaneamente la sicurezza della persona e la sua libertà di movimento e comportamento.
Poiché le evidenze finora disponibili ci allertano sull’inefficacia della contenzione fisica nel ridurre il numero di cadute, tale relazione dovrebbe essere indagata maggiormente, soprattutto negli anziani accolti nelle residenze sanitarie assistenziali. Infine, considerate le riflessioni emerse da molti infermieri, sarebbe auspicabile esplorare anche la percezione, gli esiti sulla salute delle persone contenute e le convinzioni dei loro familiari e di altri portatori di interesse.
Conflitti di interesse dichiarati: il progetto è stato promosso, realizzato e finanziato dai Collegi IPASVI di Aosta, Brescia e Milano-Lodi-Monza e Brianza.
Ringraziamenti: un sentito ringraziamento alle direzioni generali, sanitarie e infermieristiche, agli infermieri, ai coordinatori e ai dirigenti infermieristici che hanno partecipato all’indagine.
Si ringraziano sentitamente la dottoressa Elisa Crotti per la moderazione di alcuni gruppi di discussione e i colleghi che hanno collaborato con intelligenza e passione alla loro realizzazione nel ruolo di osservatori: Anna Maria Iannelli, Annarita Bionaz, Beata Grochowska, Carla Agazzi, Carmela Crisalide, Cristina Angelini, Gaetano De Angelis, Lorena Cavagnini, M. Stella Bellino, Monica Coccoli, Patrizia Lalli, Rita Bagattini, Silvia Rossini, Stefano Mantovani, Talia Melo.
Si ringrazia inoltre Andrea Giordano per il suo prezioso contributo nella revisione dell’articolo.