RIASSUNTO
Introduzione In caso di deterioramento cognitivo la capacità delle persone di riferire il dolore diminuisce, causando una possibile sottostima del fenomeno. Studi precedentemente condotti evidenziano una prevalenza del dolore negli anziani che vivono nelle case di riposo che varia dal 40% all’80%. Nei soggetti con deterioramento cognitivo l’utilizzo delle scale di autovalutazione non è applicabile e un approccio alternativo è rappresentato dall’utilizzo di strumenti osservativi quali la scala Doloplus-2. L’obiettivo principale di questo studio è determinare la prevalenza del dolore attraverso la scala di valutazione Doloplus-2.
Materiali e metodi E’ stato analizzato un campione di soggetti anziani con deterioramento cognitivo residenti in due case di riposo comunali di Trieste. Sono state effettuate cinque valutazioni mensili del dolore con la scala Doloplus-2, da febbraio a giugno 2012, in tutti i residenti che soddisfacevano i criteri d’inclusione.
Risultati La prevalenza media del deterioramento cognitivo nel campione è risultata del 47,78% con un livello medio di punteggio nella Cognitive Performance Scale (CPS) di 4,58 (tra moderato e moderatamente grave). La prevalenza media del dolore nei soggetti con deterioramento cognitivo è stata del 13,51% con una mancanza d’attivazione di una terapia antalgica nel 37,34% dei soggetti con dolore. Eccetto nella prima rilevazione di febbraio, non sono state trovate differenze statisticamente significative tra la prevalenza del dolore nelle due strutture considerate.
Conclusioni Il deterioramento cognitivo è risultato presente in quasi la metà dei residenti, dato che ha una grande significanza clinica per gli elevati costi terapeutici e l’assorbimento di risorse assistenziali.
Parole chiave: dolore, Doloplus-2, demenza, valutazione cognitiva, deterioramento cognitivo
Pain evaluation in nursing home patients with cognitive impairment who don’t respond to self-report scales: a cross sectional study using Doloplus-2 scale
ABSTRACT
Introduction In patients with cognitive impairment the ability to refer pain decreases, causing a possible symptom underestimation. Previous studies have shown a pain prevalence between 40% and 80% in patients that live in nursing homes. In patients with cognitive impairment the use of a self-report scale is not possible and an alternative approach would be the Doloplus-2. The main aim of this cross sectional study is to determine the prevalence of the pain by the Doloplus-2 scale.
Materials and methods A group of elderly with cognitive impairment from two nursing homes from Trieste has been taken into account for the cross sectional study. Patients that met the inclusion criteria were evaluated five times using the Doloplus-2 scale, from February to March 2012.
Results The mean prevalence of the cognitive impairment was 47.78%,with a medium level score in Cognitive Performance Scale of 4.58 (between moderate and moderate serious). The pain prevalence was 13.51% with a lack of pain treatment in 37.34% of patients with pain. Differences between the two nursing homes are not statistically significant.
Conclusions Cognitive impairment is present in almost half of the nursing home residents with a great relevance for the high care costs and for the absorption of professional resources.
Key words: pain, Doloplus-2, dementia, cognitive evaluation, cognitive impairment
![]()
INTRODUZIONE
L’età avanzata è caratterizzata da una maggiore presenza di patologie cronico-degenerative e di importanti disturbi cognitivi che spesso sfociano nella demenza (WHO, 2012). Questa patologia è definita come un insieme di sintomi caratterizzati dal progressivo e globale deterioramento delle funzioni cognitive (Cnesps, 2011) come l’orientamento, la memoria, l’attenzione e il linguaggio (Chatterjee J, 2012).
Nella provincia di Trieste, considerando il tasso di anziani residenti e sulla base dei risultati del report dell’Organizzazione mondiale della sanità (WHO, 2012), che riporta una prevalenza del 5,7% di disturbi cognitivi nella popolazione generale, si stima che ci siano circa 5.000 persone affette da disturbi cognitivi, spesso riconducibili alla malattia di Alzheimer.
Queste situazioni morbose, associate a fattori psicologici e sociali che possono modulare la percezione e la risposta soggettiva, spesso possono determinare una sintomatologia dolorosa (Brugnoli A, 2007).
Gli anziani presentano maggiori probabilità di avere artrite, malattie muscolo-scheletriche, patologie neoplastiche e altre patologie croniche associate al dolore (AGS, 2002). Le tipologie patogenetiche di dolore più diffuse nelle persone anziane sono quindi quelle muscolo-scheletriche generate da patologie degenerative (Walker J, 2013), il dolore articolare e il dolore oncologico (Brugnoli A, 2007; Davies E et al., 2004; Hughes LD, 2012).
Con l’aumento del declino cognitivo, caratteristico dell’età avanzata, l’abilità delle persone di riferire il dolore diminuisce, fatto che può portare a un’errata interpretazione del sintomo e a una sua sottostima (Husebo B et al., 2008).
La prevalenza del dolore negli anziani che vivono nelle case di riposo varia dal 40% all’80% (Zwakkhalen SM et al., 2006; Manfredi PL et al., 2003), un intervallo troppo ampio che dimostra come non ci sia ancora un accordo sulla reale prevalenza di questo sintomo.
Il dolore negli anziani che presentano disturbi cognitivi è sottovalutato e non registrato in quanto le scale di autovalutazione come la scala analogico visiva (VAS), la scala a punteggio numerico (NRS) o la scala a punteggio verbale (VRS) non sono applicabili in quanto queste persone non possono comunicare le loro percezioni dolorose (Hadjistavropoulos T et al., 2001; Bottos S et al., 2006; AGS, 1998).
Un approccio alternativo alle scale di autovalutazione è dato dall’utilizzo di strumenti osservativi, perlopiù formulati sulla base degli indicatori comportamentali sintetizzati dalle linee guida dell’American Geriatrics Society (AGS) (Wary B et al., 1999).
A questo scopo, gli strumenti per la rilevazione del dolore devono considerare tre aree:
- reazioni somatiche: compliance ridotta o assente, posture del corpo protettive, espressioni inusuali al contatto e disturbi del sonno;
- reazioni psicomotorie: difficoltà nel lavarsi e vestirsi e difficile o ridotta mobilità;
- reazioni psicosociali: assenza o rifiuto comunicativo, rifiuto a partecipare alla vita sociale e problemi comportamentali con o senza stimoli esterni.
Le categorie osservabili riguardano le espressioni facciali, i comportamenti, l’umore e gli stati d’animo, il linguaggio corporeo e i livelli d’attività.
Inoltre lo strumento deve essere di facile e veloce compilazione al fine di implementarne l’utilizzo tra tutti gli infermieri deputati alla valutazione e all’assistenza delle persone ospiti nelle residenze per anziani.
Uno strumento che risponde a questi requisiti è la scala di valutazione Doloplus-2 (Torvik K et al., 2010), composta da 10 affermazioni suddivise in tre sottoscale che indagano le reazioni somatiche, psicomotorie e psicosociali. Il punteggio va da un minimo di 0 a un massimo di 30 e il valore 5 segna il cut-off per la presenza di dolore.
Questo strumento permette agli operatori e ai caregiver di definire l’intensità del dolore negli anziani attraverso l’osservazione del comportamento in diversi momenti e situazioni, incluse le interazioni sociali e il sonno.
Va ricordato che la Legge numero 38 del 15 marzo 2010, “Disposizioni per garantire l’accesso alle cure palliative e alla terapia del dolore” (Gazzetta ufficiale n. 65, 2010) pone l’obbligo a tutti i servizi sanitari di misurare e contrastare il dolore.
L’obiettivo di questo studio è valutare la presenza del dolore nelle persone con deterioramento cognitivo che non rispondono alle scale di autovalutazione, indipendentemente dalla malattia di base o dalle patologie concomitanti.
MATERIALI E METODI
Si tratta di uno studio osservazionale trasversale di prevalenza periodale condotto presso due strutture comunali per anziani convenzionate con l’Azienda per i servizi sanitari numero 1 (ASS1) di Trieste: la Casa Bortoli e la Casa Gregoretti.
Tutti gli ospiti di queste strutture sono stati valutati con la Cognitive Performance Scale (CPS) (Bula JC et al., 2009),che misura il deficit cognitivo della persona in sette classi (1 = intatto; 2 = deficit borderline; 3 = deficit lieve; 4 = deficit moderato; 5 = deficit moderatamente grave; 6 = deficit grave; 7 = deficit gravissimo). Tutti coloro che rientravano nelle classi superiori a 1 sono stati successivamente valutati con il test Mini Mental State Examination (MMSE) (Nia White et al., 2002) da parte degli operatori formati per lo studio. I soggetti che hanno ottenuto un punteggio minore a 10 nel test MMSE sono stati considerati nello studio; i soggetti che hanno ottenuto un punteggio compreso tra 10 e 14 nel test MMSE sono stati rivalutati con il Token Test o test dei gettoni (De Renzi E et al., 1962). Questo test è costituito da otto ordini verbali divisi in cinque parti di difficoltà crescente che il soggetto deve eseguire operando su alcuni gettoni di diversa forma (cerchio e rettangolo) e colore (rosso, blu, giallo, verde e bianco). Se il test era positivo la persona rientrava nel campione dello studio. I soggetti con diagnosi di demenza severa riportata in cartella sanitaria sono stati considerati nel campione dello studio senza la somministrazione del test MMSE. Le persone con un punteggio maggiore o uguale a 15 al test MMSE sono state escluse dal campione.
Sul campione considerato nello studio sono state effettuate cinque rilevazioni con la scala Doloplus-2 per la verifica dell’eventuale presenza di dolore. Tali rilevazioni sono state effettuate nel mese di febbraio (R0), nel mese di marzo (R1), nel mese di aprile (R2), nel mese di maggio (R3) e nel mese di giugno (R4) 2012.
I soggetti con un punteggio maggiore o uguale a 5 nella scala Doloplus-2 (valore soglia, di cut-off, per l’attivazione della terapia antidolorifica) presentano dolore. In questo studio per i soggetti con dolore (Doloplus-2 ≥5) è stata rilevata la presenza o meno di una terapia preesistente e in base a questa rilevazione è stato definito l’approccio terapeutico.
Sono state identificate le seguenti situazioni possibili:
- T0: non è stata effettuata alcuna terapia antalgica;
- T1: presenza di una terapia antalgica precedente alla rilevazione del dolore con la scala Doloplus-2;
- T2: attivazione di una terapia antalgica in seguito alla rilevazione del dolore con la scala Doloplus-2;
- T3: potenziamento della terapia antalgica pre-esistente.
Sia la situazione T2, ovvero quella in cui la terapia antalgica è stata attivata in seguito alla rilevazione del dolore con la scala Doloplus-2, sia la situazione T3, ovvero il potenziamento della terapia antalgica pre-esistente, sono state considerate nello studio come trattamenti ad hoc (T ad hoc).
Oltre all’analisi della prevalenza del dolore è stata ricercata una possibile correlazione tra il punteggio della scala CPS e quello del test Doloplus-2 al fine di evidenziare se la percezione del dolore potesse essere correlata al livello di deterioramento cognitivo.
Prima di procedere alle rilevazioni del dolore con la scala Doloplus-2, nel mese di gennaio 2012 è stata organizzata una giornata formativa sul campo con gli infermieri della struttura comunale e del distretto al fine di uniformare le modalità di valutazione. Inoltre, sempre a gennaio, lo studio è stato presentato ai medici di famiglia che operavano nelle due strutture per anziani.
Le cinque rilevazioni del dolore tramite la scala Doloplus-2 sono state eseguite da febbraio a giugno 2012 dal personale infermieristico. In particolare, la valutazione nella Casa Bartoli è stata eseguita ogni primo martedì e mercoledì del mese, mentre nella Casa Gregoretti la valutazione è stata eseguita ogni secondo giovedì e venerdì del mese. Se le giornate erano festive, la somministrazione della scala veniva effettuata entro il primo giorno lavorativo successivo.
Analisi statistica
Le variabili qualitative sono state sintetizzate in termini di frequenza assoluta e percentuale mentre le variabili quantitative in termini di media, mediana, deviazione standard e range.
Per i confronti tra medie è stato adottato il test t di Student se i sottogruppi superavano il test di normalità, altrimenti il test di Mann-Whitney.
Per le correlazioni bivariate (tabelle a doppia entrata a due righe e due colonne) tra variabili qualitative è stato adottato il test di Fisher. Il test del χ2 è stato utilizzato in caso di bivariate a più colonne.
L’analisi delle misure di posizione (medie, deviazioni standard) è stata effettuata tramite foglio di calcolo mentre quella correlazionale con il software InStat della GraphPad.
La soglia di significatività è stata fissata a 0,05.
Considerazioni etiche
Il disegno dello studio è stato autorizzato dalla Direzione distrettuale e da quella comunale che gestisce le due strutture sede dell’indagine. Non è stato richiesto un consenso formale scritto per la partecipazione allo studio in quanto i dati raccolti sono normalmente documentati nella pratica clinica-assistenziale.
RISULTATI
Popolazione in studio
Il campione complessivo considerato nel periodo di studio, da febbraio a giugno 2012, è risultato costituito da 102 soggetti che hanno soddisfatto i criteri d’inclusione (con numerosità variabile tra le varie rilevazioni mensili dovute alla variabilità del numero dei residenti nelle due strutture).
Dei 102 soggetti, 54 erano residenti nella Casa Bartoli (52,9%) e 48 nella Casa Gregoretti (47,1%). L’85,3% dei soggetti (n=87) era di sesso femminile; non è stata trovata una differenza significativa di frequenza tra i due generi tra le due strutture: nella Casa Bartoli l’85,2% dei soggetti (n=46) era di sesso femminile, in linea con la Casa Gregoretti dove lo era l’85,4% dei soggetti (n=41, p=1,000).
L’età media tra i residenti delle due strutture era di 86 anni con una deviazione standard (DS) di ±10,29 e una mediana di 88 (intervallo da 39 a 104 anni). Le differenze tra le mediane di età delle due strutture e tra maschi e femmine non sono risultate statisticamente significative (rispettivamente p=0,2910 e p=0,0887).
Sul totale del campione il punteggio medio ottenuto nella scala CPS è stato di 4,58 (tra moderato e moderatamente grave) con una deviazione standard (DS) di ±1,26 e una mediana pari a 5; nei punteggi non sono state trovate differenze statisticamente significative tra le due strutture e tra i due sessi (rispettivamente p=0,1746 e p=0,9510). Stratificando il campione sulla mediana di età (88 anni), il gruppo con età minore di 88 anni ha ottenuto nella scala CPS un punteggio di 4,73 mentre nel gruppo con età maggiore o uguale a 88 anni tale punteggio è stato di 4,50; questa differenza non è significativa (p=0,3796). Anche il confronto intragruppo, cioè all’interno della stessa struttura tra chi aveva un’età minore di 88 anni e chi maggiore o uguale a 88 anni, non ha mostrato la presenza di differenze significative (Casa Bartoli, p=0,7252; Casa Gregoretti, p=0,3486).
Prevalenza del dolore
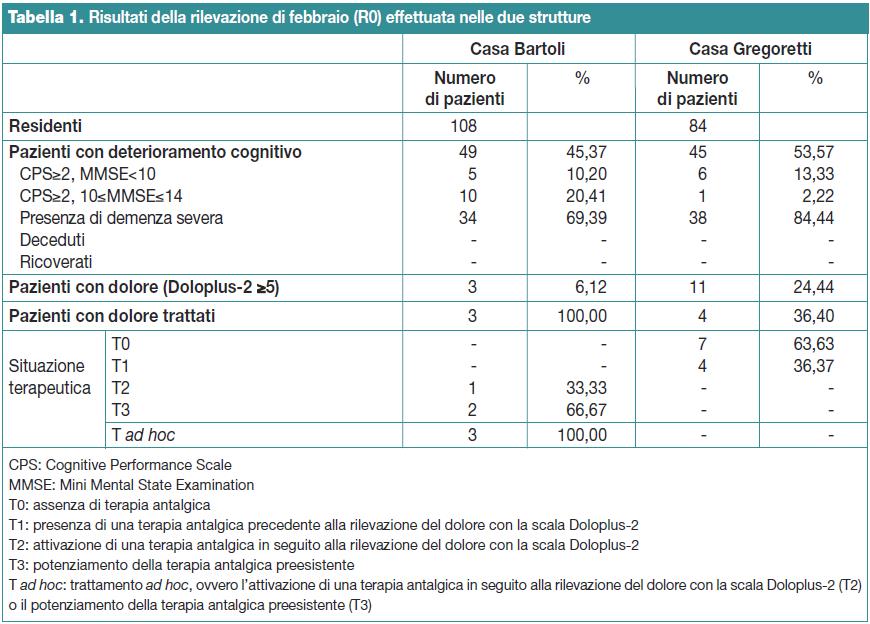
Rilevazione del mese di febbraio 2012 (R0)
Nel mese di febbraio il totale dei residenti nelle due strutture era di 192 residenti, 108 nella Casa Bartoli (56,25%) e 84 nella Casa Gregoretti (43,75%). Di questi, 94 soggetti presentavano deterioramento cognitivo (48,96% del totale dei residenti), di cui 49 nella Casa Bartoli (52,13%) e 45 nella Casa Gregoretti (47,87%).
Il test Doloplus-2 ha evidenziato una prevalenza complessiva del dolore del 14,89%: 3 soggetti nella Casa Bartoli (6,12%) e 11 nella Casa Gregoretti (24,44%) con p=0,0188.
Nella Casa Bartoli per i tre soggetti con dolore (Doloplus-2 ≥5) è stato avviato un trattamento ad hoc, mentre nella Casa Gregoretti i quattro casi identificati erano già in terapia antalgica; i rimanenti 7 casi non sono stati trattati. Quindi, tra i soggetti con dolore (Doloplus-2 ≥5), solo il 21,43% (3 su 14) ha ricevuto una terapia antalgica ad hoc.
La Tabella 1 riassume i dati della rilevazione di febbraio (R0).
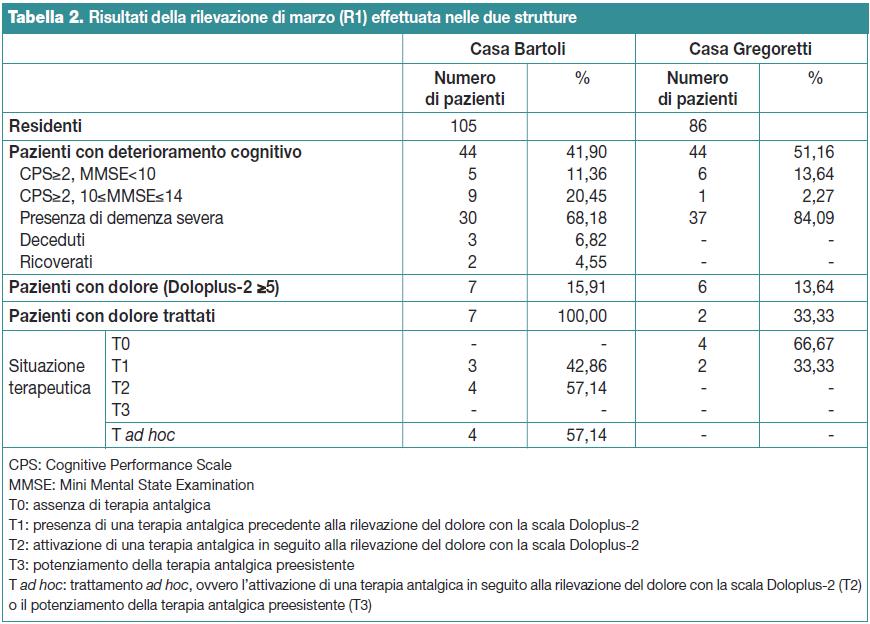
Rilevazione del mese di marzo 2012 (R1)
Nel mese di marzo il totale dei residenti nelle due strutture era di 191 soggetti, 105 nella Casa Bartoli (54,97%) e 86 nella Casa Gregoretti (45,03%). Di questi, 88 soggetti presentavano deterioramento cognitivo (46,07% del totale dei residenti), di cui 44 nella Casa Bartoli (50%) e 44 nella Casa Gregoretti (50%).
In questo campione si sono verificati tre decessi (mortalità mensile del 3,41% nei pazienti con deterioramento cognitivo) e due ricoveri ospedalieri.
Il test Doloplus-2 ha evidenziato una prevalenza complessiva del dolore del 14,77%: 7 soggetti nella Casa Bartoli (15,91%) e 6 nella Casa Gregoretti (13,64%) con p=0,7730.
Nella Casa Bartoli, dei sette soggetti con dolore (Doloplus-2 ≥5) quattro hanno ricevuto un trattamento ad hoc (57,14%) mentre nella Casa Gregoretti nessuno dei sei soggetti con dolore ha ricevuto tale trattamento. Quindi, tra i soggetti con dolore (Doloplus-2 ≥5), solo il 30,77% di questi (4 su 13) ha ricevuto una terapia antalgica ad hoc.
La Tabella 2 riassume i dati della rilevazione di marzo (R1).
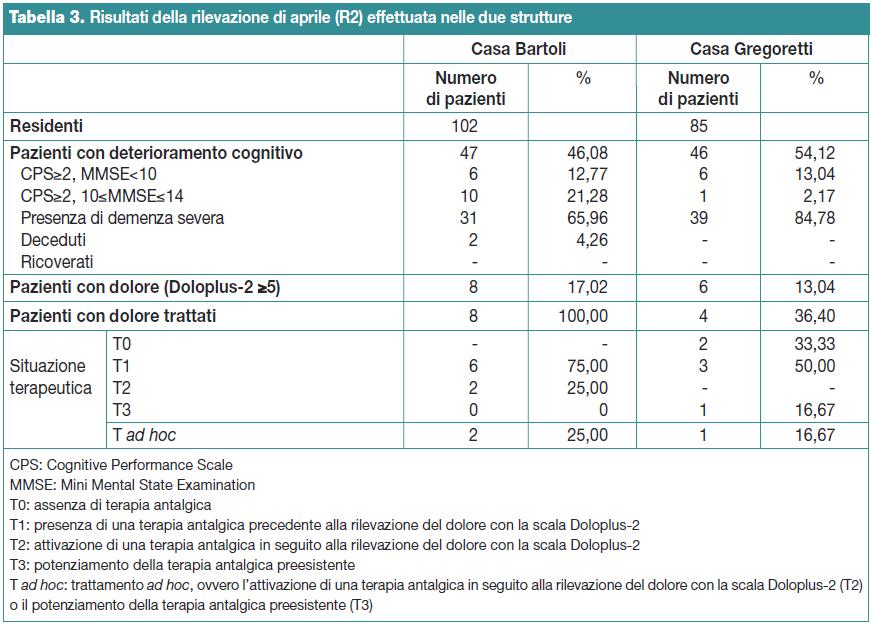
Rilevazione del mese di aprile 2012 (R2)
Nel mese di aprile il totale dei residenti nelle due strutture era di 187 soggetti, 102 nella Casa Bartoli (54,55%) e 85 nella Casa Gregoretti (45,45%). Di questi, 93 soggetti presentavano deterioramento cognitivo (49,73% del totale dei residenti), di cui 47 nella Casa Bartoli (50,54%) e 46 nella Casa Gregoretti (49,46%).
In questo campione si sono verificati due decessi (mortalità mensile del 2,15% nei pazienti con deterioramento cognitivo) e nessun ricovero ospedaliero.
Il test Doloplus-2 ha evidenziato una prevalenza complessiva del dolore del 15,05%: 8 soggetti nella Casa Bartoli (17,02%) e 6 nella Casa Gregoretti (13,04%) con p=0,7730.
Nella Casa Bartoli degli 8 soggetti con dolore (Doloplus-2 ≥5) due hanno ricevuto un trattamento ad hoc (25%) mentre nella Casa Gregoretti solo uno dei sei soggetti con dolore ha ricevuto tale trattamento (16,67%). Quindi, tra i soggetti con dolore (Doloplus-2 ≥5), solo il 21,43% di questi (3 su 14) ha ricevuto una terapia antalgica ad hoc.
La Tabella 3 riassume i dati della rilevazione di aprile (R2).
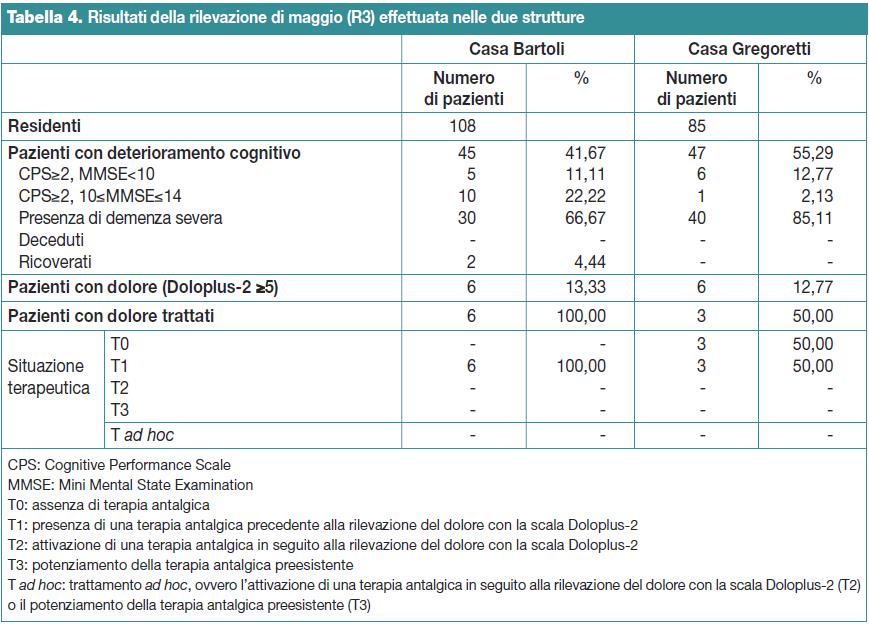
Rilevazione del mese di maggio 2012 (R3)
Nel mese di maggio il totale dei residenti nelle due strutture era di 193 soggetti, 108 nella Casa Bartoli (55,96%) e 85 nella Casa Gregoretti (44,04%). Di questi, 92 soggetti presentavano deterioramento cognitivo (46,67% del totale dei residenti), di cui 45 nella Casa Bartoli (48,91%) e 47 nella Casa Gregoretti (51,09%).
In questo campione non si sono verificati decessi e sono avvenuti 2 ricoveri ospedalieri.
Il test Doloplus-2 ha evidenziato una prevalenza complessiva del dolore del 13,04%: 6 soggetti nella Casa Bartoli (13,33%) e 6 nella Casa Gregoretti (12,77%) con p=1,0000.
Nella Casa Bartoli tutti i 6 soggetti con dolore (Doloplus-2 ≥5) avevano una terapia preesistente (100%) mentre nella Casa Gregoretti ce l’avevano solo la metà (3 su 6, 50%). Quindi, tra i soggetti con dolore (Doloplus-2 ≥5), nessuno ha ricevuto una terapia antalgica ad hoc.
La Tabella 4 riassume i dati della rilevazione di maggio (R3).
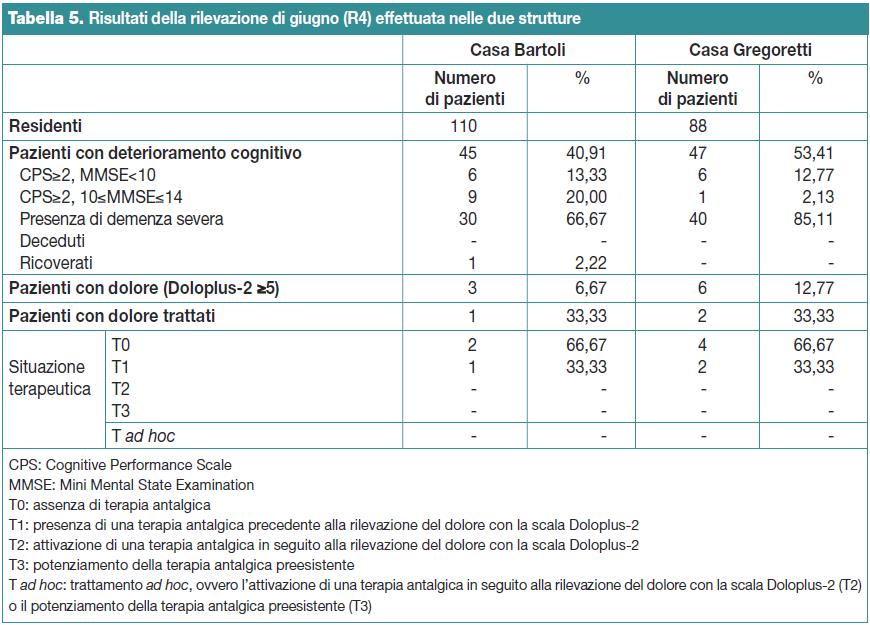
Rilevazione del mese di giugno 2012 (R4)
Nel mese di giugno il totale dei residenti nelle due strutture era di 198 soggetti, 110 nella Casa Bartoli (55,56%) e 88 nella Casa Gregoretti (44,44%). Di questi, 92 soggetti presentavano deterioramento cognitivo (46,46% del totale dei residenti), di cui 45 nella Casa Bartoli (48,91%) e 47 nella Casa Gregoretti (51,09%).
In questo campione non si sono verificati decessi ma è avvenuto un ricovero ospedaliero.
Il test Doloplus-2 ha evidenziato una prevalenza del dolore del 9,78%: 3 soggetti nella Casa Bartoli (6,67%) e 6 nella Casa Gregoretti (12,77%) con p=0,4861.
Nella Casa Bartoli solo uno dei soggetti con dolore (Doloplus-2 ≥5) aveva una terapia preesistente (33,33%) mentre nella Casa Gregoretti l’avevano due su sei (33,33%). Quindi, tra i soggetti con dolore (Doloplus-2 ≥5), nessuno ha ricevuto una terapia antalgica ad hoc.
La Tabella 5 riassume i dati della rilevazione di giugno (R4).
Nonostante la differenza presente tra le strutture nel mese di febbraio, la prevalenza media del dolore nei residenti è stata del 13,51%. Solo l’ultima rilevazione di giugno (R4) ha registrato una percentuale di soggetti con dolore che si è discostata maggiormente rispetto alla media (9,78%) anche se non in maniera statisticamente significativa (p=0,8133).
Nei cinque mesi di rilevazioni considerati nello studio, la prevalenza di deterioramento cognitivo tra i residenti delle due strutture è stata del 47,78%, da un minimo di 46,07% a un massimo di 49,73%.
Complessivamente, ha ricevuto terapia antalgica ad hoc mediamente il 14,73% dei soggetti con dolore, mentre nel 37,34% dei soggetti non è stata somministrata nessuna terapia antalgica.
Nel periodo di riferimento (5 mesi) la mortalità complessiva è stata del 5,38%.
In nessuna delle cinque rilevazioni effettuate è stata trovata una correlazione significativa tra il punteggio della scala CPS e quello del test Doloplus-2
DISCUSSIONE
L’età media dei soggetti (86 anni) e la percentuale di soggetti con deterioramento cognitivo (47,78%) sono dati in linea con le evidenze della letteratura secondo cui la prevalenza media di deterioramento cognitivo delle strutture residenziali per anziani va dal 50% al 75% (Matthews FE et al., 2002; Paquay L et al., 2007). I soggetti con deterioramento cognitivo rappresentano una popolazione di assistiti caratterizzata da un elevato assorbimento di risorse clinico-assistenziali e formative. Il riconoscimento del declino cognitivo è un aspetto critico nello sviluppo di piani di cura efficaci e influenza la qualità di vita dei residenti: se il deterioramento è misconosciuto la gestione clinica-assistenziale viene influenzata negativamente (Chodosh J et al., 2008).
Circa il 50% dei soggetti aveva un livello di deterioramento cognitivo da moderatamente grave a grave, dato questo che si discosta da quelli rilevati in letteratura, dove la prevalenza di deterioramento da medio a grave è del 19% (Paquay L et al., 2007). Questo risultato circoscrive un’area in cui sono necessarie ulteriori ricerche in quanto all’aumentare del deterioramento cognitivo aumenta la difficoltà nell’intercettare i bisogni di assistenza.
In letteratura la prevalenza di dolore negli anziani istituzionalizzati varia dal 40% all’80% dei soggetti7 mentre quella del campione oggetto di studio è stata molto inferiore (13,51%); tuttavia tale percentuale è riferita a un sottogruppo di soggetti con deterioramento cognitivo, una popolazione non confrontabile con quella della letteratura.
È già stato evidenziato che le persone con demenza hanno minori possibilità di riportare il dolore rispetto alle persone cognitivamente intatte nonostante le condizioni cliniche simili correlate al dolore: infatti, le persone cognitivamente intatte, in grado di riportare il dolore, ricevono farmaci antalgici approssimativamente tre volte di più rispetto agli anziani con deterioramento cognitivo (Hadjistavropoulos T et al., 2010).
Sebbene quasi la metà dei residenti cognitivamente intatti in strutture lungodegenziali riceva una regolare terapia antalgica, solo il 25% degli anziani con decadimento cognitivo presenta tali prescrizioni (Reynolds KS et al., 2008). Nel nostro studio, come già affermato, i dati sono difficilmente confrontabili. A una prima analisi il 62,66% dei soggetti con dolore ha ricevuto una terapia antalgica ma bisogna considerare che solo al 14,73% dei soggetti è stata somministrata una terapia ad hoc, e questo significa che la terapia preesistente (trattamento 1) non era efficace, cioè le persone erano comunque positive al Doloplus-2 nonostante la terapia in atto. A queste considerazioni va aggiunto il fatto che nel 37,34% dei soggetti con dolore non è stata somministrata alcuna terapia. In accordo con quanto riportato in letteratura, il sottotrattamento del dolore negli anziani rappresenta attualmente per i clinici una delle questioni etiche più pressanti (Ferrell BR et al., 2001).
Una limitazione dello studio è la bassa numerosità del campione considerato.
CONCLUSIONI
Dallo studio emerge che il deterioramento cognitivo interessa la metà dei residenti nelle due strutture esaminate, dato di notevole significatività clinica per l’elevato assorbimento di risorse terapeutiche e assistenziali e la necessità di sensibilizzazione/formazione di tutti gli operatori sul tema. La prevalenza nel tempo del dolore in questo gruppo di assistiti è stata del 13,51% e nel 37,34% dei soggetti con dolore non è stata somministrata alcuna terapia antalgica ad hoc. Quest’ultimo dato è da investigare nelle condizioni cliniche dei singoli casi e diventa motivo di sensibilizzazione dei professionisti e argomento di un eventuale audit clinico. Data la possibile variabilità d’interpretazione delle affermazioni della scala Doloplus-2, in accordo con la letteratura (Hølen JC et al., 2007), si evidenzia una necessità di ulteriori ricerche per la validazione della scala in Italia e la necessità di formazione continua per mantenere le abilità relative alla sua compilazione.
Concludendo, vista la notevole prevalenza del deterioramento cognitivo e del dolore in questa popolazione, emerge la necessità di formazione continua e specifica, in modo particolare sulle strategie di comunicazione di supporto e sulle modalità di accertamento dei due fenomeni; emerge inoltre la necessità di sensibilizzare maggiormente gli operatori al trattamento del dolore. In seguito a questo studio la rilevazione puntuale del dolore con la scala Doloplus-2, in tutte le persone con deterioramento cognitivo prese in carico in qualsiasi contesto assistenziale residenziale o domiciliare della provincia di Trieste, è diventata prassi nella pratica clinica ed è stata inserita come obiettivo aziendale del Piano attuativo locale 2013 dell’Azienda per i servizi sanitari numero 1 (ASS1) di Trieste.