Il concetto di complessità assistenziale nasce dalla necessità di misurare l’assistenza infermieristica da erogare in base ai bisogni dell’assistito, diversamente dai vecchi modelli impostati sui tempi di assistenza.
La Complessità Assistenziale è una valutazione multicriterio che misura il livello di prestazione erogata in base al bisogno, che permette una classificazione della criticità/pesantezza dei servizi in termini di prestazioni sanitarie e adeguatezza di risorse.
Tale modello teorico, basato sulla multidisciplinarietà, coinvolge le diverse competenze per una presa in carico globale e permette di superare la frammentazione della presa in carico secondo la logica dei servizi a sé stanti, integrando i percorsi di cura secondo il modello dell’intensità di cura.
La complessità è basata principalmente sulla valutazione di tre criticità:
- Gravità del paziente (reale criticità del processo) e di conseguenza l’intensità di cura:
- instabilità clinica;
- competenza della persona assistita;
- non autosufficienza.
- Competenza del professionista
- Criticità della struttura.
L’adeguata misurazione delle prestazioni sanitarie basate su indicatori misurabili, oggettivi, riproducibili, rintracciabili, verificabili e facilmente reperibili permette di valutare correttamente il livello di complessità, tracciare le attività e rilevare i sovraccarichi di lavoro che si possono ripercuotere sia sull’assistito che sul professionista.
L’Indice di Complessità Assistenziale (ICA) [Cavaliere, Snaidero, 2009] è un modello innovativo per misurare la complessità assistenziale, basato principalmente sui carichi di lavoro e sulla pianificazione delle attività.
In sintesi, le finalità e gli scopi dell’ICA sono le seguenti:
- migliorare la qualità dell’assistenza;
- misurare il livello di gravità del paziente;
- revisionare le attività;
- definire gli standard assistenziali dal punto di vista qualitativo;
- documentare gli interventi assistenziali rendendoli visibili;
- promuovere la personalizzazione degli interventi, facilitando il processo di pianificazione delle attività;
- valutare l’appropriatezza delle prestazioni;
- stimolare la professione infermieristica;
- comparare la criticità assistenziale delle strutture organizzative attraverso “l’impronta digitale”;
- contribuire alla determinazione dei costi dell’assistenza;
- allocare il personale infermieristico in funzione della complessità e variabilità dei bisogni di assistenziali.
Tale indice misura in modo integrato i bisogni dell’assistito e indirizza e guida l’infermiere sullo stato di gravità e sulla prestazione infermieristica da fornire, fondandosi sul modello delle prestazioni infermieristiche di Cantarelli (1996).
Questa pianificazione viene gestita grazie a una valutazione oggettiva delle 11 prestazioni/bisogni assistenziali su 5 livelli di autonomia dell’assistito.
Le 11 prestazioni assistenziali:
- assicurare la respirazione;
- assicurare l’alimentazione e l’idratazione;
- assicurare l’eliminazione urinaria e intestinale;
- assicurare l’igiene;
- assicurare il movimento;
- assicurare il riposo e il sonno;
- assicurare la funzione cardiocircolatoria;
- assicurare un ambiente sicuro;
- assicurare l’interazione nella comunicazione;
- applicare le procedure terapeutiche;
- eseguire le procedure diagnostiche.
I 5 livelli di autonomia dell’assistito dalla autonomia alla completa dipendenza:
- Livello 1 → Indirizzare (Punteggio = 1)
- Livello 2 → Guidare (Punteggio = 2)
- Livello 3 → Sostenere (Punteggio = 3)
- Livello 4 → Compensare (Punteggio = 4)
- Livello 5 → Sostituire (Punteggio = 5).
I livelli definiscono sia le finalità dell’intervento che il tipo di prestazione assistenziale che il personale sanitario deve fornire (Cantarelli, 1996):
- Indirizzare: orientare in funzione di un esplicito e conveniente criterio di scelta.
L’azione di indirizzo si fonda sul presupposto che la persona, acquisite determinate conoscenze, sia in grado di soddisfare i propri bisogni. - Guidare: sorreggere la scelta con un intervento teorico e/o pratico.
L’azione di guida si fonda sul presupposto che la persona, compiute le scelte ed acquisite specifiche abilità, sia in grado di agire efficacemente per soddisfare i propri bisogni. - Sostenere: contribuire al mantenimento di una condizione di relativa stabilità e sicurezza.
L’azione di sostegno si fonda sul presupposto che la persona, messa nelle condizioni di poterlo fare, mantenga o metta in atto le conoscenze e le abilità acquisite per soddisfare il bisogno. - Compensare: intervenire per ristabilire un equilibrio precedente tramite una parziale sostituzione.
L’azione di compensazione si fonda sul presupposto che la persona necessiti costantemente di interventi infermieristici di parziale sostituzione nello svolgere le attività collegate al soddisfacimento del bisogno. - Sostituire: espletare completamente una o più funzioni di una persona in sua vece.
L’azione di sostituzione si fonda sul presupposto che la persona necessiti costantemente di interventi infermieristici di totale sostituzione, che può avvenire anche mediante l’impiego di ausili, presidi, attrezzature da parte dell’infermiere.
La valutazione dell’ICA, per paziente medio del servizio, si ottiene attraverso la sommatoria dei pesi dei 5 livelli ribaltati sulle prestazioni attraverso una costante e continua rilevazione dei dati. Tale sommatoria fornisce l’ICA totale che indicherà, in base alla fascia di ricaduta, la criticità/gravità assistenziale.
La distinzione di Classe di Gravità (CdG) a cui si fa riferimento nell’ICA è la seguente:
- Classe 1 → criticità/gravità molto lieve
- Classe 2 → criticità/gravità lieve
- Classe 3 → criticità/gravità moderata
- Classe 4 → criticità/gravità elevata
- Classe 5 → criticità/gravità molto elevata.
L’identificazione del livello della prestazione permette inoltre di identificare anche tutte le azioni necessarie per l’assistito, basandosi sull’esperienza e la competenza dell’operatore e sulle indicazioni fornite nella scheda standard di rilevazione.
La realizzazione di questo progetto nasce dall’esigenza di valutare i fabbisogni degli assistiti ad alto carico assistenziale in hospice, orientato sulle cure di fine vita. E’ stata seguita la linea definita da un modello innovativo riconosciuto sia a livello nazionale che internazionale (ICA), adattato alle richieste e alle esigenze della nostra realtà, creando appositamente uno strumento adatto per le valutazioni.
I risultati che si sono ottenuti permetteranno di verificare l’adeguatezza delle risorse infermieristiche e del personale di supporto, e, grazie alla definizione della complessità media del servizio e degli assistiti, di definire una programmazione con un livello di accuratezza sicuramente maggiore, assicurando così una corretta gestione delle attività e delle risorse, volte al miglioramento del livello di servizio offerto.
Il nostro percorso
Lo studio è stato svolto nell’Hospice di Casalpusterlengo dal 2012 al 2015, partendo dalla documentazione e dalle procedure esistenti, migliorandole e adattandole al nuovo modello ICA. E’ stato necessario modificare gli standard per l’assegnazione della CdG in base al numero di bisogni effettivamente rilevati.
Lo studio è basato sull’utilizzo di un programma creato ad hoc, che permette di rilevare e valutare per ogni assistito i bisogni in un arco di tempo mensile, ottenendo così l’ICA e la GdG specifica e media di servizio. Tutti i file sono collegati e inseriti in un database che permette di incrociare i dati di rilievo (attraverso la SDO) alla complessità, come ad esempio il tempo di permanenza dell’assistito.
Per realizzare lo studio è stato necessario costituire un team di esperti composto da tre figure (2 infermieri e 1 ingegnere) in grado di definire correttamente tutte le informazioni per realizzare lo strumento e il modello per la valutazione e la rilevazione. Il team ha seguito lo studio, la progettazione, i miglioramenti, l’implementazione e il test pilota del sistema, creando una procedura e un sistema in grado di rilevare la complessità assistenziale sul modello ICA. L’utilizzo del file è molto semplice e consiste nella rilevazione e nella successiva compilazione dei bisogni assistenziali. Dopo aver inserito le informazioni necessarie per ogni assistito presente nel servizio nel mese di riferimento, il modello restituisce i report personali e i report medi e annui. Nei report sono sempre evidenziati:
- Valore complessivo dell’ICA
- Classe di Gravità
- Descrizione del tipo di complessità
- Grafico a RADAR (valutazione multi criterio) dei bisogni.
I risultati ottenuti sono stati successivamente elaborati e incorniciati con i giorni di degenza e i dati riportati nel nosologico, ottenendo così un database completo del valore della complessità assistenziale. Tale database ci ha permesso così di restituire vari livelli di dettaglio e differenti correlazioni nei 4 anni di rilevazione dello studio.
Il progetto è finalizzato ad identificare e a valutare la complessità assistenziale in hospice, facendo evolvere gli attuali strumenti di rilevazione in uno strumento standard ufficialmente riconosciuto (metodologia ICA) per l’integrazione multidisciplinare, orientato sulla presa in carico dell’assistito, sugli strumenti di determinazione del fabbisogno e parzialmente sulla pianificazione. Le dimensioni del progetto d’analisi sono molteplici e comprendono: l’area clinica, l’area organizzativa e l’area strategica. La scelta di approfondire questi aspetti nello studio è motivata dalla volontà di migliorare il livello di servizio offerto in hospice, centrando e soddisfacendo i bisogni della struttura, dell'assistito e dei professionisti.
L’utilizzo della metodologia ICA dovrebbe di conseguenza influenzare di riflesso tutte le attività assistenziali, valutando molteplici aspetti che precedentemente venivano scarsamente considerati: la difficoltà di realizzazione delle prestazioni assistenziali, i carichi di lavoro, i rischi correlati e la pianificazione in base alle competenze. Questa innovazione dovrebbe rendere il sistema di misurazione del fabbisogno del personale più affidabile, ma soprattutto molto più realistico e concreto.
Risultati
Vista la molteplicità dei dati restituiti ed elaborati nei quattro anni dello studio, le possibili integrazioni con altri indicatori e i molteplici livelli di dettaglio disponibili, si è deciso di commentare ed analizzare esclusivamente i macro-dati annuali e le principiali categorie di interesse.
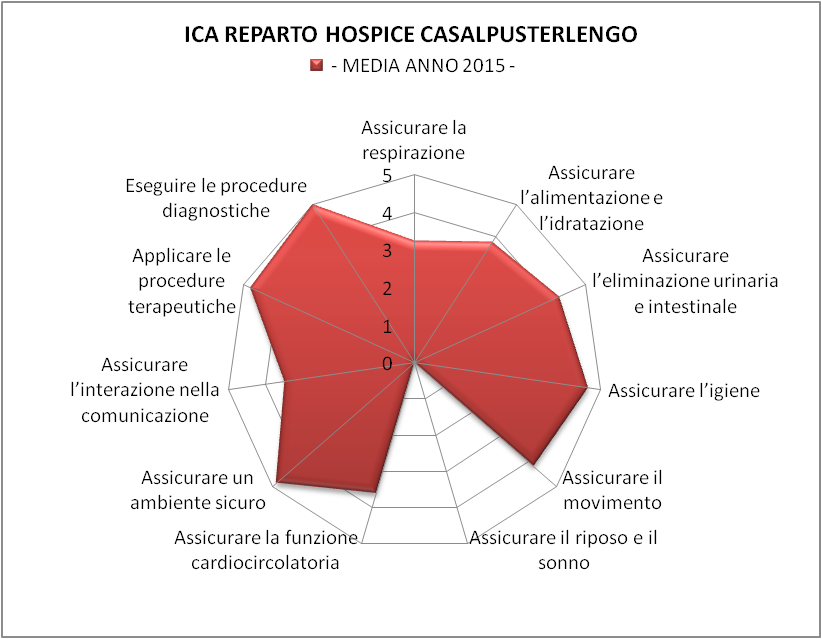
Per ottenere una visione più completa dell’ICA si è deciso di integrare il RADAR annuale con i giorni di degenza effettivi, relazionato ai 12 posti letti disponibili nel nostro hospice, differenziato in base alla complessità. Come evidenziato dai grafici successivi, che riportano i valori medi per gli anni 2012 (Figura 1), 2013 (Figura 2), 2014 (Figura 3), e 2015 (Figura 4), l’Hospice è indubbiamente un ambito critico, ad altissimo carico per gli operatori, viste le elevate richieste assistenziali. Lo si desume dalla estensione dell’area del poligono del grafico a radar, dove ogni angolo esprime il peso della richiesta assistenziale media: più l’area interna è estesa, più è alta la complessità.
Figura 1 – Per il 2012 l’ICA MEDIO è pari a 40,77 che corrisponde alla 5° e ultima CdG complessità molto elevata
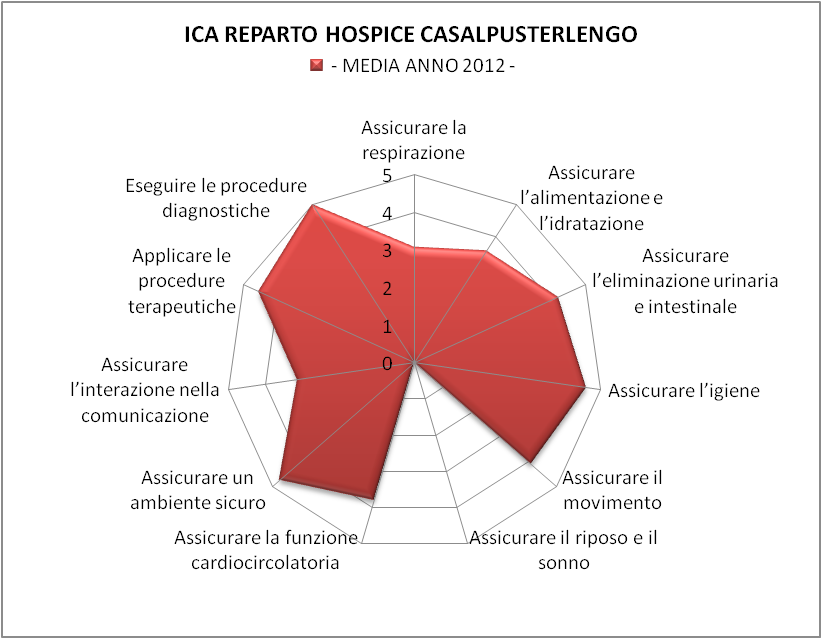
Figura 2 – Per il 2013 l’ICA MEDIO è pari a 41,29 che corrisponde alla 5° e ultima CdG complessità molto elevata
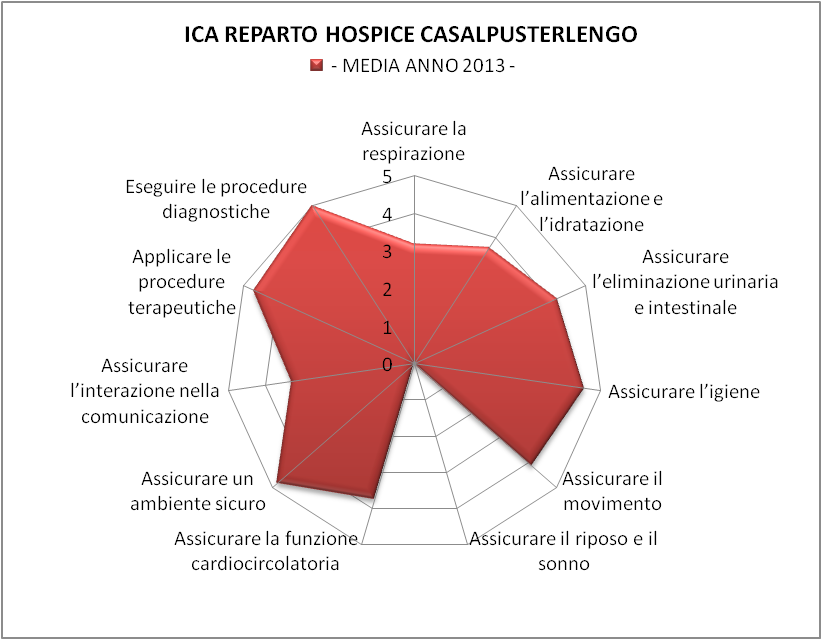
Figura 3 – Per il 2014 l’ICA MEDIO è pari a 40,51 che corrisponde alla 5° e ultima CdG complessità molto elevata
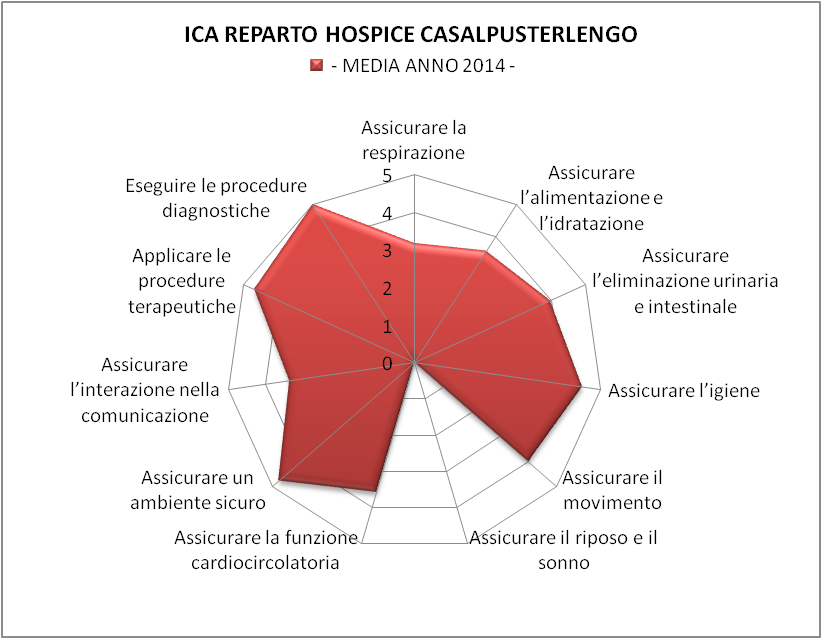
Figura 4 – Per il 2015 l’ICA MEDIO è pari a 41,88 che corrisponde alla 5° e ultima Classe di Gravità “complessità molto elevata”
Dai grafici qui si seguito riportati si può evincere l’andamento della Complessità Assistenziale di questi quattro anni di studio, con un’analisi sui valori assoluti e sui valori percentuali.
Figura 6 – Livelli di complessità assistenziale
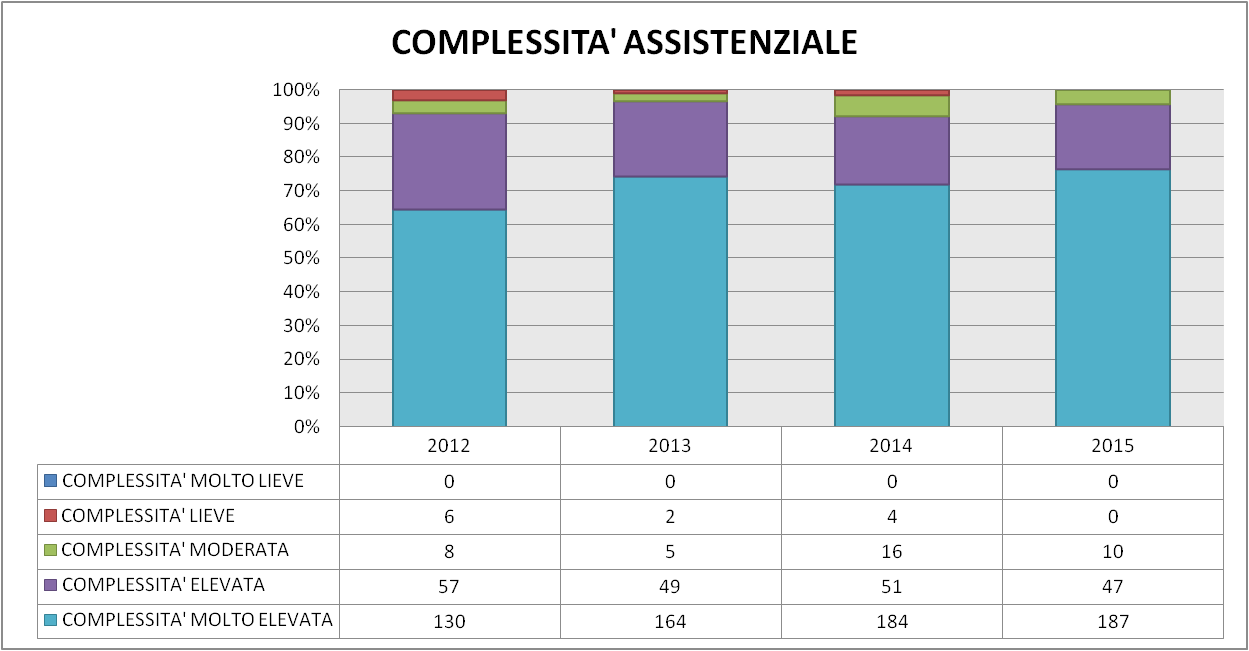
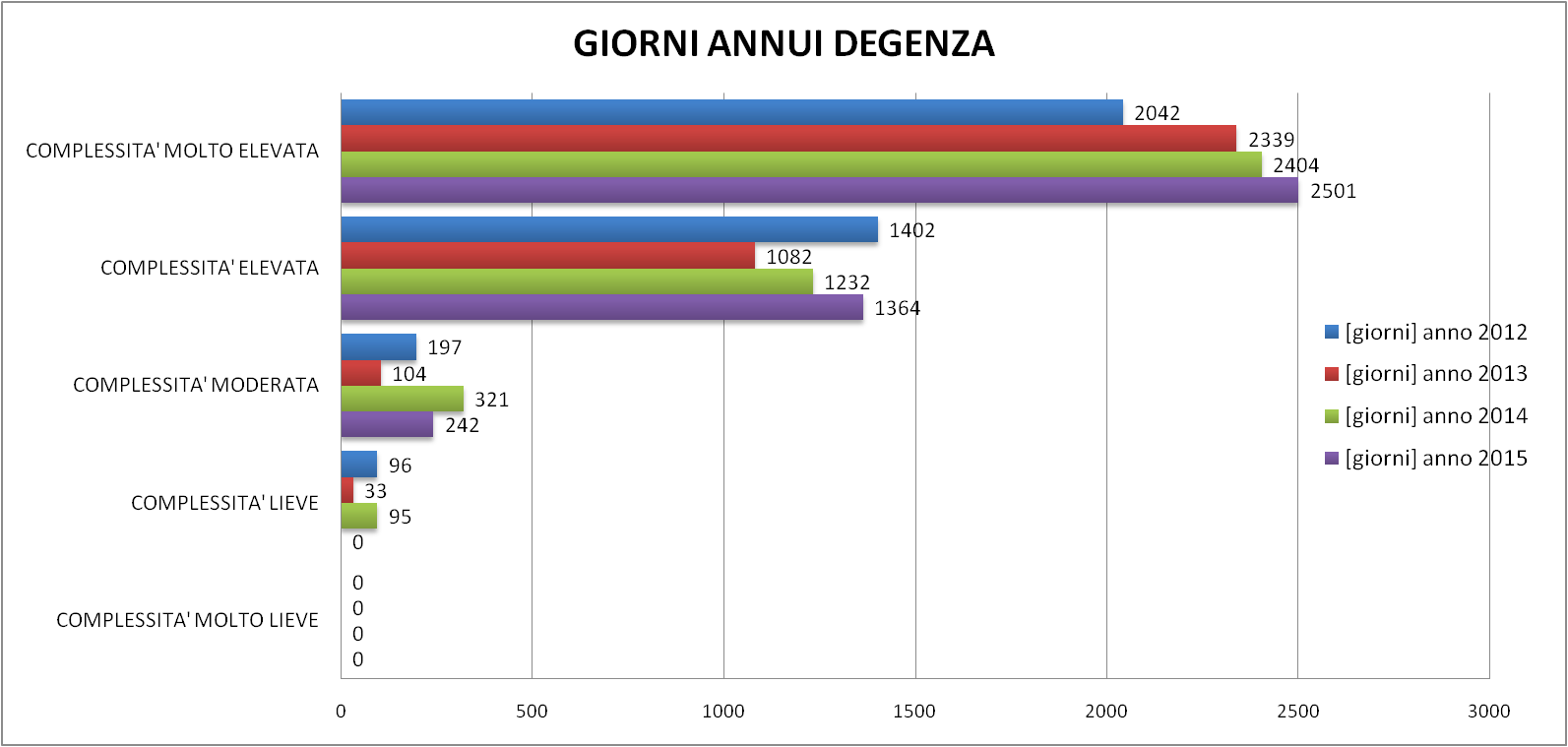
Nella Figura 6 si riportano, in valore assoluto, il numero di casi e i giorni di degenza riscontrati in base al grado di complessità assistenziale. La maggior parte dei casi risulta a complessità molto elevata, seguita da quelli a elevata complessità. Non sono stati rilevati casi a complessità molto lieve.
Nel 2012 i casi a complessità molto elevata (64,7%) e i casi a complessità elevata (28,4%) superano il 93% del totale, mentre per l’anno 2013 invece, i casi di complessità molto elevata (74,5%) e i casi di complessità elevata (22,3%) raggiungono quasi il 97%.
Nel 2014 i casi a complessità molto elevata (72,2%) e i casi a complessità elevata (20,0%) superano il 93% del totale, mentre per l’anno 2015 invece, i casi di complessità molto elevata (76,6% valore massimo) e i casi di complessità elevata (19,3%) raggiungono quasi il 96%.
I dati complessivi dei 4 anni di durata dello studio sono utili per le considerazioni finali.
Figura 7 – Valori assoluti suddivisi per complessità
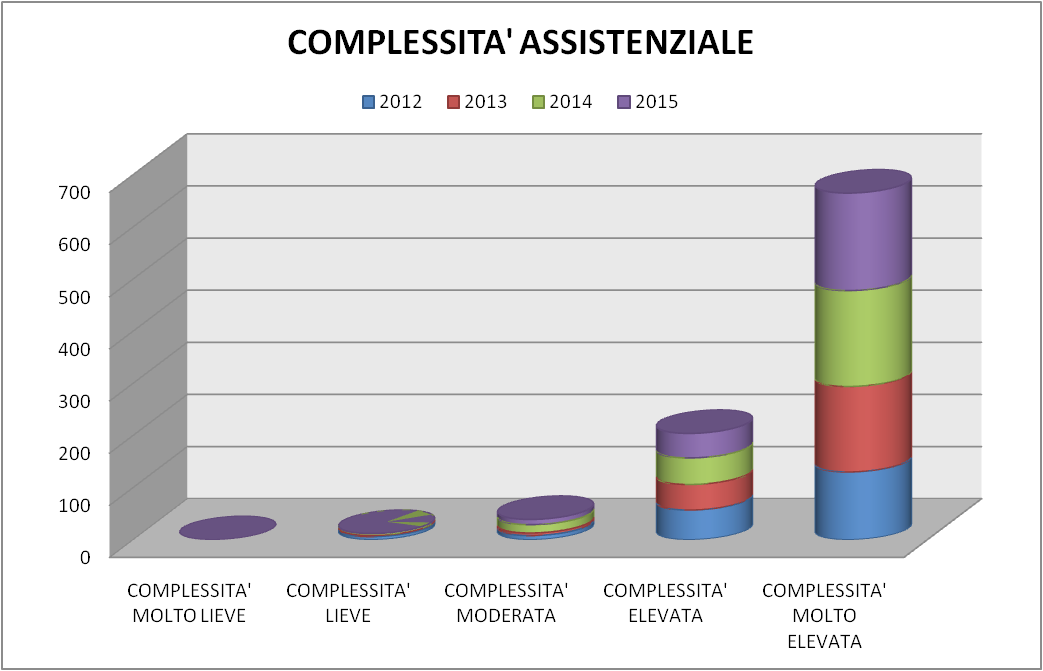
Figura 8 – Distribuzione percentuale complessità
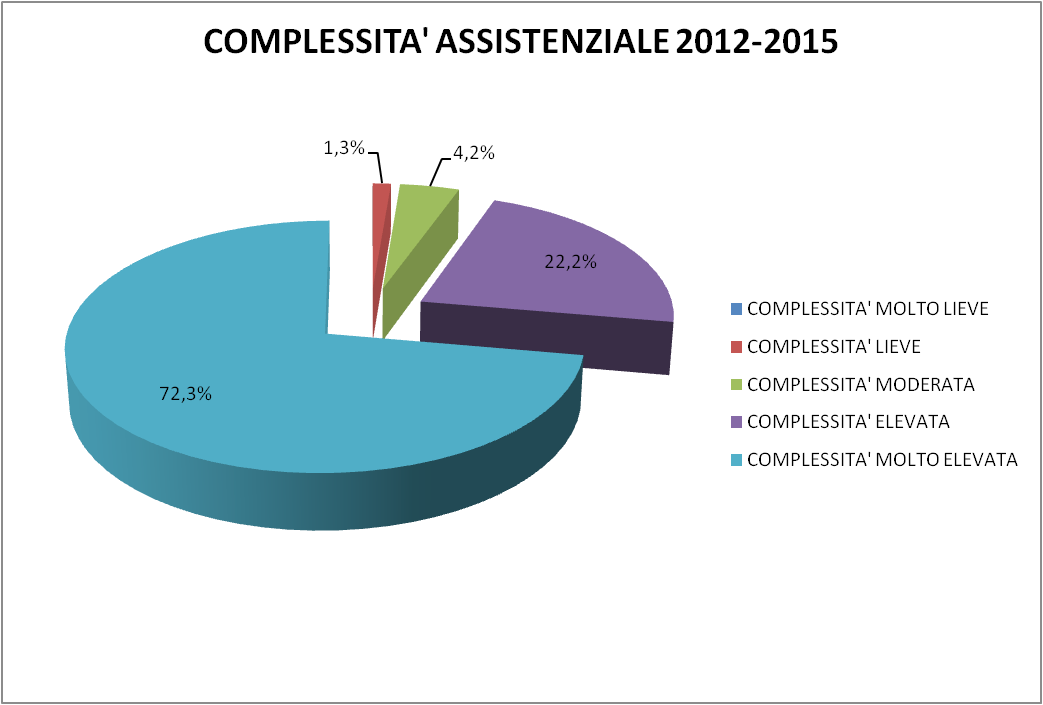
Con questi ultimi due grafici (Figura 7 e Figura 8) si è voluto mettere in evidenza quanto narrativamente non sarebbe apparso così evidente: nell’arco temporale dello studio si è evidenziata chiaramente la prevalenza di casi a complessità molto elevata (72,3%) e a complessità elevata (22,2%).
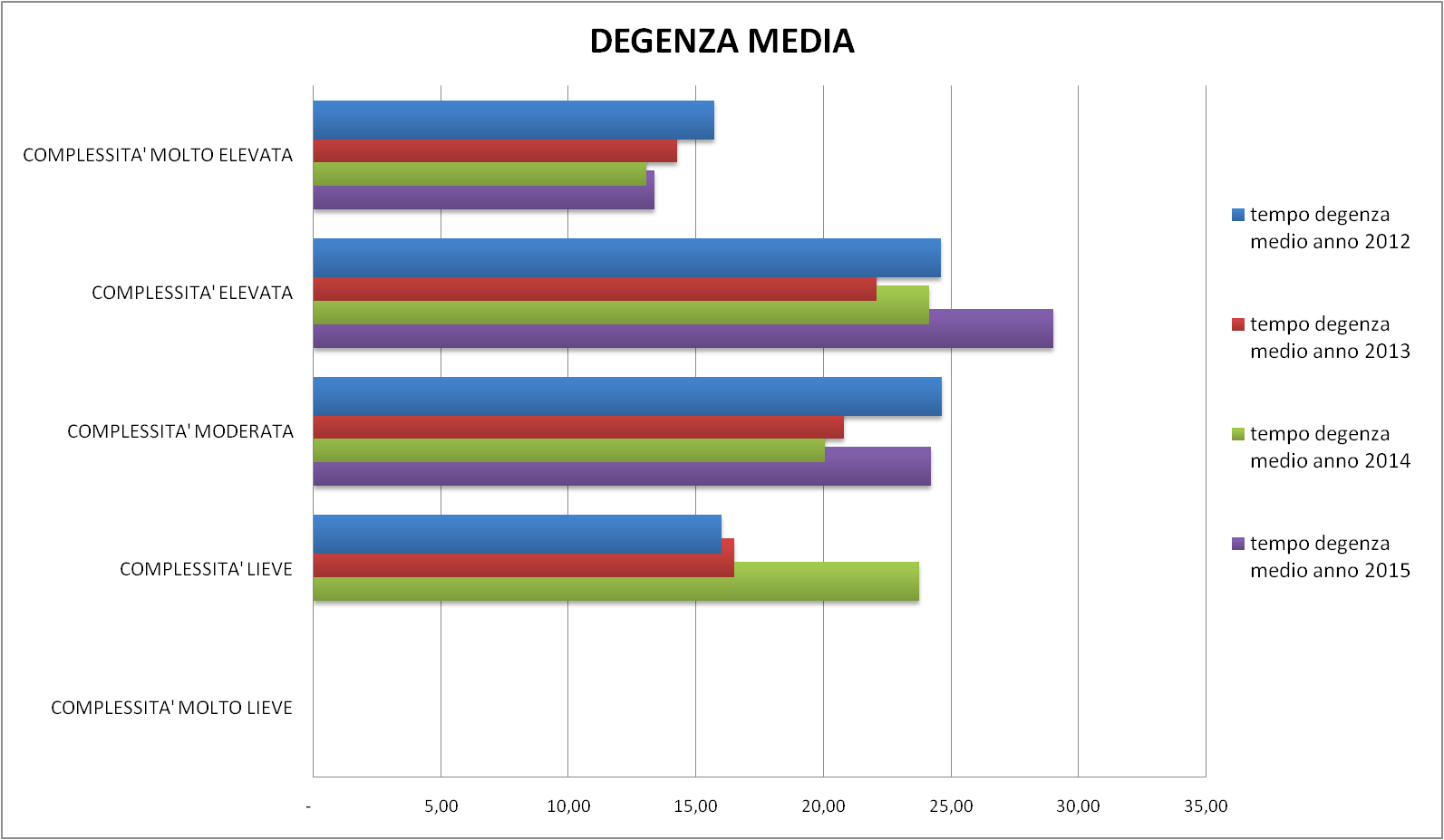
Nella Figura 9 viene mostrato il tempo di degenza medio in base all’anno e alla CdG, ottenuto relazionando i giorni di degenza con il numero di casi, entrambi suddivisi in base all’ICA.
Figura 9 – Tempo di degenza medio annuo in base alla complessità assistenziale
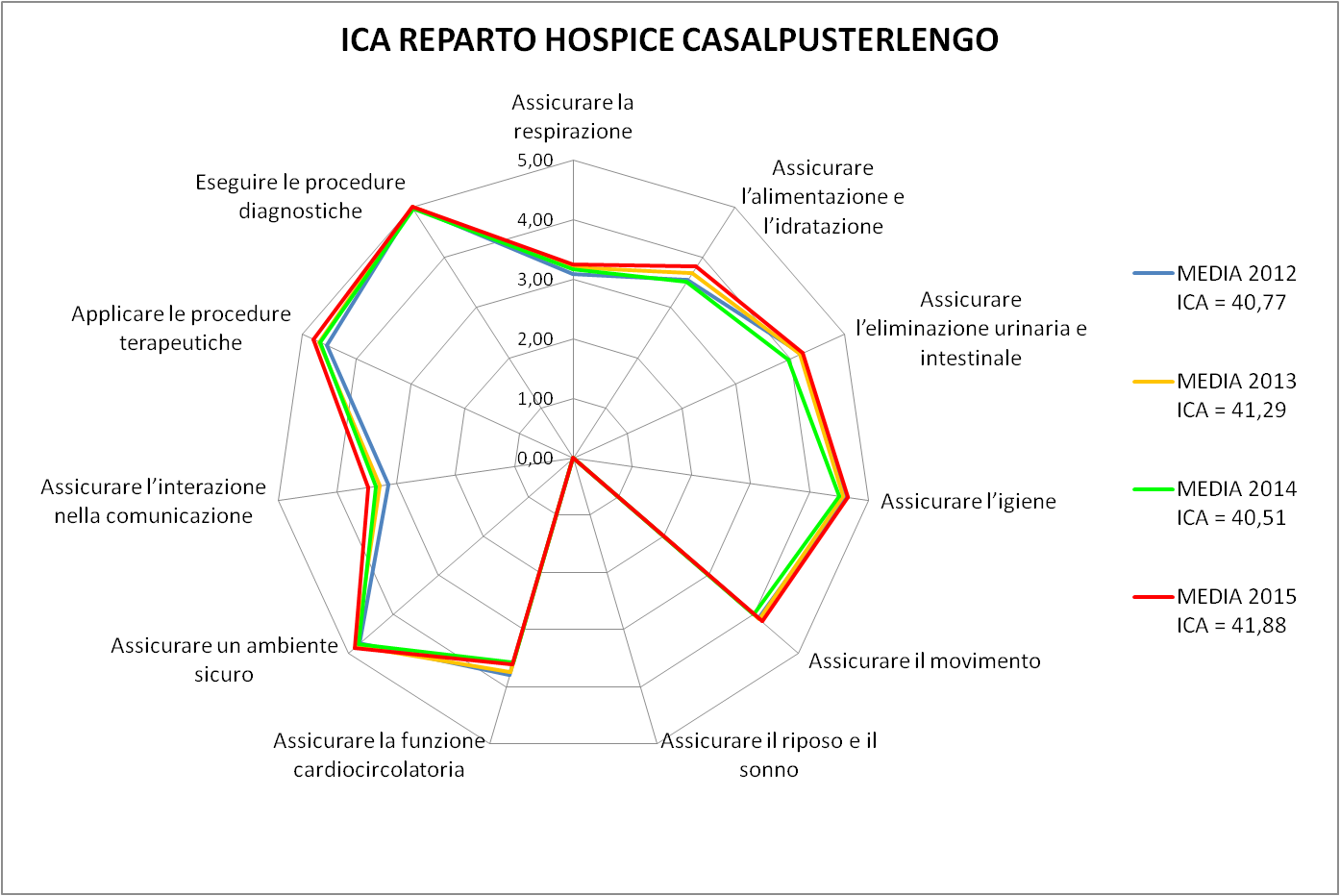
Nella Figura 10 si presenta come varia il radar medio in base all’anno considerato. Appare evidente che non vi è una rilevante differenza del tipo di prestazione che mediamente viene richiesta agli operatori sia dal punto di vista del valore assoluto dell’ICA (range 40 – 42) che dalla conformazione del radar. Questa considerazione lascia dedurre che tale valutazione può essere considerata come parametro di riferimento base per l’Hospice, e di conseguenza le decisioni di assegnazione di carico in base al personale (in fase di budget) dovrebbero essere tarate su tale livello.
Figura 10 – Confronto Radar ICA medio di servizio annuo
Conclusioni
I risultati ottenuti da questo modello consentono di fornire un monitoraggio continuo sulla complessità assistenziale e verificare la congruenza della presa in carico dell’assistito in tutto il percorso clinico assistenziale, indirizzando e facilitando la pianificazione delle cure infermieristiche. Inoltre tale strumento, se sviluppato correttamente in concomitanza con le competenze e i carichi, permetterà anche la gestione e l’organizzazione del personale infermieristico e di supporto.
Questa nuova metodologia dovrebbe permettere di ridurre le criticità organizzative, le incomprensioni dovute alle interferenze sulle competenze, nonché di aumentare la consapevolezza e la partecipazione della risorsa umana nel monitorizzare periodicamente, rendendo evidenti tutte le attività (evitando inutili ridondanze).
Il risultato finale dello studio è stato molto soddisfacente, poiché si è riusciti a creare un modello funzionale, semplice ed integrato, modificando le vecchie documentazioni e procedure in base a standard oggettivi e riconosciuti. Inoltre, tale risultato si considera già consolidato e testato poiché si è deciso volutamente di prorogare il periodo del progetto dagli iniziali 2 anni (2012 – 2013) agli attuali 4 anni (2012 – 2013 – 2014 – 2015), dimostrando sia internamente all’azienda, che attualmente è sprovvista di strumenti similari di rilevazione e valutazione, che esternamente, la validità del modello, dello strumento creato e dello studio.