Le lesioni dell’anello pelvico
Le lesioni dell’anello pelvico non sono frequenti: rappresentano solo il 5-8% dei traumi maggiori, ma sono presenti nel 20% dei pazienti politraumatizzati. Essendo generalmente conseguenti a traumi ad alta energia cinetica, sono gravate da un’alta morbilità e mortalità. Le cause principali sono: incidenti automobilistici/motociclistici (70-80%), caduta dall’alto (10-30%), traumi da schiacciamento (5-10%) (Scaglione et al., 2012, Walker 2011, Zinghi et., al 2004). Ne consegue che le fratture pelviche rappresentano una difficile sfida non solo per l’ortopedico ma per tutta l’equipe infermieristica assistenziale: spesso il paziente con frattura di bacino è un paziente politraumatizzato ad alta complessità assistenziale (Walker, 2011).
Le lesioni dell’anello pelvico sono importanti soprattutto per quanto riguarda la fase acuta post-traumatica (Scaglione et al., 2012; Hauschchild et al., 2008), dove la mortalità per emorragia pelvica è del 5-30% ed è la prima causa di morte. L’alta energia richiesta per provocare il trauma fa sì che la frattura si presenti con un’importante scomposizione dei frammenti ossei. In una seconda fase, ridurre correttamente la frattura è il passo fondamentale per limitare gli esiti, sia quelli riguardanti l’apparato muscoloscheletrico che quelli correlati alla funzionalità urologica e sessuale. Per questo motivo le fratture dell’anello pelvico presentano un out–come non sempre favorevole che può compromettere in modo significativo la vita quotidiana del paziente (spesso giovane), ragione per cui le società internazionali di ortopedia suggeriscono che questo tipo di patologie vengano trattate presso centri specializzati (Scalglione et al., 2012).
La S.C.D.U Ortopedia e Traumatologia dell’A.O.U San Luigi Gonzaga di Orbassano è centro di riferimento per la patologia traumatica dell’anca e per le fratture dell’anello pelvico. Vengono eseguiti in media 70 interventi l’anno ed è nostra esperienza che un’accurata gestione del paziente in un’equipe multidisciplinare (ortopedico, infermiere, fisioterapista) è determinante per la riuscita.
Il trattamento della fase acuta post traumatica avviene generalmente in Pronto soccorso e prevede il mantenimento della stabilità di tutte le funzioni vitali che possono essere alterate in seguito a traumi ad elevata energia cinetica. Il morsetto pelvico d’emergenza o il semplice fissatore esterno permettono un efficace stabilizzazione già 10-15 minuti dopo il ricovero in sala d’emergenza. Non è nostro intento trattare la fase acuta post traumatica, ma bensì soffermarci sugli interventi infermieristici atti a ridurre le complicazioni legate alla fase di recupero.
Classificazione e trattamento delle fratture
La valutazione clinica e radiografica del bacino, basata sull’identificazione del grado di stabilità o di instabilità, è la piattaforma di partenza per tutte le decisioni successive.
Gli schemi di classificazione delle fratture sono fondamentali. non solo per identificare e descrivere la lesione, ma soprattutto pianificarne il trattamento e predirne l’esito.
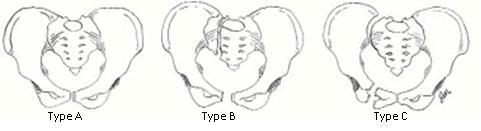
I due schemi più popolari attualmente in uso sono il sistema di Tile e il sistema di Young-Burgess (Adams et al., 2007; Burgess et al., 1990; Tile et al., 1995;). Entrambi sono stati incorporati nel sistema utilizzato dell’Ortophaedics Trauma Association. (Figura 1)
Figura 1 – Classificazione Tile
Il trattamento definitivo prevede la stabilizzazione delle fratture e/o delle lussazioni che compongono la lesione dell’anello pelvico: fratture del sacro, lussazioni sacroiliache, fratture-lussazioni della sacroiliaca (crescent fractures), fratture delle branche ileopubica e ischiopubica o aperture della sinfisi pubica. La stabilizzazione avviene entro le 24/72h, solitamente mediante viti e/o placche e/o fissatore esterno (Castelli et al., 2009).
Nella Tabella 1 abbiamo riportato le tre categorie principali di frattura e il relativo trattamento.
Anche gli esiti negativi a lungo termine delle lesioni dell’anello pelvico trovano, in alcuni casi, indicazioni a trattamenti chirurgici utili a migliorare la sintomatologia dolorosa o la deambulazione del paziente.
|
Tabella 1 – Tipologia frattura e trattamento |
|
|
TIPO DI FRATTURA |
TRATTAMENTO |
|
Fratture stabili (gruppo A). Sono fratture stabili, in quanto o non interrompono l’anello pelvico, oppure lo interrompono nel solo versante anteriore, ma sono composte. |
Normalmente non è necessaria la stabilizzazione chirurgica, il trattamento funzionale non provocherà ulteriori spostamenti. Il trattamento consiste in alcuni giorni di riposo a letto, terapia farmacologica (analgesici ed eparinici) e successiva deambulazione. |
|
Fratture instabili in senso rotatorio (Gruppo B). Sono fratture in cui l’ALP è almeno parzialmente integro, per cui sono stabili in senso verticale e instabili sul piano orizzontale. Nella lesione B1 (open book, cioè a libro aperto), una compressione sagittale interrompe l’arco anteriore e provoca l’apertura anteriore dell’articolazione sacro-iliaca. Nella lesione B2 (closed book, cioè a libro chiuso), una compressione laterale interrompe l’arco anteriore e sollecita in chiusura anteriore l’articolazione sacro-iliaca. Nella lesione B3 un trauma ad alta energia agisce con controspinta dal lato opposto, provocando un’interruzione dell’arco anteriore e una lesione posteriore bilaterale. Se il trauma è sagittale, allora si avrà un open book bilaterale con diastasi grave della sinfisi pubica; se invece il trauma è laterale allora si ha un closed book dal lato del trauma e un open book dal lato opposto. |
La stabilizzazione del cingolo pelvico anteriore di solito è sufficiente per la deambulazione precoce con carico parziale. La differenziazione tra lesioni di tipo B e lesioni di tipo C può essere poco chiara durante la prima valutazione, specialmente nelle fratture da compressione laterale con minima scomposizione, perciò è necessario effettuare controlli radiologici seriati dopo l’inizio della deambulazione, per verificare che non ci sia stato alcun spostamento posteriore. |
|
Lesioni ad instabilità totale (Gruppo C). Nelle lesioni di tipo C si ha una lesione completa dell’ALP, da cui ne deriva un’instabilità non solo rotatoria ma anche verticale. Il meccanismo lesionale è di taglio verticale (vertical shear), per cui si ha la risalita dell’emipelvi con frequenti lesioni associate del plesso lombosacrale e conseguenti danni neurologici. Per questi motivi le lesioni di tipo C sono le più gravi. |
Il cingolo pelvico richiede la stabilizzazione sia posteriore che anteriore, per il ripristino dei rapporti anatomici, la deambulazione precoce e per evitare complicazioni. Qualsiasi parte del cingolo pelvico in cui sia diagnosticabile una reale instabilità dovrebbe essere sottoposta a stabilizzazione chirurgica, per fornire sia la stabilità, sia una sicurezza sufficiente per permettere la deambulazione. |
Management infermieristico delle potenziali complicazioni
Le fratture scomposte del bacino, se non trattate adeguatamente, possono portare a dolore cronico e invalidante, compromissione della deambulazione, disfunzione urinaria e sessuale.
Le fratture acetabolari determinano spesso coxartrosi post traumatica a medio – lungo termine. Lesioni neurologiche e/o vascolari sono frequenti in entrambi i casi. (Capella et al., 2014; Coppola, 2000; Walker, 2011). Circa un terzo delle lesioni instabili dell’anello pelvico sono complicate da lesioni che interessano il tratto ureto-genitale (Aihara et al., 2002; Taffett, 1997), in modo particolare per le fratture della sinfisi pubica. Circa il 6% delle donne e l’11% degli uomini riportano danni al sistema genito urinario, incontinenza urinaria, impotenza (40%). E’ fondamentale un’individuazione precoce del danno.
Il recupero dopo fratture dell’anello pelvico è un processo lento, che può portare a delle complicazioni a lungo termine, principalmente legate all’allettamento forzato in posizione supina o all’impossibilità di flettere il busto oltre i 40° (Walker, 2011; Frakes et al., 2004). Stabilizzata la frattura, le prospettive del paziente migliorano per la possibilità di assumere la stazione eretta.
La nostra equipe assistenziale si è posta come obiettivo la riduzione delle complicazioni quali indicatori di interventi infermieristici efficaci. Pertanto sono stati individuati i seguenti nurse sensitive outcomes su cui agire:
1. Assenza di lesioni da pressione
L’allettamento prolungato pone ad alto rischio di lesioni da pressione. All’ingresso nel servizio il paziente con frattura di bacino viene posto su M.A.D ad aria. La valutazione attraverso scala di Braden a cui viene sottoposto all’ingresso non sempre indica la necessità di tale materasso, ma la totale impossibilità alla mobilizzazione è prerogativa assoluta all’uso. L’impossibilità al decubito laterale rende particolarmente difficile l’ispezione della cute che viene eseguita per quanto possibile giornalmente. Particolare attenzione viene posta ai talloni ed alla nuca.
Un’adeguata nutrizione, correlata all’utilizzo degli ausili prima citati, permette una buona gestione delle lesioni da pressione (Walker 2011; Frakes 2004).
2. Prevenzione dei danni da ileo paralitico
In assenza di lesioni addominali concomitanti, nei primi giorni dopo il trauma la dieta del paziente sarà leggera fino alla completa ricanalizzazione; in seguito potrà assumere una dieta libera. La nutrizione svolge un ruolo essenziale per potenziare la ripresa a seguito del trauma.
La nutrizione enterale è da preferire a quella parenterale per il minor rischio di complicazioni infettive; è comunque da integrare se il paziente non introduce almeno il 50% dell’apporto calorico giornaliero previsto (Jacobs, 2003).
La defecazione è vissuta come un momento particolarmente disagevole e doloroso. Soventemente il dolore nella mobilizzazione rende impossibile l’uso della padella, creando imbarazzo e malessere al paziente che vive il momento con estremo disagio. Garantire la privacy ed un ambiente tranquillo, assicurando un buon controllo del dolore, è indispensabile. Importante è garantire che l’eliminazione avvenga in modo regolare; spesso la prima volta il paziente va aiutato con l’esecuzione di un clistere evacuativo, successivamente si provvederà a stimolare la regolarizzazione dell’alvo con diete ricche di fibre, adeguato apporto idrico e eventuale supporto farmacologico (lassativi per via orale).
3. Riduzione del rischio TVP
Il rischio di TVP è una complicazione nota e frequente in pazienti con frattura dell’anello pelvico (Kelsey et al., 2000; Buerger et al., 1993; Rogers et al., 2001). E’ legata soprattutto all’immobilizzazione e alla conseguente stasi venosa, danno epiteliale e danno diretto ai vasi. La prevenzione messa in atto dal nostro centro prevede terapia con EBPM, associata alla compressione plantare intermittente (foot pump), che viene iniziata all’ingresso nel servizio e mantenuta per tutta la degenza. Si è riscontrato che la compliance all’uso delle foot pump in modo continuo non è ottimale, pertanto il paziente deve essere incoraggiato e stimolato ad indossarle il più possibile.
E’ evidente come le principali complicazioni sensibili ad interventi infermieristici siano, sostanzialmente ed intrinsecamente, legate all’allettamento del paziente.
La mobilizzazione precoce assume un ruolo cardine per il raggiungimento degli obiettivi prefissati ed è nostra esperienza che la riabilitazione eseguita in collaborazione con il fisioterapista permetta di mobilizzare in sicurezza il paziente stabilizzato già in 2° giornata, qualora sia concesso un carico parziale. A seconda dell’intervento subito, se al paziente è concesso il carico parziale (su arto non leso) ma non la flessione del busto, il raggiungimento della stazione eretta avviene passando direttamente dalla posizione supina a quella eretta senza passare dalla posizione seduta.
Questo intervento, se eseguito con pochi semplici accorgimenti, è sicuro sia per il paziente che per l’operatore. Il passaggio brusco della posizione supina a quella eretta può dare origine ad ipotensione e/o lipotimia, soprattutto le prime volte. Questa eventualità deve essere contemplata, pertanto la manovra non va mai eseguita con un solo operatore, in modo da poter riportare il paziente nel letto, nel caso, agevolmente.
La procedura
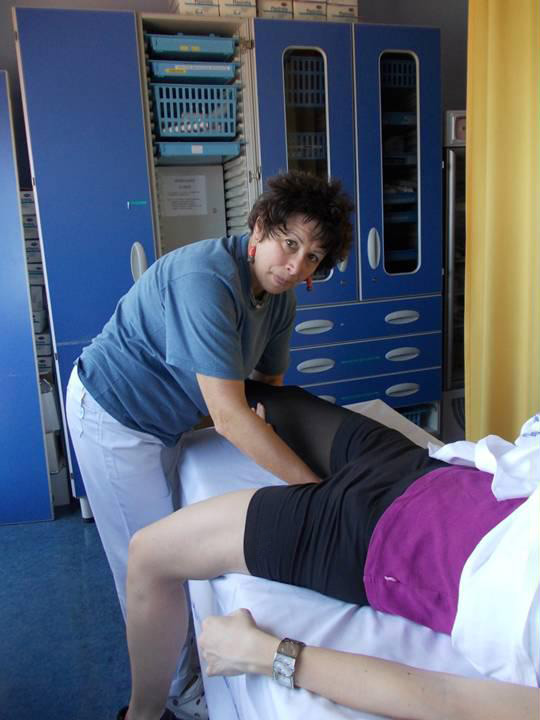
Qualunque mobilizzazione che coinvolge gli arti inferiori deve essere eseguita in postura supina. Il lato del letto sul quale si eseguirà il passaggio da supino a in piedi è quello relativo all’arto inferiore che può caricare. In questo modo la leva costituita dall'arto in carico è facilitata, in quanto il piede appoggia meglio al pavimento.
Per facilitare il passaggio da supino a in piedi si vince l’inerzia con l’uso di una traversa che avvolge il cingolo scapolare.
L’arto inferiore senza carico dovrà esser sostenuto per:
- Ridurre il dolore
- Mantenere in posizione neutra l’anca (posizione zero)
- Mantenere il corretto allineamento coxo – femorale – tronco
Per prepararsi al passaggio in statica eretta, è necessario spostare il paziente in posizione supina quasi trasversale rispetto al letto, mantenendo in abduzione l’arto inferiore che può caricare e in adduzione quello senza carico con l’anca in posizione neutra, fino al raggiungimento del bordo letto.
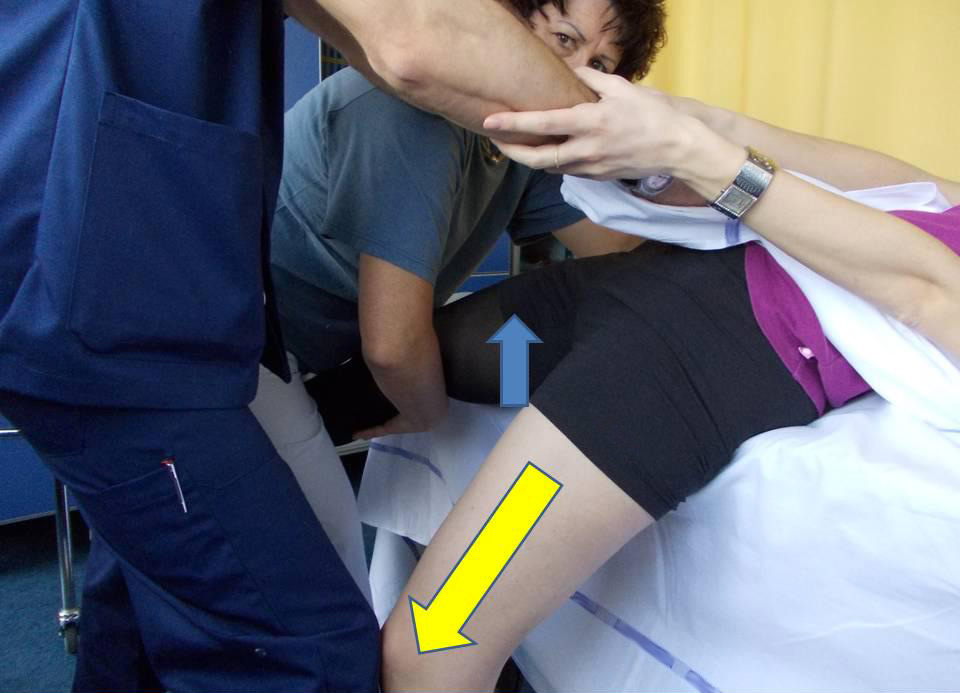
Per vincere l’inerzia è necessario l’appoggio stabile e sicuro del piede che può caricare e del posizionamento del letto ad un’altezza che favorisca la propulsione del tronco.
Durante questa fase è importante che la persona che sostiene l’arto senza carico, lo abbassi velocemente verso il pavimento. Il paziente, con la forza dei propri bicipiti brachiali e mantenendo in estensione la colonna vertebrale, si alza velocemente facendo leva con l’arto inferiore in carico.
Raggiunta la statica eretta. Il girello anti-brachiale garantisce la sicurezza.
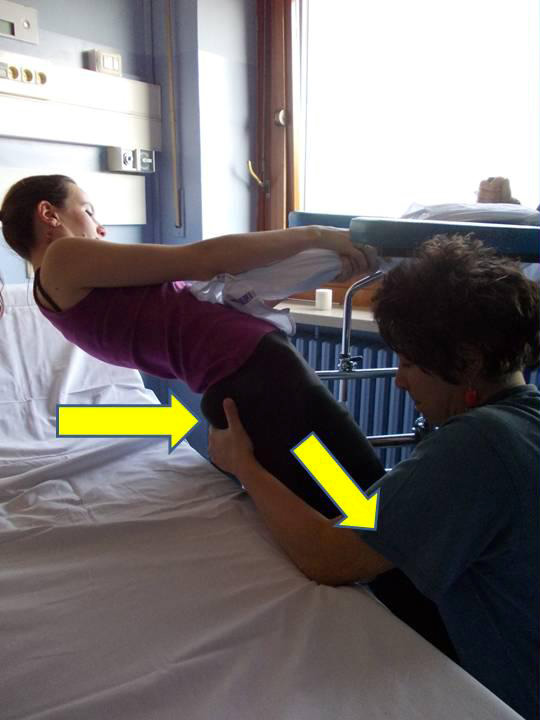
La manovra attuata in collaborazione tra infermieri e fisioterapisti rappresenta un momento importante nel percorso riabilitativo. Nei giorni che precedono la dimissione si procede ad addestrare un care giver alla manovra, per la continuità domiciliare della riabilitazione.
il passaggio da supino a in piedi è facilmente eseguibile a domicilio, richiedendo soltanto un girello anti brachiale, una scarpa chiusa con suola di gomma per l’arto sano e un protocollo di esercizi da praticare in autonomia.
I pazienti che subiscono un trauma dell’anello pelvico costituiscono una sfida importante sia per l’equipe medica che infermieristica. La complessità assistenziale richiede un’attenta valutazione e monitoraggio del paziente, pertanto il ruolo dell’infermiere all’interno di un equipe multidisciplinare è fondamentale. L’articolo vuole essere una guida per aiutare a ridurre i danni conseguenti a questo tipo di frattura che spesso possono essere invalidanti.