INQUADRAMENTO GENERALE
Il sovraccarico dei dipartimenti di emergenza-urgenza e dei servizi di emergenza territoriali, definito come la situazione in cui la funzione di questi è ostacolata principalmente a causa del numero eccessivo di pazienti in attesa di essere soccorsi e sottoposti a valutazione e trattamento (Yarmohammadian et al. 2017) è una problematica che da anni affligge la sanità, ed è il motivo per cui i manager sanitari sono alla costante ricerca di nuove misure preventive per contrastare questo fenomeno. (Improta et al. 2022).
Il problema descritto è però solo l’ultimo anello di una catena di eventi che parte dalla carenza di un’adeguata assistenza sanitaria territoriale. La Fondazione GIMBE ha infatti stimato l’entità della scarsità attuale e futura dei Medici di Medicina Generale in Italia, delineando uno scenario inquietante: al 2023 ne mancavano 3.100 e la situazione è destinata a peggiorare nel 2026. (Sgritto A., 2024). Un tema su cui porre l’attenzione ci viene descritto nel 7° rapporto GIMBE sul Servizio Sanitario Nazionale, pubblicato sul sito dell’Istituto Superiore di Sanità: nel biennio 2022-2023 in Italia, il 18% degli ultra 65enni ha dichiarato di aver rinunciato, nei 12 mesi precedenti l’intervista, ad almeno una visita medica o a un esame diagnostico di cui avrebbe avuto bisogno. La rinuncia è risultata più frequente tra le donne (il 25% contro il 21% fra gli uomini) e fra le persone più svantaggiate per difficoltà economiche (39% tra coloro che hanno dichiarato di arrivare a fine mese con molte difficoltà contro il 20% rispetto a chi non ne ha). Nello stesso biennio, tra coloro che hanno dovuto rinunciare ad almeno una visita o a un esame diagnostico pur avendone bisogno, più della metà (55%) ha indicato le lunghe liste d’attesa come causa principale, il 13% la difficoltà nel raggiungere la struttura (eccessiva distanza o mancanza di mezzi di trasporto adeguati) o orari poco convenienti, mentre il 10% ha dichiarato come motivo i costi troppo elevati delle prestazioni sanitarie. (Gruppo Tecnico Passi, 2024) I dati descritti delineano un contesto in cui un’ampia quota di interventi diagnostico-terapeutici viene differita e/o non effettuata riducendo l’efficacia delle strategie di prevenzione secondaria e terziaria, con conseguente incremento delle riacutizzazioni cliniche che determinano un maggior ricorso ai servizi di emergenza territoriale ed un aumento degli accessi in pronto soccorso. Inoltre, per una maggiore rapidità di servizio si rivolgono ai dipartimenti di emergenza-urgenza per quelle che spesso sono considerate problematiche minori, risolvibili in regime ambulatoriale: alcuni hanno infatti definito “inappropriato” l’utilizzo del pronto soccorso da parte di pazienti con condizioni non urgenti, che avrebbero potuto essere gestiti da altri servizi come le cure primarie, farmacie o tramite consulenza telefonica. (Naouri et al. 2020).
In un contesto di risorse limitate, sia territoriali, intese come mezzi di soccorso, sia ospedaliere, intese come personale medico ed infermieristico, ciò comporta una notevole difficoltà di gestione: basti pensare che, una volta giunta in pronto soccorso, un’ambulanza rimane non disponibile sul territorio per un periodo medio di 28 minuti nei periodi ordinari che crescono fino a 700-800 minuti nei periodi di picco influenzale. Ad oggi grazie alla possibilità di gestire i grandi anziani ed i pazienti con co-morbidità nella loro abitazione e nel loro comfort tramite l’utilizzo della tele-medicina, insieme alla crescente stima di infezioni antibiotico resistenti, iniziative mirate nella sanità pubblica devono essere incoraggiate ed agevolate (Wolford et al. 2025), e proprio per poter rispondere ad un quadro di sistema così complesso era necessario che il sistema salute progettasse soluzioni organizzative innovative, in grado di rispondere alle sempre maggiori richieste di soccorso qualificato e contestualmente di valorizzare il capitale umano e le competenze già presenti al suo interno. (Pirovano et al. 2024).
La situazione in Italia e nel mondo
È stata effettuata un’analisi della letteratura internazionale sulle principali banche dati scientifiche PubMed, Cinahl e Cochrane tramite l’utilizzo di termini MeSH e di operatori Booleani AND e OR, al fine di valutare e sondare lo stato dell’arte delle condizioni dei dipartimenti emergenza-urgenza a livello mondiale e di eventuali provvedimenti presi in considerazione per migliorare il controllo del flusso di utenti. Di seguito le stringhe di ricerca utilizzate e in Figura 1 il diagramma Prisma di ricerca.
Pubmed
| Stringa di ricerca | (“Emergency Service, Hospital”[Mesh]) AND “Crowding”[Mesh] |
| Filtri | Ultimi 5 anni |
Cinahl
| Stringa di ricerca | Emergency room AND surge capacity |
| Filtri | Ultimi 5 anni |
Cochrane
| Stringa di ricerca | (“Emergency room”):ti,ab,kw OR (emergency department):ti,ab,kw AND (“over-crowding”):ti,ab,kw MeSH descriptor [crowding] |
| Filtri | Range: 2022-2025 |
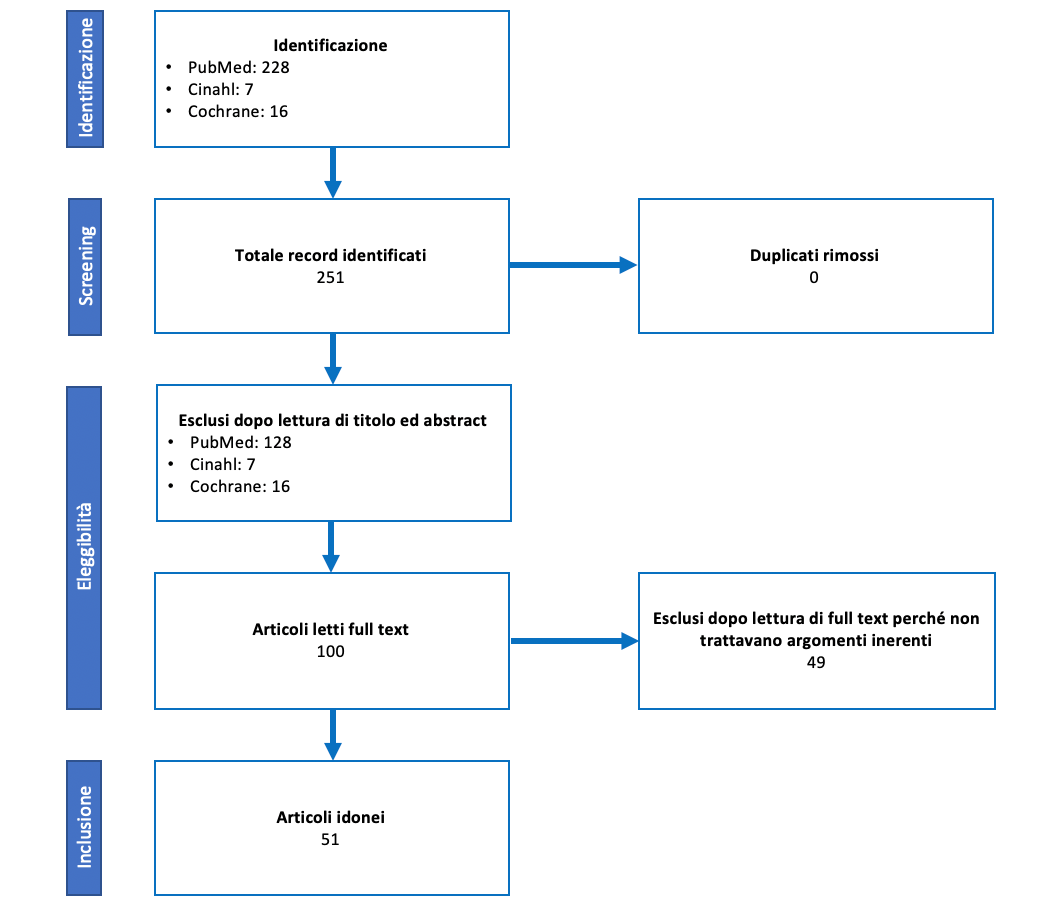
Figura 1 – Diagramma Prisma di ricerca.
Ciò che ne è emerso è che la situazione italiana rispecchia quella che è la situazione a livello mondiale: come in Italia in effetti, anche nel resto del mondo il funzionamento dei pronto soccorso è gravemente compromesso a causa di accessi incontrollati i quali fanno sì che i tempi di attesa si prolunghino, contribuendo inevitabilmente all’insoddisfazione dei pazienti (Davari et al. 2024) e a sempre più dilaganti atti di violenza che oltre a quella fisica includono molestie, intimidazioni o altri comportamenti minacciosi e distruttivi: dallo studio di M. Dohering, M. Palmer ed A. Satorius “Workplace Violence in a large urban Emergency Departement” del 2024 è stato rilevato che un professionista sanitario è vittima di violenza una volta ogni 3,7 turni.
Stiamo assistendo ad una profonda crisi sanitaria universale, ne è un esempio eclatante il confronto tra gli Stati Uniti e la Polonia, che nonostante la differenza sostanziale dei loro sistemi sanitari si trovano ad affrontare la medesima situazione: i pronto soccorso sovraffollati, i tempi di attesa eccessivamente lunghi ed il crescente impatto sulla vita dei pazienti sono infatti sfide familiari ad entrambi i Paesi. (Goniewicz et al. 2024) In Francia tra le cause della saturazione delle strutture di emergenza viene identificata una indisponibilità di posti letto di assistenza primaria, vale a dire una probabile insufficienza nell’erogazione delle cure: tra il 2000 e il 2018, il numero di posti letto per il ricovero ordinario in Medicina, Chirurgia ed Ostetricia negli ospedali pubblici e privati è passato da 247.000 a 204.000, e rapportando questa diminuzione alla crescita della popolazione (aumentata di sei milioni di abitanti), la capacità ospedaliera è scesa da 4,08 a 3,05 posti letto per 1.000 abitanti (-25%). (Behr et al. 2020) Un’altra causa va indagata anche nel prolungarsi della permanenza degli utenti in pronto soccorso a causa di aspetti clinici e logistici che influenzano fortemente la decisione chiave relativa alla dimissione o al ricovero in reparto ospedaliero (Haraldsson et al. 2024), ma contemporaneamente in Irlanda è stato rilevato un problema concomitante: la pressione per rendere disponibili i posti letto in un ospedale sovraffollato può servire ad accorciare la durata della degenza ospedaliera, ma di contro, la carenza di strutture o risorse territoriali per consentire la dimissione in sicurezza, può tendere ad allungare la durata media della degenza ed il sovraffollamento dei pronto soccorso. (Harbison er al., 2024) I dirigenti sanitari australiani a tal proposito puntualizzano che sebbene molti dei fattori che contribuiscono all’affollamento dei pronto soccorso siano al di fuori del controllo immediato dell’ospedale, molti sono il risultato di inefficienze operative nella gestione del flusso di pazienti ospedalieri. (Mallows, 2022) La carenza di medici di famiglia insieme all’evoluzione demografica della popolazione e la tendenza verso la necessità di controlli sanitari facilmente disponibili potrebbe, per tutti i fattori sopra descritti, costituire una combinazione dannosa per la popolazione. (Lindner & Woitok, 2020).
Per contrastare il sovraffollamento dei pronto soccorso della Lombardia, l’Agenzia Regionale per l’Emergenza-Urgenza (AREU) ha avviato un progetto formalizzato con un documento interno (documento n.170) con cui è stato individuato il ruolo dell’infermiere rivalutatore di codici non urgenti, il quale scopo è quello di proporre percorsi di cura alternativi all’invio di un’ambulanza al richiedente soccorso e quindi, in diversi casi, al successivo e spesso conseguente invio dell’utente in pronto soccorso, e citandolo: “La rivalutazione sanitaria di tali eventi è effettuata da un infermiere, identificato per la specifica funzione […] con l’obiettivo di favorire il processo di arruolamento dei pazienti verso il percorso di cura più appropriato, valutando attentamente la necessità di attivazione di un mezzo di soccorso e il trasporto in Pronto Soccorso”.
CONTESTUALIZZAZIONE DEL PROGETTO DI AREU
Nel periodo compreso tra il 14 Maggio ed il 31 Dicembre 2024 l’Agenzia Regionale Emergenza Urgenza (AREU) ha condotto un progetto sperimentale per far fronte all’elevato numero di telefonate al 112 per problematiche non urgenti, proponendo all’utenza in attesa un servizio alternativo all’invio dell’ambulanza. Nello specifico, sono state prese in esame le chiamate di soccorso trasferite dalla Centrale del Numero Unico delle Emergenza 112 alla Sala Operativa Regionale dell’Emergenza-Urgenza della Metropolitana (di seguito SOREU Metropolitana), che gestisce le chiamate di soccorso sanitario dell’area metropolitana della città di Milano. Tale sperimentazione si inserisce e supporta la recente introduzione della Centrale Medica Integrata (CMI), prevista all’art. 16 comma 2 lettera h) bis della Legge Regione Lombardia n. 33/2009 e s.m.i. tra le funzioni assegnate ad AREU, ha il compito di “rivalutare le chiamate pervenute alle sale operative regionali di emergenza urgenza (SOREU) identificate come non emergenti-urgenti, rispondendo all’iniziale bisogno di cura e riorientando successivamente, attraverso il numero unico armonico a valenza sociale per le cure mediche non urgenti (116117), il cittadino sui servizi territoriali, ivi compresa la medicina di continuità assistenziale“. All’interno delle SOREU le chiamate di soccorso vengono in prima istanza processate da Operatori Tecnici che, attraverso uno schema predefinito di domande (filtro) poste agli interlocutori determinano una prima classificazione dell’evento: sulla base delle informazioni ricevute ed inserite in specifiche schede informatiche, il sistema propone un’identificazione di “codice evento” su una scala, assegnando un codice “bianco”, “verde”, “giallo” o “rosso”. Gli operatori sono supervisionati da infermieri che possono in qualsiasi momento intervenire per un approfondimento o rivalutazione. Qualora in esito alla classificazione, venga attribuito un codice evento di priorità minore (“bianco” o “verde”), è prevista la possibilità di trasferimento alla Centrale Medica Integrata di alcune richieste. La procedura dedicata prevede l’adozione di specifiche flowchart con criteri di inclusione ed esclusione sulla base di condizioni eleggibili come:
- Algia atraumatica di un arto.
- Vomito/diarrea.
- Febbre.
- Cefalea.
- Trauma minore.
- Vertigini.
- Ipertensione arteriosa.
- Alterazione della glicemia.
- Dolore al rachide.
OBIETTIVO
L’infermiere rivalutatore per la gestione dei codici non urgenti
Gli eventi classificati con codici bianchi e verdi, ma che non risultano eleggibili per l’invio diretto in Centrale Medica Integrata secondo i criteri definiti, vengono presi in carico da un infermiere con funzione di rivalutazione ed approfondimento clinico, come descritto nel documento interno n. 170 sopracitato: “la rivalutazione è effettuata da un infermiere, adeguatamente sensibilizzato in relazione alle caratteristiche ed agli obiettivi della stessa e specificamente formato”. La sperimentazione condotta ha previsto che l’infermiere rivalutatore fosse presente in una fascia oraria compresa tra le ore 7:00 e le ore 15:00, 7 giorni su 7. La gestione dell’utente da parte del rivalutatore ha una duplice finalità: aumentare e mantenere nel tempo il livello di sicurezza dei pazienti nelle fasi di attesa, e valutare con essi la possibilità di eventuali percorsi di cura alternativi al trasporto in pronto soccorso. Il professionista individuato, al fine di potersi occupare di tale attività, è un infermiere che abbia esperienza operativa di pronto soccorso, e deve necessariamente integrare le proprie competenze mediante: un percorso formativo specifico all’interno di AREU, uno stage osservativo presso la Centrale Medica Integrata, un periodo di affiancamento al Responsabile Operativo di SOREU o ad un altro infermiere esperto che ha già completato il percorso formativo.
Le principali modalità di rivalutazione individuate ad oggi sono tre: Lettura della scheda-filtro di 1° livello compilata da operatore tecnico receiver, colloquio diretto su linea registrata tra operatore tecnico receiver e rivalutatore per approfondimento delle informazioni, call back all’utente richiedente soccorso in attesa di rivalutazione clinica.
Gli esiti dell’approfondimento clinico condotto dall’infermiere rivalutatore possono tradursi in diverse modalità di gestione: trasferimento della gestione alla Centrale Medica Integrata, valutazione della possibilità di recarsi in pronto soccorso tramite l’utilizzo di mezzi propri o altri mezzi a disposizione (in caso di minori attraverso accompagnamento da parte dei genitori), condivisione con l’utente della possibilità di optare per altri percorsi di cura territoriali, quali visita da parte del Medico di Medicina Generale o Pediatra Generale, consulenza presso medico di Continuità Assistenziale, valutazione della reale necessità di invio di mezzo di soccorso al fine di ridurre le missioni che esitano in “non trasporto” del paziente, ovvero le missioni in cui il paziente rifiuta il trasporto in pronto soccorso solo dopo che l’ambulanza si è recata sul luogo dell’evento, ed ottimizzando così l’utilizzo dei mezzi, modifica del codice evento assegnato.
La Centrale Medica Integrata
La Centrale Medica Integrata (CMI) è un’articolazione della SOREU, attiva 7 giorni su 7, dalle ore 8:00 alle ore 18:00. È composta di medici esperti di pronto soccorso e personale tecnico, ed ha lo scopo di diminuire, laddove sia possibile, il numero di mezzi in uso sul territorio, e di conseguenza decomprimere il sovraffollamento dei pronto soccorso, prendendo in carico e gestendo richieste di soccorso classificate come non urgenti. La funzione della Centrale Medica Integrata è stata perfezionata nel corso degli anni attraverso la creazione di clinical pathways specifici. L’obiettivo della Centrale Medica Integrata è consentire la valutazione a distanza da parte di un medico esperto di pronto soccorso, il quale, dopo un’attenta analisi della scheda filtro, può ricontattare l’utente in attesa per eseguire una consulenza a distanza. A tal fine, il medico può avvalersi di una webcam per effettuare una vera e propria tele-visita, rispondendo così ad uno degli obiettivi principali del Decreto Ministeriale 77/2022: “rafforzare le cure domiciliari affinché la casa diventi il luogo privilegiato per l’erogazione dell’assistenza sanitaria personalizzata ed efficace”. L’accesso alla consulenza è riservato agli utenti che presentano determinate caratteristiche o specifici sintomi.
La Centrale Medica Integrata può inoltre avvalersi del supporto del Team di Risposta Rapida Domiciliare (TRRD), attivo 7 giorni su 7 dalle ore 8:30 alle ore 18:30, e costituito da una guardia medica che ha in dotazione tecnologie point of care (elettrocardiografo, saturimetro, misuratore di pressione non invasiva, ecografo portatile, emogas-analizzatore, possibilità di determinazione della creatinina) nonché una selezione di farmaci non di emergenza. Inoltre, laddove sussistano i criteri di attivazione dell’Infermiere di Famiglia e Comunità (IFeC), il medico di Centrale Medica Integrata può decidere di affidare il paziente alla COT di riferimento per una continuità assistenziale.
RISULTATI
Nel periodo compreso tra il 14/05/2024 ed il 31/12/2024 il totale delle richieste gestite dall’infermiere rivalutatore è stato di n. 13.715. Il 42% (n. 5.744) del totale è stato rivalutato tramite richiamata dell’utente, mentre il restante 58% è stato rivalutato tramite sola lettura della scheda filtro. (Tabella 1).
Tabella 1 – Richieste gestite da infermiere rivalutatore nel periodo in esame.
| RICHIESTE DI SOCCORSO GESTITE DALL’INFERMIERE RIVALUTATORE DAL 14/05 AL 31/12/2024 | N° |
| Effettuate tramite call back all’utente a seguito di valutazione della scheda filtro | 5.774 |
| Effettuate tramite sola valutazione della scheda filtro | 7.941 |
| Totale | 13.715 |
Nella Tabella 2 vengono invece riportati in modo dettagliato i dati raccolti dal personale infermieristico della SOREU Metropolitana nello stesso periodo di riferimento, che descrivono concretamente l’attività svolta dai diversi ruoli professionali coinvolti nell’intero processo: la Centrale Unica di Risposta del Numero d’emergenza Unico Europeo 112 (CUR NUE 112) ha trasmesso 248.220 chiamate alla SOREU Metropolitana, delle quali 208.951 (84,2%) sono state riconosciute come richieste di soccorso sanitario.
Tabella 2 – Gestione delle richieste totali nel periodo compreso tra il 14/05/2024 ed il 31/12/2024.
| RICHIESTE DI SOCCORSO NEL PERIODO 14/05/2024 – 31/12/2024 | N° |
| Totale richieste trasferite dalla CUR NUE 112 alla SOREU Metropolitana | 248.220 |
| Richieste attinenti al soccorso primario | 208.951 |
| Richieste non attinenti al soccorso primario (informative, trasporti secondari, altro) | 39.269 |
In seguito alla classificazione iniziale, a 62.136 richieste di soccorso, corrispondenti al 29,7% del totale delle richieste a carattere sanitario, sono stati attribuiti codici di priorità “bianco” o “verde” (Figura 1), e 2.078 (3,3%) di queste ultime sono risultate eleggibili per una valutazione in Centrale Medica Integrata in prima istanza. (Tabella 3).
Tabella 3 – Richieste gestite dalla CMI inviate da Operatore Tecnico ed Infermiere Rivalutatore.
| RICHIESTE GESTITE IN CMI | N° |
| Richieste trasferite alla CMI da “Operatore Tecnico” (prima istanza) | 2.078 |
| Richieste trasferite alla CMI da “infermiere rivalutatore” | 815 |
| Richieste totali valutate da CMI | 2.893 |
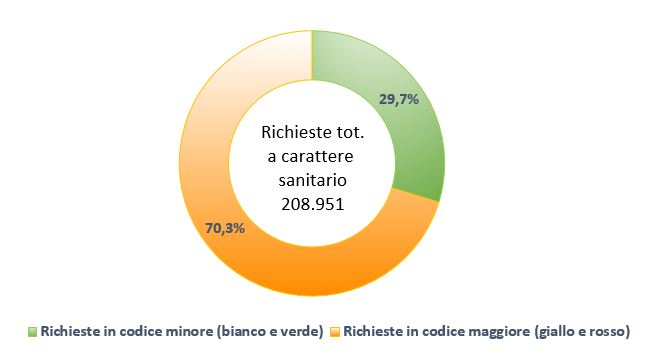
Figura 1 – Percentuale chiamate suddivise per codice prioritario minore e maggiore al filtro di primo livello.
È inoltre rilevante sottolineare che, a seguito del riscontro del personale dei mezzi di soccorso giunti sul luogo dell’evento, la percentuale dei codici minori è incrementata fino al 69,2%, pari a 144.594 eventi in codice “bianco” o “verde”. L’attività dell’infermiere rivalutatore ha contestualmente permesso di gestire richieste di soccorso evitando l’impiego di mezzi per un totale di n. 736 eventi, mentre ne ha trasferite n. 815 alla Centrale Medica Integrata. La Centrale Medica Integrata durante il periodo del progetto ha gestito un totale di n. 2.893 richieste, di cui n. 544 esitate con invio di mezzo di soccorso. Di conseguenza il numero di richieste gestite senza impiego di mezzo di soccorso è stato pari a n. 2.349. Complessivamente l’attività dell’infermiere rivalutatore e della Centrale Medica Integrata nel periodo di osservazione ha consentito di riservare le risorse del territorio alla reale attività di emergenza urgenza, evitando l’impiego inappropriato in n. 3.085 missioni di soccorso, corrispondente ad una media di 13 missioni/die. (Tabella 4).
Tabella 4 – Richieste chiuse senza invio di mezzo di soccorso nel periodo 14/05/2024 – 31/12/2024.
| RICHIESTE CHIUSE SENZA INVIO DEL MEZZO | N° |
| Richieste gestite da infermiere rivalutatore senza invio in CMI e senza invio di mezzo di soccorso | 736 |
| Richieste di soccorso gestite da CMI senza invio di mezzo di soccorso | 2.349 |
| Totale mezzi di soccorso non inviati | 3.085 |
Limiti individuati ed interpretazione dei risultati
I risultati vanno interpretati tenendo conto dei limiti individuati, ovvero la soggettività operatore-dipendente, l’orario di attività del rivalutatore dei codici minori (7-15), l’orario di attività della Centrale Medica Integrata (8-18):
-
- Soggettività operatore-dipendenti: la valutazione condotta tramite intervista telefonica, in assenza quindi di un riscontro clinico diretto, presenta limiti intrinseci connessi alla capacità dell’utente di descrivere in modo adeguato il problema. L’attività dell’infermiere rivalutatore richiede, oltre a competenze cliniche avanzate, anche capacità comunicative, empatiche e di leadership, abilità che si sviluppano progressivamente.
- Orario di attività dell’infermiere rivalutatore di codici non urgenti: attualmente l’attività di rivalutazione è limitata ad un orario che compreso tra le ore 7:00 e le ore 15:00, fascia oraria in cui è stato osservato un picco di attività della SOREU con un maggior riscontro di codici minori dovuto all’apertura delle scuole e delle aziende.
- Orario di attività della Centrale Medica Integrata: come detto in precedenza la Centrale Medica Integrata è attiva dalle ore 8:00 alle ore 18:00, al di fuori di questa fascia oraria non è possibile eseguire tele-consulenze, rendendo quindi inevitabile l’invio di mezzi di soccorso. Durante il suo orario di attività, nel periodo di riferimento, la Centrale Medica Integrata ha operato al massimo delle sue capacità, registrando quotidianamente il pieno utilizzo delle sue risorse e risultando ogni giorno satura.
- Limiti imposti dalla norma: attualmente, in Italia, non esiste una normativa che tuteli l’infermiere nel rifiutarsi di inviare un’ambulanza anche nei casi in cui la richiesta sia motivata da esigenze non urgenti o improprie, come l’utilizzo del servizio di emergenza a scopo di trasporto non strettamente necessario.
CONCLUSIONI
Considerati i limiti al progetto appena descritti, il numero di eventi conclusi valutando insieme all’utente alternative valide all’invio di mezzo di soccorso, evidenzia l’impatto concreto e continuativo dell’attività dell’infermiere rivalutatore nell’ottimizzazione delle risorse territoriali impiegate. Un indicatore significativo del sovraccarico operativo della SOREU è rappresentato dalle 39.269 chiamate registrate nel periodo di sperimentazione, relative a problematiche non riconducibili a situazioni di urgenza sanitaria. Questo sottolinea l’esigenza di attivare interventi strutturati di educazione sanitaria e di sensibilizzazione della popolazione sull’appropriato utilizzo dei numeri di emergenza. Importante quindi, sarebbe promuovere la conoscenza da parte del cittadino del Nuovo Numero Unico 116117, dedicato alla richiesta di prestazioni o consigli sanitari non urgenti. Per favorire il raggiungimento di migliori risultati inoltre, sarebbe auspicabile l’integrazione di percorsi territoriali attraverso, per esempio, il potenziamento delle Case di Comunità previste dal PNRR nella Missione 6 – Salute (strutture socio-sanitarie ad accesso gratuito dedicate alla gestione di urgenze differibili, consulenze ed attività di promozione della salute) incrementandone il personale medico ed infermieristico, favorendo l’integrazione dei medici di medicina generale ed uniformandone i servizi, al fine di garantire un’assistenza territoriale efficace, realizzando contestualmente iniziative di formazione ed informazione rivolte ai cittadini affinché vengano guidati nella scelta consapevole di un idoneo percorso di salute basato sulle loro necessità. Il nuovo progetto di AREU dimostra che la professione infermieristica senza perdere la sua essenza, è in continua evoluzione per affrontare e rispondere alle mutevoli sfide sanitarie della popolazione (Canga-Armayor, 2024).
Conflitto di interessi
Si dichiara l’assenza di conflitto di interessi. Tutti gli autori dichiarano di aver contribuito alla realizzazione del manoscritto e ne approvano la pubblicazione.
Finanziamenti
Gli autori dichiarano di non avere avuto alcuna forma di finanziamento.







