INTRODUZIONE
L’umorismo rappresenta una delle forme più comuni di comportamento sociale umano, ma paradossalmente resta uno dei fenomeni meno indagati nelle interazioni quotidiane (Adamle, 2001). La sua presenza nella relazione infermiere-paziente è spesso sottovalutata e scarsamente applicata nella pratica clinica (Åstedt‐Kurki & Liukkonen, 1994; Rodríguez, 2024). Storicamente, gli infermieri sono stati formati a mantenere un atteggiamento professionale e serio, escludendo l’umorismo dalle pratiche assistenziali (Watson & Emerson, 1988). Questa impostazione ha contribuito alla limitata produzione scientifica sul tema (Beck, 1997), aggravata dalla carenza di strumenti affidabili per misurarne l’efficacia nella cura (Beck, 1997).
L’umorismo costituisce un elemento fondamentale della comunicazione umana, anche in ambito sanitario, ma è spesso relegato a un ruolo secondario (McCreaddie, 2010; Rodríguez et al., 2024). Una delle principali difficoltà risiede nella definizione del concetto: l’umorismo è soggettivo, complesso e culturalmente variabile, il che ne rende difficile una teorizzazione univoca e ne ostacola lo studio sistematico (Bellert, 1989; Linge-Dahl et al., 2018; Mooney, 2000; Moore, 2008). Questo contribuisce alla convinzione, talvolta implicita, che la gioia non sia una tematica “seria” meritevole di approfondimento nella letteratura accademica (Pattillo & Itano, 2001). Nonostante i tentativi di chiarire e definire il concetto, permangono discrepanze teoriche e interpretative (Chiang-Hanisko et al., 2009; Linge-Dahl et al., 2018).
Tra le definizioni più accettate in ambito clinico vi è quella che descrive l’umorismo come “qualsiasi intervento che promuova salute e benessere stimolando una scoperta, un’espressione o un apprezzamento giocoso dell’assurdità o dell’incongruenza delle situazioni della vita” (Meyer, 2019; Sousa et al., 2019). Operativamente, esso è inteso come un’azione che aiuta il paziente a percepire e condividere ciò che è divertente, favorendo la relazione terapeutica, l’apprendimento e la regolazione emotiva (Butcher et al., 2018; Sherman, 1998). In aggiunta, l’umorismo è stato definito come una risposta emotiva e cognitiva che produce divertimento e risate, fondata sul riconoscimento dell’incongruenza (Dean, 1997; Fang et al., 2024; Schultes, 1997). Si tratta di una risposta soggettiva, variabile tra individui e nel corso del tempo (Dean, 1997; Hunt, 1993; Isola & Åstedt‐Kurki, 1997) e da considerarsi come una competenza relazionale passibile di continui affinamenti (Hunt, 1993).
Nel contesto infermieristico, l’umorismo è riconosciuto come intervento terapeutico sia nella Classificazione degli Interventi Infermieristici (Nursing Interventions Classification – NIC) sia nella Classificazione Internazionale per la Pratica Infermieristica (International Classification for Nursing Practice – ICNP), con un ruolo chiave nella promozione della salute e nella gestione dello stress (Butcher et al., 2018; Garcia, 2016; Sousa et al., 2019). A livello diagnostico, l’Associazione Internazionale Nordamericana per le Diagnosi infermieristiche (North American Nursing Diagnosis Association International – NANDA-I) include il senso dell’umorismo in tre diagnosi, nelle quali è considerato fattore di promozione della salute, della prevenzione di malattia e di modifica dei comportamenti (Ackley et al., 2021). Tuttavia, l’ambiguità semantica del termine e la sua associazione a concetti come “scherzo”, “risata” o “arguzia” ne compromettono l’utilizzo consapevole a fini terapeutici generando interpretazioni inadeguate (Tanay et al., 2013).
Per affrontare queste ambiguità, è stato proposto di considerare l’umorismo come una qualità relazionale che favorisce la vicinanza e la comunicazione tra infermiere e paziente, assumendo anche una funzione di coping nei momenti difficili (McCreaddie & Wiggins, 2008; Tanay et al., 2013). Molta della ricerca disponibile si concentra quasi esclusivamente sugli effetti positivi dell’umorismo sulla componente fisiologica della salute, tralasciando aspetti più complessi legati alle dinamiche psicologiche, sociali e relazionali che lo accompagnano (McCreaddie & Payne, 2014). Per questo motivo si è ritenuto importante indagare il fenomeno dell’umorismo nella pratica infermieristica soffermandoci specificamente sul suo ruolo nella relazione infermiere-paziente.
OBIETTIVO
L’obiettivo dello studio è stato quello di indagare il fenomeno dell’umorismo nella pratica infermieristica con particolare attenzione al suo ruolo nella relazione infermiere-paziente.
MATERIALI E METODI
Per rispondere all’obiettivo è stata condotta una scoping review conforme al framework di Arksey e O’Malley (Arksey & O’Malley, 2005), successivamente aggiornato da altri autori (Levac et al., 2010; Peters et al., 2015; Pham et al., 2014). Il processo di svolgimento dello studio è aderente alle indicazioni della checklist PRISMA Scoping Review (PRISMA-ScR) (Tricco et al., 2018). Lo studio è stato registrato sulla piattaforma Open Science Framework (https://doi.org/10.17605/OSF.IO/TCV27). L’obiettivo della revisione è stato definito e sviluppato congiuntamente da tutti gli autori.
Fonti informative e strategie di ricerca
Per individuare gli studi rilevanti, sono stati interrogati i principali database biomedici, come Cochrane Library, PubMed, EMBASE, CINAHL, PsycINFO, Scopus, Web of Science. Sono state consultate anche fonti online, come Google Scholar e Google (in quest’ultimo caso sono state considerate solo le prime 40 citazioni in ordine di rilevanza). È stata condotta anche un’analisi delle bibliografie degli studi inclusi per rintracciare ulteriori riferimenti pertinenti. Per il recupero dei record gli autori hanno concordato sull’implementazione di strategie di ricerca con termini del dizionario controllato e/o parole a testo libero in funzione delle caratteristiche proprie del database o della risorsa web (Tabella 1). Il framework PCC (Popolazione–Concetto–Contesto) (Peters et al., 2015) adottato è stato il seguente: P = pazienti adulti e infermieri in relazione tra di loro; C = umorismo; C = qualunque contesto di cura.
Criteri di eleggibilità
Sono stati inclusi sia studi primari che secondari, pubblicati o non pubblicati, sottoposti o meno a revisione paritaria, a prescindere dall’anno di pubblicazione, che: (a) affrontassero direttamente il tema dell’umorismo nella relazione paziente-infermiere; (b) fossero disponibili in versione integrale e (c) redatti in italiano, inglese, francese, tedesco, spagnolo, portoghese. Sono stati esclusi i documenti disponibili solo come abstract e quelli nei quali l’umorismo rappresentasse un tema secondario.
Tabella 1 – Strategia di ricerca.
| Fonte | Stringa di ricerca |
| Cochrane Library | (MeSH descriptor: [Wit and Humor as Topic] explode all trees AND MeSH descriptor: [Nurse-Patient Relations] explode all trees) OR ((Humor OR Humour OR Wit) AND (“Nurse-Patient Relation” OR “Nurse-Patient Relations” OR “Nurse Patient Relation” OR “Nurse Patient Relations” OR “Nurse-Patient Relationship” OR “Nurse-Patient Relationships” OR “Nurse Patient Relationship” OR “Nurse Patient Relationships”)) |
| PubMed | (“Wit and Humor as Topic”[Mesh] AND “Nurse-Patient Relations”[Mesh]) OR ((Humor OR Humour OR Wit) AND (“Nurse-Patient Relation” OR “Nurse-Patient Relations” OR “Nurse Patient Relation” OR “Nurse Patient Relations” OR “Nurse-Patient Relationship” OR “Nurse-Patient Relationships” OR “Nurse Patient Relationship” OR “Nurse Patient Relationships”)) |
| EMBASE | (‘humor’/exp AND ‘nurse patient relationship’/exp) OR ((humor OR humour OR wit) AND (‘nurse-patient relation’ OR ‘nurse-patient relations’ OR ‘nurse patient relation’ OR ‘nurse patient relations’ OR ‘nurse-patient relationship’ OR ‘nurse-patient relationships’ OR ‘nurse patient relationship’ OR ‘nurse patient relationships’)) |
| CINAHL | (MH “Wit and Humor” AND MH “Nurse-Patient Relations”) OR ((Humor OR Humour OR Wit) AND (“Nurse-Patient Relation” OR “Nurse-Patient Relations” OR “Nurse Patient Relation” OR “Nurse Patient Relations” OR “Nurse-Patient Relationship” OR “Nurse-Patient Relationships” OR “Nurse Patient Relationship” OR “Nurse Patient Relationships”)) |
| PsycINFO | exp humor/ AND exp therapeutic processes/ |
| Web of Science | (Humor OR Humour OR Wit (All Fields)) AND (“Nurse-Patient Relation” OR “Nurse-Patient Relations” OR “Nurse Patient Relation” OR “Nurse Patient Relations” OR “Nurse-Patient Relationship” OR “Nurse-Patient Relationships” OR “Nurse Patient Relationship” OR “Nurse Patient Relationships” (All Fields)) |
| Scopus | (TITLE-ABS-KEY (humor OR humour OR wit) AND TITLE-ABS-KEY (“Nurse-Patient Relation” OR “Nurse-Patient Relations” OR “Nurse Patient Relation” OR “Nurse Patient Relations” OR “Nurse-Patient Relationship” OR “Nurse-Patient Relationships” OR “Nurse Patient Relationship” OR “Nurse Patient Relationships”)) |
| Google Scholar | allintitle: nurse* patient review wit OR humor OR humour |
| allintitle: nurse* patient review wit OR humor OR humour |
Selezione degli studi
La selezione degli articoli si è articolata in due fasi: (a) valutazione di titoli e abstract; (b) analisi del testo completo. Tre autori (LGR, CR, VA) hanno predisposto un modulo di screening per titoli e abstract poi riesaminato e modificato dagli altri tre autori (SM, SCR, MD). I criteri di inclusione sono stati testati su un campione pilota di dieci abstract per verificarne l’efficacia nel rilevare studi pertinenti. I criteri corretti sono stati poi applicati in maniera indipendente da due autori (CR, SM) su un campione casuale per verificare la coerenza nella selezione. Le divergenze emerse sono state discusse con gli altri autori e i criteri affinati fino ad un consenso condiviso.
Due autori (LGR e MD) hanno esaminato i titoli e gli abstract rimanenti per selezionare gli studi eleggibili e recuperare i testi completi. Successivamente, tutti gli autori hanno rivalutato in autonomia i testi selezionati. Le bibliografie degli studi inclusi sono state analizzate per rintracciare ulteriori fonti d’informazione. Il processo si è protratto fino al raggiungimento della saturazione (assenza di nuovi studi rilevanti). In caso di disaccordi sull’inclusione di uno studio, si è proceduto a una rivalutazione condivisa fino a un accordo comune (Jolley et al., 2017). Il processo di selezione è stato illustrato con un diagramma di flusso conforme alle indicazioni PRISMA (Page et al., 2021). Non è stata condotta una valutazione critica della qualità degli studi in quanto non essenziale nelle scoping review (Arksey et al., 2005).
Raccolta delle informazioni
Due autori (CR, SM), prima di effettuare in modo indipendente l’estrazione delle informazioni chiave da ogni studio incluso, hanno predisposto un modulo su Microsoft Excel 2016 che in seguito è stato rivisto da altri due autori (VA, SCR) per le eventuali modifiche. In caso di opinioni divergenti, l’accordo è stato raggiunto con la discussione e il confronto.
Sintesi dei risultati
Per favorire chiarezza e fruibilità, le informazioni rilevanti per l’argomento in oggetto sono state organizzate per tematiche, presentate in ordine logico e sintetizzate in un quadro concettuale.
RISULTATI
L’interrogazione dei database biomedici e delle risorse web è stata eseguita il 28 marzo 2025. Il diagramma di flusso PRISMA in Figura 1 illustra il processo di screening dei record.
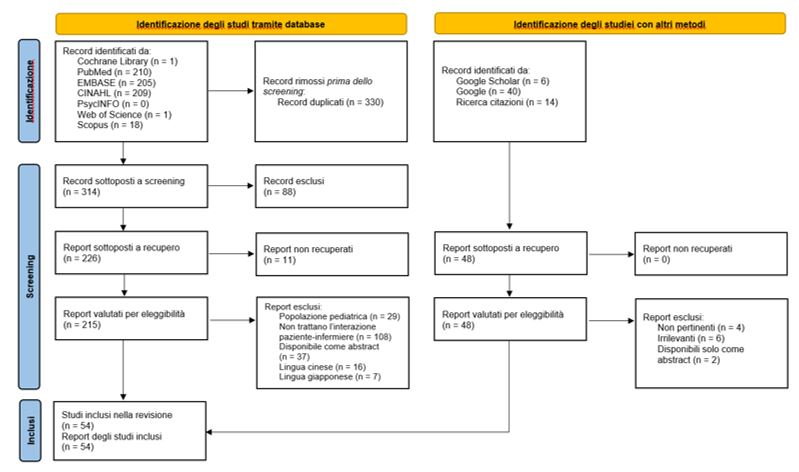
Figura 1 – Diagramma Prisma.
Sono stati identificati 704 record in totale, 644 da database biomedici e 60 da altre fonti. Dopo la rimozione dei duplicati, dei documenti non pertinenti/irrilevanti e di quelli non conformi in tutto o in parte ai criteri di inclusione e/o al framework PCC dello studio, 54 report corrispondenti ad altrettanti studi sono stati inclusi. Questi coprono un arco temporale di 35 anni, dal 1989 al 2024. 23 studi provengono dal Nord America (21 dagli Stati Uniti, due dal Canada), 25 dal continente europeo (12 dal Regno Unito, cinque dalla Spagna, tre dalla Finlandia, due dal Portogallo e uno a testa dalla Germania, dalla Danimarca e da Israele), tre dall’Oceania (due dall’Australia, uno dalla Nuova Zelanda), due dall’Asia (uno a testa dalla Cina e dall’Iran) e infine uno dall’Africa (Tunisia). In termini di disegno di studio, 37 studi sono revisioni (28 revisioni narrative, sei revisioni sistematiche, due scoping review e una revisione integrativa), nove sono studi qualitativi, tre sono studi trasversali; inoltre è presente una linea guida, un focus group, una grounded theory, uno studio etnografico e una dissertazione di dottorato.
L’umorismo in ambito infermieristico: un fenomeno complesso, individuale e contestuale
L’umorismo rappresenta un fenomeno multidimensionale e personale ed è una risorsa significativa nelle dinamiche relazionali tra infermiere e paziente.
La sua natura è soggettiva, varia da individuo a individuo e risente di influenze cognitive, emotive, comportamentali, psicologiche, sociali e culturali (Bellert, 1989; Chelly et al., 2022; Ghaffari et al., 2015). L’umorismo è spesso spontaneo, non pianificato e si manifesta in risposta a contesti specifici o incidenti quotidiani legati all’assistenza (Adamle, 2001; Åstedt‐Kurki & Liukkonen, 1994). Può sorgere senza stimoli esterni (Adamle & Ludwick, 2005) e si configura come un’abilità comunicativa capace di favorire l’adattamento, ridurre lo stress e rafforzare la relazione terapeutica (Bellert, 1989; Dean, 1997; Linge-Dahl et al., 2018).
L’efficacia dell’umorismo risiede nella sua personalizzazione e informalità (Bain, 1997), richiedendo sensibilità, intuizione e una conoscenza profonda del paziente (Dean, 1997; McCreaddie & Wiggins, 2009). Le reazioni all’umorismo, infatti, possono essere variabili e influenzate da fattori culturali, generazionali, religiosi e situazionali (Fang et al., 2024; Sousa, 2018; Tanay et al., 2013). È importante distinguere tra stili positivi di umorismo – affiliativo e auto-migliorante – e stili negativi – aggressivo e autolesionista (Fang et al., 2024; Navarro‐Carrillo et al., 2020). Mentre i primi possono facilitare la comunicazione e il benessere, i secondi rischiano di minare l’autostima del paziente o creare barriere relazionali (Gildberg et al., 2014; McCreaddie, 2010).
L’umorismo è anche una forma di apprendimento e adattamento sociale (Schultes, 1997; Ziv, 1984), un “ponte” tra il mondo interno dell’assistito e il contesto clinico. Tuttavia, non è un processo neutro: ciò che fa ridere una persona può risultare offensivo o sgradevole per un’altra (Pattillo & Itano, 2001; Sousa et al., 2019). L’umorismo dev’essere pertanto dosato con cura, soprattutto in contesti critici o nei pazienti con deterioramento cognitivo o patologie gravi (Sousa et al., 2019). Gli infermieri che utilizzano l’umorismo nel quotidiano lo descrivono come parte della routine assistenziale (Beck, 1997), mentre altri lo vedono come un rischio per la propria immagine professionale, a causa della percezione che possa compromettere la serietà della professione (Haydon, 2015; McCreaddie, 2010).
Il ruolo psicologico dell’umorismo nella relazione infermiere-paziente: uno strumento terapeutico di coping e comunicazione emotiva
L’umorismo rappresenta un alleato nella gestione dello stress e delle emozioni nei contesti assistenziali. Può contribuire a generare speranza, creare una prospettiva positiva e rafforzare l’autostima del paziente (Adamle & Ludwick, 2005). Viene inoltre considerato un metamessaggio, in grado di svelare il sé interiore e rivelare paure o sentimenti intimi (Adamle & Ludwick, 2005). I pazienti utilizzano l’umorismo per alleviare stress, incertezza, imbarazzo e sentimenti di disumanizzazione, fornendo uno sfogo emotivo e rafforzando la sensazione di controllo sulla propria condizione (Adamle & Turkoski, 2006).
L’umorismo contribuisce anche a ristrutturare la percezione del problema, offrendo una nuova prospettiva (Adamle & Turkoski, 2006). Nel rapporto terapeutico, l’umorismo crea un’atmosfera rilassata e favorisce l’autoanalisi, fornendo uno sfogo per emozioni represse e contribuendo alla cura di sé (Åstedt‐Kurki, 1992; Åstedt‐Kurki, 1994). È considerato un indicatore di benessere mentale, in grado di proteggere l’individuo da eventi negativi e stimolare risorse alternative in situazioni complesse (Åstedt‐Kurki & Isola, 2001). Inoltre, rappresenta una modalità di comunicazione indiretta per trasmettere messaggi emotivamente delicati e permette l’autocritica in modo non minaccioso (Bain, 1997).
Come meccanismo di difesa, può offrire momentanee tregue emotive, aiutando ad affrontare la malattia, l’alterazione dell’immagine corporea o situazioni stressanti (Bellert, 1989; Cohen, 1990; Patenaude & Hamelin-Brabant, 2006). L’umorismo è un’ottima strategia di coping: riduce la tensione, migliora l’adattamento allo stress e rafforza la resilienza (Chelly et al., 2022; Chinery, 2007; Christie, 2005). La risata, in particolare, permette una distanza emotiva che facilita l’elaborazione della sofferenza (Cohen, 1990; McGhee & Ventura, 1998; Sherman, 1998). L’umorismo non solo favorisce la regolazione emotiva, ma sostiene anche la comunicazione e il rapporto infermiere-paziente. Aiuta a veicolare messaggi difficili da esprimere direttamente, ad esempio su temi come la morte o il dolore, offrendo una modalità accettabile per l’espressione della critica, dell’ostilità o della frustrazione (Patenaude & Hamelin-Brabant, 2006; Penson et al., 2005; Schultes, 1997).
L’uso dell’umorismo si rivela efficace nel mantenimento della dignità del paziente e nella promozione del benessere complessivo, contribuendo a creare un senso di appartenenza, empowerment e accettazione della condizione (Haydon & van der Reit, 2014; Haydon et al., 2015; Hunt, 1993; Schwartz & Saunders, 2010). Infine, viene riconosciuto come un tratto della personalità e uno strumento di sopravvivenza nelle situazioni di vulnerabilità, offrendo un supporto emotivo sia al paziente che al personale sanitario (Cuervo Pinna et al., 2018; Tanay et al., 2013).
Il ruolo sociale dell’umorismo nell’interazione infermiere-paziente
L’umorismo assume una funzione sociale centrale, agendo come “lubrificante” delle interazioni umane e favorendo l’adattamento ai dilemmi normativi e culturali della convivenza sociale (Adamle, 2001; Adamle & Ludwick, 2005).
Esso rappresenta un tema ricorrente nelle interazioni tra individui, promuovendo apertura comunicativa e riducendo le barriere (Adamle & Turkoski, 2006). Utilizzato correttamente, l’umorismo contribuisce a creare un ambiente terapeutico accogliente, rafforzando la relazione tra infermiere e paziente e migliorando la qualità della vita (Adamle & Turkoski, 2006). Esso influisce positivamente sul clima lavorativo e sull’interazione tra colleghi; inoltre, è considerato una modalità comunicativa efficace, in grado di generare ambienti di guarigione e di favorire l’instaurarsi di un legame empatico (Åstedt-Kurki & Isola, 2001; Åstedt-Kurki & Liukkonen, 1994; Audette, 1994; Beck, 1997). L’umorismo facilita l’ingresso in nuove situazioni relazionali, abbattendo la paura e l’imbarazzo (Bellert, 1989; Dean, 1997; Cuervo Pinna et al., 2018). È una risorsa utile nei momenti di ansia, incertezza o dolore, poiché permette di ridimensionare la serietà dell’ambiente clinico (Chelly et al., 2022; Chiang-Hanisko et al., 2009).
La condivisione dell’umorismo promuove il senso di appartenenza e accorcia le distanze tra individui, aiutando la formazione di legami autentici e coesione all’interno dei gruppi (Cohen, 1990; Ziv, 2010). Rende inoltre l’atmosfera più rilassata e contribuisce a risolvere più facilmente i conflitti, aumentando la soddisfazione relazionale (Ziv, 2010). L’umorismo soddisfa il bisogno umano di sentirsi riconosciuti e valorizzati (Davidhizar & Schearer, 1992), creando un clima sociale più disteso e accessibile (Patenaude & Hamelin-Brabant, 2006). Di più, il suo utilizzo aiuta a ridurre la distanza percepita tra pazienti e personale sanitario, migliorando l’interazione e l’accettazione reciproca (Gildberg et al., 2014; Haydon et al., 2015). Infine, il tipo di umorismo ritenuto accettabile può essere influenzato da norme di gruppo e da contesti culturali specifici, pertanto la sua efficacia dipende dalla sensibilità del professionista nel riconoscere tali variabili (Penson et al., 2005; Isola & Åstedt-Kurki, 1997; Matz & Brown, 1998).
Il ruolo dell’umorismo nella relazione infermiere-paziente: una risorsa relazionale e terapeutica
I pazienti tendono ad avviare più spesso l’umorismo rispetto agli infermieri, utilizzandolo per stabilire un contatto sociale, alleggerire la tensione o introdurre temi delicati (Adamle & Ludwick, 2005; Adamle & Turkoski, 2006; McCreaddie & Wiggins 2009). Questo suggerisce l’importanza per gli infermieri di riconoscere e rispondere a segnali umoristici (Cuervo Pinna et al., 2018; Dean, 1997).
L’umorismo può contribuire a costruire la relazione terapeutica umanizzando l’incontro clinico (Chelly et al., 2022), sostenendo la dignità del paziente (Patenaude & Hamelin-Brabant, 2006), riducendo l’ansia (Ghaffari et al., 2015) e migliorando la comunicazione anche in contesti critici (Sherman, 1998; Tanay et al., 2013). Può servire da “livellatore” dei ruoli gerarchici, avvicinando infermiere e paziente su un piano più umano (Haydon et al., 2015; Tanay et al., 2013). L’efficacia dell’umorismo dipende dalla fiducia instaurata nella relazione, dalla valutazione del contesto, dalla sensibilità individuale e culturale (Cuervo Pinna et al., 2018; Penson et al., 2005).
È importante che l’umorismo sia privo di contenuti offensivi, sessisti o denigratori (Dean, 1997; Pattillo & Itano, 2001) e che non sia usato per evitare emozioni o problemi importanti (Cohen, 1990). Gli infermieri devono possedere empatia, autoconsapevolezza e disponibilità a “correre rischi relazionali” per avviare o accogliere l’umorismo terapeutico (McCreaddie & Payne, 2014). Gli infermieri più esperti sembrano avere atteggiamenti più positivi nei confronti dell’umorismo, probabilmente grazie a una maggiore autostima e sicurezza (McCreaddie & Wiggins, 2009). Tuttavia, molti infermieri si astengono per timore di sembrare poco professionali (Jones & Tanay, 2016; Sousa, 2018).
L’umorismo è influenzato da fattori culturali e sociali: le differenze tra culture occidentali e orientali, come tra contesti religiosi diversi, influiscono su come viene recepito (Chiang-Hanisko et al., 2009; Rodríguez et al., 2024). Anche l’ambiente organizzativo e le condizioni logistiche, come reparti affollati o mancanza di tempo, limitano l’uso efficace dell’umorismo (Ghaffari et al., 2015; Haydon & van der Reit, 2014). L’umorismo consente di affrontare temi difficili in modo accettabile (Davidhizar & Schearer, 1992), di creare contatto anche con pazienti anziani o cognitivamente compromessi (Tanay et al., 2013) e di rafforzare la cooperazione infermiere-paziente in situazioni stressanti (Mooney, 2000; Moore, 2008). La relazione si fa più profonda quando l’umorismo è condiviso e riconosciuto da entrambe le parti (Ziv, 2010).
L’umorismo come risorsa terapeutica e relazionale nell’assistenza infermieristica
L’umorismo è considerato una terapia complementare utile nel prendersi cura dei pazienti, soprattutto in situazioni difficili, e può essere impiegato per favorire una relazione più aperta e partecipativa (Adamle & Turkoski, 2006; Åstedt-Kurki & Isola, 2001; Beck, 1997).
Aiuta l’infermiere a gestire lo stress, a migliorare la coesione tra colleghi e a instaurare fiducia con il paziente (Beck, 1997; Gildberg et al., 2014). L’umorismo permette al paziente di esprimersi liberamente, affrontare la malattia con maggiore resilienza e contribuire attivamente alla relazione terapeutica (Chelly et al., 2022; Moore, 2008). Condividere un sorriso o una battuta consente di preservare la dignità e creare un contatto autentico (Cuervo Pinna et al., 2018; McCreaddie & Wiggins, 2009).
L’uso efficace dell’umorismo richiede sensibilità, intuito, empatia e giudizio clinico (Patenaude & Hamelin-Brabant, 2006). L’infermiere deve valutare il proprio atteggiamento verso l’umorismo e le caratteristiche del paziente come personalità, umore, cultura, età e condizioni cliniche (Bellert, 1989; Ghaffari et al., 2015). Per essere terapeutico, l’umorismo va personalizzato e adattato al contesto. È fondamentale saper cogliere il momento giusto, evitare battute inappropriate o potenzialmente offensive, e rispettare il vissuto del paziente (Dean, 1997; Hunt, 1993). Anche l’ambiente e la cultura organizzativa influenzano l’utilizzo dell’umorismo (Åstedt-Kurki & Liukkonen, 1994; Sumners, 1990).
L’umorismo aiuta a superare la disumanizzazione dell’assistenza, promuovendo una cura più empatica, personalizzata e centrata sulla persona (Schultes, 1997; Sousa et al., 2019). Molti infermieri, in particolare i più giovani o i meno esperti, manifestano esitazione nell’uso dell’umorismo per timore di apparire poco professionali (McCreaddie 6 Wiggins, 2008; Sumners, 1990). Tuttavia, l’umorismo può essere insegnato, appreso e affinato come una competenza relazionale fondamentale (Pierlot & Warelow, 1999; Sherman, 1998). In definitiva, l’umorismo contribuisce al benessere fisico, psicologico e sociale sia del paziente che dell’infermiere. Può indurre fiducia, responsabilità, adesione al trattamento e motivazione, migliorando l’atmosfera di cura e abbattendo le barriere comunicative (Golger, 2018; Sousa et al., 2019; Ziv, 2010).
Umorismo e differenze di genere nella relazione infermiere-paziente: strategie comunicative e dinamiche relazionali
L’umorismo in ambito assistenziale presenta significative differenze legate al genere, influenzando la relazione terapeutica tra infermiere e paziente.
I pazienti di sesso maschile appaiono più inclini all’uso dell’umorismo rispetto alle donne, lo considerano più importante e lo impiegano con maggiore frequenza come meccanismo di coping per esprimere preoccupazioni o celare l’imbarazzo (Åstedt-Kurki & Liukkonen, 1994; Haydon & van der Reit, 2014; Haydon et al., 2015). L’umorismo maschile assume spesso un tono scherzoso o anche provocatorio e può nascondere un bisogno di ristabilire una parità di potere in un contesto in cui l’uomo si sente vulnerabile, come quello della malattia e della dipendenza dall’infermiere (Haydon et al., 2015). Gli uomini tendono a raccontare aneddoti o a utilizzare battute per evitare conversazioni emotivamente intime o difficili (Haydon et al., 2015; Sousa et al. 2019), mostrando una maggiore propensione a usare l’umorismo per legare, impressionare o persino schermarsi da situazioni percepite come minacciose (Haydon et al., 2015). Talvolta questo tipo di umorismo maschile può assumere forme inadeguate o offensive, sfociando in commenti sessisti o volgari mascherati da ironia (Haydon et al., 2015).
Le donne tendono a utilizzare l’umorismo in modo più situazionale e relazionale, impiegandolo per rassicurare gli altri, affrontare la solitudine o il dolore, creare armonia nel gruppo sociale e rafforzare i legami familiari (Haydon et al., 2015; Sousa et al. 2019). Per molte pazienti, l’umorismo rappresenta una strategia spontanea per relativizzare l’esperienza della malattia (Sousa et al. 2019), mentre per gli uomini è più frequentemente uno strumento di mediazione con il potere dell’infermiere o con la perdita di controllo causata dalla malattia stessa (Haydon et al., 2015; Isola & Åstedt-Kurki, 1997). L’umorismo è considerato una caratteristica prevalentemente maschile (Haydon et al., 2015), ma in realtà entrambi i sessi ricorrono a forme umoristiche per far fronte allo stress, pur con modalità e finalità differenti (Moore, 2008; Patenaude & Hamelin-Brabant, 2006). L’uso terapeutico dell’umorismo dovrebbe sempre considerare le differenze di età e genere, per evitare malintesi o risposte inadeguate da parte degli infermieri (Mallett, 1995). Riconoscere che l’umorismo può essere una forma di espressione di potere o una richiesta di riconoscimento consente agli infermieri di rispondere con maggiore empatia e consapevolezza.
L’umorismo in ambito infermieristico: opportunità relazionale o rischio professionale?
L’utilizzo dell’umorismo in ambito infermieristico è un tema controverso, influenzato da molteplici fattori personali, professionali, culturali e organizzativi.
L’umorismo è efficace solo se calibrato sullo stato mentale, fisico e psicologico del paziente (Adamle & Ludwick, 2005; Chelly et al., 2022). Può essere inappropriato in presenza di stress acuto, dolore, malattia terminale o deterioramento cognitivo (Davidhizar & Schearer, 1992; Sousa et al., 2019). Inoltre, può risultare distruttivo se mal interpretato o percepito come denigratorio (Cohen, 1990; Dean, 1997). Molti infermieri temono che l’umorismo li faccia apparire poco professionali, specialmente in ambienti regolati da norme rigide o con forte attenzione alla competenza tecnica (Åstedt-Kurki & Liukkonen, 1994; Haydon et al., 2015; Jones & Tanay, 2016). Questo timore è amplificato tra gli infermieri junior e in contesti culturali che associano la serietà alla competenza (McCreaddie & Wiggins, 2008; Sousa et al., 2019).
La mancanza di familiarità con il paziente, le differenze culturali, religiose o di genere e la mancanza di conoscenza dello stile umoristico del paziente rappresentano ostacoli rilevanti (Kanninen, 1998; Patenaude & Hamelin-Brabant, 2006; Tanay et al., 2013). L’umorismo non dovrebbe mai violare la dignità della persona né riguardare temi sensibili (ad es. razza, sesso, religione, disabilità), a meno che non siano introdotti dal paziente stesso (Pattillo & Itano, 2001; Schwartz & Saunders 2010). L’ambiente sanitario è spesso caratterizzato da tempi ristretti, pressione lavorativa e focalizzazione sul compito, elementi che riducono le opportunità per un’interazione umoristica significativa (Ghaffari et al., 2015; Rodríguez et al., 2024). Inoltre, in contesti altamente formali o gerarchici, l’umorismo è scoraggiato (Ziv, 1984; Ziv, 2010).
L’umorismo può essere controproducente se usato durante momenti di crisi, lutto, procedure invasive o comunicazioni importanti (Mallett, 1995; McGhee & Ventura, 1998). È fondamentale evitare umorismo sarcastico, macabro, sessista o razzista, soprattutto in presenza di altri pazienti o familiari (Bellert, 1989; Dean, 1997; Golger, 2018). Inoltre, può essere usato in modo strumentale per evitare il confronto emotivo con il paziente (Penson et al., 2005).
L’umorismo è raramente sistematicamente integrato nella formazione infermieristica, e pochi professionisti ne riconoscono i benefici terapeutici (Jones & Tanay 2016; Sousa et al., 2019). Senza una formazione mirata, l’umorismo rischia di essere percepito come banale o inopportuno (Cuervo Pinna et al., 2018). L’umorismo è spesso legato al clima relazionale del team. Se l’ambiente è teso o caratterizzato da conflitti interpersonali, l’uso dell’umorismo tende a diminuire (Haydon & van der Reit 2014; Jones & Tanay 2016). Alcuni infermieri usano l’umorismo negativo (es. sarcasmo) come meccanismo di difesa, ma ciò può danneggiare le relazioni terapeutiche (Golger, 2018).
DISCUSSIONE
Sulla base dei risultati desunti dall’analisi della letteratura pertinente all’argomento in oggetto, è emerso il quadro concettuale illustrato in Figura 2.
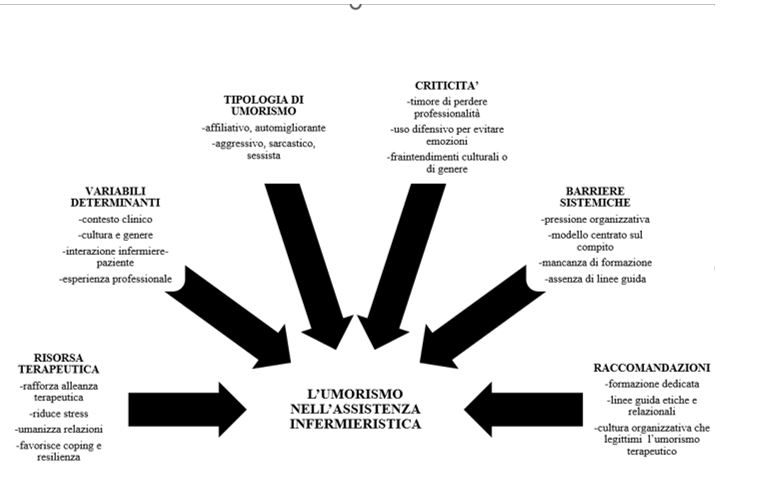
Figura 2 – L’umorismo nell’assistenza infermieristica.
L’umorismo, pur riconosciuto come risorsa relazionale e terapeutica, rimane una pratica poco sistematizzata e controversa in ambito infermieristico. Le fonti concordano nel ritenere l’umorismo uno strumento comunicativo e psicologico che rafforza l’alleanza terapeutica, riduce lo stress e favorisce l’elaborazione della sofferenza. Tuttavia, la sua efficacia dipende da variabili individuali, culturali, contestuali e relazionali, rendendo il suo uso delicato e non universalmente applicabile.
Un aspetto critico ricorrente riguarda la percezione dell’umorismo come potenziale minaccia alla professionalità dell’infermiere. Vi è una diffusa esitazione nell’uso spontaneo dell’umorismo, specialmente tra i professionisti meno esperti, timorosi di risultare inadeguati o poco seri. Tale timore appare rafforzato da ambienti clinici regolati da codici rigidi, pressioni organizzative e un modello assistenziale centrato sul compito anziché sulla relazione.
Parallelamente, emerge la necessità di distinguere tra stili di umorismo funzionali e disfunzionali. L’umorismo affiliativo e auto-migliorante produce effetti positivi sul piano emotivo e relazionale, ma l’umorismo aggressivo, sarcastico o sessista può compromettere la dignità del paziente e danneggiare l’interazione. Ciò richiama la centralità della competenza relazionale dell’infermiere nel calibrare l’intervento umoristico in funzione del contesto e della persona assistita.
La componente culturale e di genere è determinante. L’umorismo maschile e femminile si caratterizzano per differenti obiettivi comunicativi e modalità espressive: gli uomini lo utilizzano come meccanismo di controllo o difesa, le donne lo impiegano con maggiore finalità relazionale. Tali dinamiche impongono agli infermieri un’attenta lettura dei codici comunicativi per evitare malintesi e stereotipi.
La revisione sottolinea la scarsa attenzione accademica e formativa rivolta all’umorismo, poco esplorato nei programmi educativi infermieristici nonostante la sua potenziale rilevanza nella promozione del benessere e della qualità assistenziale. Questo vuoto formativo contribuisce alla percezione dell’umorismo come elemento opzionale o accessorio anziché come competenza comunicativa integrata. Infine, pur riconoscendo il valore umanizzante dell’umorismo, molti studi suggeriscono cautela nel suo impiego, soprattutto in contesti ad alta vulnerabilità emotiva o cognitiva. Se male gestito, infatti, l’umorismo rischia di divenire una strategia difensiva per evitare il contatto emotivo autentico, oppure può essere frainteso come insensibilità o sarcasmo.
In sintesi, l’umorismo è uno strumento comunicativo potente ma ambivalente: la sua efficacia dipende dalla capacità del professionista di usarlo con competenza, empatia e senso etico. Servono dunque linee guida, modelli formativi specifici e una cultura organizzativa che ne valorizzino l’uso terapeutico e rispettoso, superando le attuali barriere cognitive e sistemiche.
Problemi aperti
La letteratura sull’umorismo in ambito infermieristico evidenzia un’importante lacuna nella ricerca, nonostante l’interesse crescente per i suoi potenziali benefici nella relazione assistenziale e sul benessere psicofisico di pazienti e operatori sanitari.
Diversi autori sottolineano la scarsità di ricerche cliniche che supportino l’efficacia dell’umorismo nella pratica infermieristica. Le poche indagini condotte si concentrano spesso su singoli aspetti (es. risposte psicosociali o neurobiologiche), senza integrare approcci multidisciplinari per ottenere una visione d’insieme. Inoltre, la natura soggettiva del concetto di umorismo rende difficile standardizzare i risultati e raggiungere conclusioni generalizzabili.
Uno dei principali ostacoli è la mancanza di una definizione chiara e condivisa di cosa si intenda per “umorismo”, il che complica la validazione dei risultati e la comparazione tra studi. Ogni ricerca rischia di analizzare aspetti differenti di un fenomeno che, seppure simile, varia in base al contesto e all’individuo. Si suggerisce di esplorare quali interventi umoristici siano più efficaci per specifici tipi di pazienti, nonché di individuare i fattori che facilitano o ostacolano l’uso dell’umorismo nella relazione infermiere-paziente. Allo stesso modo, si insiste sulla necessità di sviluppare strumenti affidabili per misurare la qualità soggettiva dell’umorismo e sul bisogno di studi che ne analizzino l’impatto sulla qualità della vita e sulla sopravvivenza alla malattia. Inoltre, si sottolinea l’urgenza di definizioni concettuali solide e di strumenti di valutazione validi, in grado di adattarsi a diverse età, etnie e contesti culturali.
È altresì fondamentale comprendere come integrare i contenuti legati all’umorismo nei curricula formativi infermieristici e affrontare le differenze culturali nel suo utilizzo terapeutico. Secondo alcuni autori, manca una formazione specifica sull’uso dell’umorismo nei percorsi educativi infermieristici. Questa lacuna può generare insicurezza tra i professionisti sanitari nell’applicazione pratica di strategie umoristiche. Inoltre, vi è una grave carenza di studi che esplorino le percezioni dei pazienti sull’uso dell’umorismo da parte degli infermieri nelle loro interazioni quotidiane. La ricerca dovrebbe infine esaminare quanto l’umorismo sia efficace nel sollievo del dolore fisico e come venga percepito dai pazienti quando viene inibito o evitato dall’infermiere.
Punti di forza e limiti dello studio
Per quanto ne sappiamo, questo è la prima scoping review che abbia affrontato il tema dell’umorismo nell’assistenza infermieristica focalizzandosi specificamente sulla relazione infermiere-paziente. Purtroppo, per problemi logistici e di risorse, sono stati posti dei vincoli alle lingue di pubblicazione, il che costituisce un importante limite alla generalizzabilità dei risultati presentati verso realtà culturalmente molto diverse da quella occidentale, come ad esempio quella medio orientale o dell’estremo oriente.
CONCLUSIONI
L’umorismo, quando impiegato con consapevolezza, empatia e competenza, è uno strumento terapeutico nella pratica infermieristica. Lungi dall’essere un semplice ornamento comunicativo, favorisce una relazione più umana, riduce la distanza tra professionista e paziente e contribuisce al benessere globale della persona assistita. Tuttavia, il suo utilizzo efficace richiede una certa sensibilità al contesto, alla cultura, al genere e allo stato psicologico del paziente. Non può essere improvvisato, ma integrato attraverso una formazione mirata, un sostegno organizzativo e un cambiamento culturale che ne riconosca il valore. Le differenze individuali e contestuali lo rendono un fenomeno complesso, la cui efficacia dipende dalla capacità dell’infermiere di adattarlo a ciascuna situazione. Inoltre, esso può rappresentare un linguaggio relazionale in grado di rafforzare l’alleanza terapeutica e sostenere processi di coping emotivo, fatta salva la dignità del paziente. L’umorismo è ancora poco esplorato dal punto di vista scientifico.
Il contributo di Florence Nightingale, che riconosceva il valore della risata per il benessere dei malati, resta ancora attuale. Tuttavia, affinché l’umorismo possa trovare pieno riconoscimento e utilizzo nella pratica infermieristica, occorre superare i pregiudizi culturali e accademici che lo confinano a un ruolo secondario. Per farlo assurgere a ruolo primario, sono necessari studi rigorosi e strumenti valutativi validati che ne promuovano un uso etico e culturalmente sensibile. Solo così l’umorismo potrà consolidarsi nella pratica clinica come competenza relazionale, in grado di integrare corpo, mente e relazione in un’assistenza autenticamente olistica e centrata sulla persona.
Conflitto di interessi
Si dichiara l’assenza di conflitto di interessi. Tutti gli autori dichiarano di aver contribuito alla realizzazione del manoscritto e ne approvano la pubblicazione.
Finanziamenti
Gli autori dichiarano di non aver ottenuto alcun finanziamento e che lo studio non ha alcuno sponsor economico.







