INTRODUZIONE
Reperire un accesso venoso periferico è una procedura fondamentale al momento dell’ospedalizzazione. Questo risulta spesso difficile e può causare ritardi nella gestione del paziente, aumentando il rischio di eventi avversi e il prolungamento dei giorni di degenza. Un accesso venoso si definisce difficile (Difficult Intra-Venous Access, DIVA), secondo la definizione data da Bahl A., Johnson S. et al. (2021), quando il personale infermieristico ha due o più tentativi falliti di accesso periferico utilizzando tecniche tradizionali, quando i risultati dell’esame obiettivo suggeriscono un DIVA (ad esempio nessuna vena visibile o palpabile), quando il paziente ha una storia dichiarata o documentata di DIVA.
I tentativi di incannulazione falliti spesso causano notevole frustrazione e ansia sia al paziente che al personale sanitario e possono portare a complicanze come tromboflebiti, infezioni ed ematomi (Miliani K, Taravella R., et al, 2017). Il tempo necessario per un’incannulazione è in media di 2,5-13,0 minuti per la maggior parte dei pazienti, ma può richiedere fino a 30/60 minuti in caso di DIVA (Crowley M, Brim C, Proehl J, Barnason S, et al, 2012), comportando un aumento dei minuti assistenziali infermiere/paziente.
I fattori di rischio che più si associano alla DIVA sono: l’obesità, il diabete mellito, le neoplasie chemiotrattate, la disfunzione respiratoria, l’immunosoppressione, il rischio di infezioni locali o del flusso sanguigno, la mastectomia con asportazione linfonodale, i traumi agli arti, la gravidanza, il parto, l’uso di contraccettivi orali o di steroidi, la malnutrizione e/o gli squilibri elettrolitici, le malattie renali e condizioni congenite.
In questi casi è fondamentale una corretta valutazione del paziente per riconoscere precocemente i rischi di DIVA al fine selezionare il dispositivo più adeguato e che fornisca le maggiori probabilità di successo nell’incannulazione venosa in modo da consentire un’adeguata somministrazione della terapia preservando il patrimonio venoso periferico del paziente.
In base alle linee guida INS 2024, la scelta del dispositivo endovenoso periferico o centrale deve basarsi sulle necessità del paziente e su varie considerazioni quali: il fabbisogno terapeutico, i farmaci prescritti, la durata prevista della terapia, il patrimonio venoso, l’età, le comorbilità, l’anamnesi di pregresse terapie infusionali, l’eventuale preferenza di tipo o sede del dispositivo, le capacità e le risorse disponibili per il suo mantenimento.
Le recenti raccomandazioni GAVeCeLT (2021) evidenziano come l’adozione sistematica della venipuntura ecoguidata risulti essere efficace nel ridurre la gran parte delle complicanze legate al posizionamento di qualunque accesso venoso periferico o centrale, senza trascurare il significativo miglioramento del rapporto costo-efficacia.
BACKGROUND
La maggior parte dei pazienti ricoverati presso l’Unità Operativa di Medicina Interna dell’Ospedale di Mestre presenta una storia di DIVA, lunghe ospedalizzazioni (anche ripetute nell’arco di breve tempo), età anagrafica elevata e plurime comorbilità.
In fase di ammissione presso la nostra Unità Operativa spesso si riscontra la necessità di posizionare un accesso venoso stabile e durevole nel tempo per la somministrazione di terapie antibiotiche prolungate, l’esecuzione di esami radiodiagnostici con mezzo di contrasto e di prelievi ematochimici, e per il supporto trasfusionale e nutritivo.
Tradizionalmente nel nostro Ospedale il posizionamento di accessi venosi a medio-lungo termine (mid-line, PICC) è a carico del PICC-team. Nel corso del tempo l’aumento delle richieste e il conseguente allungamento dei tempi di attesa ha comportato un progressivo incremento della degenza media e del disagio di pazienti e personale infermieristico.
Tale problema si è reso particolarmente evidente nel periodo Covid per le tempistiche legate alla preparazione del materiale, isolamento della strumentazione, posizionamento del device in ambiente isolato, decontaminazione della strumentazione e smaltimento del materiale, che hanno portato a ritardi anche di 10 giorni per evadere le richieste di posizionamento in Area Covid dei device.
Viste le nostre esigenze e le difficoltà del PICC team, abbiamo ricercato una soluzione alternativa, più semplice e veloce, con l’utilizzo delle cannule periferiche lunghe.
La cannula medio-lunga è un dispositivo endovenoso meno invasivo rispetto ai cateteri venosi centrali e più performante rispetto alle cannule periferiche corte, e può essere impiegata in diversi setting di cura.
Il dispositivo è lungo circa 8-12 centimetri e presenta un calibro compreso fra i 18 e i 22 gauge. Il materiale di cui è composto (poliuretano body-soft) si ammorbidisce a contatto con il corpo riducendo al minimo i traumi delle pareti venose. Il dispositivo viene posizionato nelle vene superficiali dell’avambraccio e del braccio (basilica e cefalica), più raramente in quelle profonde (brachiali), grazie all’utilizzo della via ecoguidata con tecnica Seldinger, a distanza tale che la punta non superi il cavo ascellare. Un grande vantaggio della cannula periferica lunga è rappresentato dal tempo di permanenza in situ, fino a 29 giorni, riducendo potenzialmente la necessità di ripetuti incannulamenti periferici e dai più brevi tempi di posizionamento (10 minuti).
L’Unità Operativa di Medicina Interna ha individuato una sezione pilota per l’avvio dell’implementazione di questa procedura, per cui sono stati addestrati 4 infermieri all’utilizzo dell’ecografia e al posizionamento del device.
OBIETTIVI
Il primo obiettivo è stato quello di ricercare un dispositivo utile per i pazienti con DIVA, in grado di rispondere alle esigenze della Medicina Interna, quindi sempre disponibile, senza necessità di supporto di personale di altro servizio, fruibile in tempi relativamente brevi. Il secondo obiettivo era quello di acquisire le competenze per impiantarlo.
Una volta acquisita la competenza i risultati da raggiungere erano:
– Ridurre in maniera considerevole il numero di venipunture ad un unico accesso preservando il patrimonio venoso del paziente;
– Avere un accesso venoso stabile e duraturo permettendo di iniziare anzitempo ed efficacemente la terapia appropriata;
– Avere un dispositivo meglio tollerato dal paziente;
– Ridurre il tempo di contatto tra paziente e infermiere (tempo impiegato per posizionamento cannula lunga 10 minuti circa, tempo di posizionamento cannula corta maggiore di 30 minuti su pazienti con DIVA).
MATERIALI E METODI
Per riuscire a raggiungere questi obiettivi, si è stata inizialmente effettuata una ricerca sul mercato dei dispositivi che potessero rispondere meglio alle esigenze della nostra Unità Operativa.
La scelta è ricaduta sull’utilizzo delle cannule lunghe powerglidepro™, cateteri vascolari periferici all-in-one posizionabili con tecnica Seldinger diretta, sia in tecnica Blind sia ecoguidata, con una lunghezza di 8-10 cm e calibro di 18 e 20 Gauge (G). Non potendo fare riferimento ad un corso aziendale specifico per il posizionamento di questi dispositivi, la ditta produttrice BD ha messo a disposizione un Clinical Specialist che si è occupato della formazione del gruppo infermieristico, focalizzando l’attenzione sulla scelta proattiva del dispositivo in base al paziente, alla terapia in corso e alla sua durata.
Il gruppo infermieristico scelto è stato affiancato da alcuni Medici dell’Unità Operativa di Medicina Interna per la parte di formazione sulla tecnica ecografica, con focus sui principi base per la corretta identificazione dei vasi e delle loro caratteristiche (diametro e profondità).
La formazione si è svolta con una prima lezione frontale incentrata sul riesame dell’anatomia delle braccia e del circolo vascolare, sulla scelta proattiva dei dispositivi in base a durata e tipologia delle infusioni (con particolare attenzione all’osmolarità delle soluzioni), e sui principi di ecografia. In seguito, si è svolto un laboratorio con prova pratica del dispositivo su manichino e simulatore. Al termine della formazione teorica gli studenti sono stati affiancati prima dallo Specialist e poi dai medici per la parte pratica sui pazienti. Per acquisire la tecnica ecografica si è scelto di partire con il posizionamento di cannule tradizionali con tecnica ecoguidata, per passare poi al posizionamento delle cannule lunghe.
Il paziente al momento del ricovero viene valutato dall’infermiere che lo accoglie e in caso di accesso vascolare difficile viene segnalato agli infermieri del team accessi vascolari di Unità Operativa.
Prima di impiantare il device, il team valuta i criteri di elezione del paziente (compliance, farmaci, durata, ecc.) al fine di raggiungere l’obiettivo con il minore spreco di risorse e impiantare il device più adatto al paziente e alla sua condizione clinico-assistenziale. È stata creata una flow-chart per identificare il percorso di attivazione del team vascolare (Figura1).
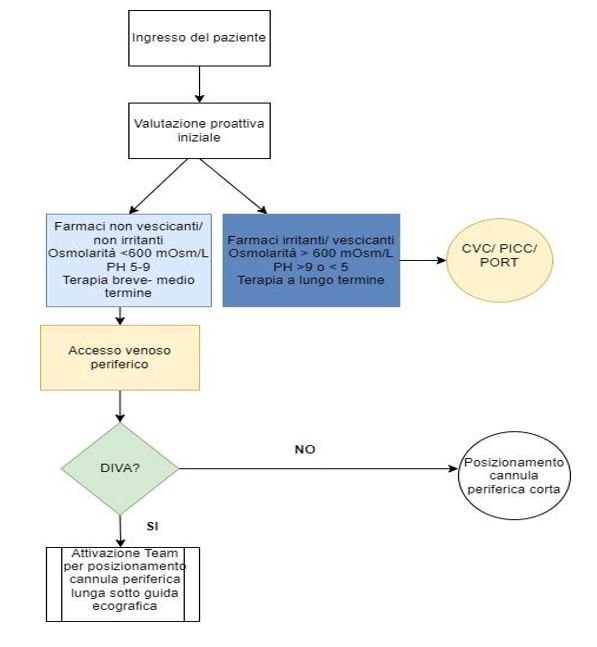
Figura 1 – Attivazione team vascolare.
RISULTATI
Da gennaio 2023 ad agosto 2023 sono state posizionate 89 cannule lunghe. Le motivazioni delle richieste di posizionamento erano le seguenti: 73 casi per lo scarso patrimonio venoso, 7 per l’inizio della nutrizione parenterale totale, per 4 l’inizio terapia antibiotica, 3 per idratazione e 2 dopo rimozione catetere venoso centrale (PICC e CVC) (Figura 2).

Figura 2 – Motivo di posizionamento del device.
In 11 pazienti il device è rimasto in sede un solo giorno e questo per una selezione errata di pazienti con scarsa compliance. La maggior parte dei device (40 dispositivi) è rimasta in sede in media 5-10 giorni, coprendo quasi tutta la durata del ricovero, se consideriamo che la degenza media nel reparto di Medicina Interna è di circa 10.5 giorni (Figura 3).
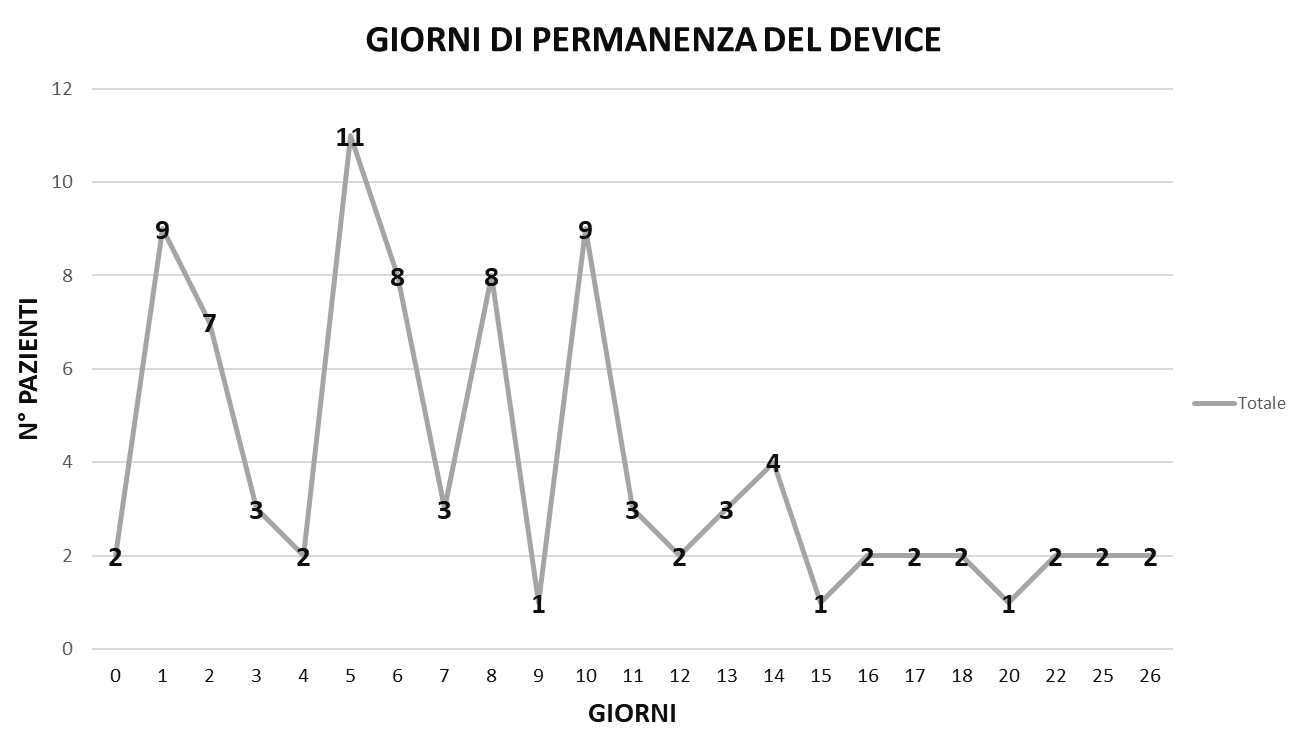
Figura 3 – Motivo di posizionamento del device.
Settantaquattro pazienti hanno mantenuto il device fino alla dimissione. Diciannove pazienti fino al decesso. Questi accessi sono risultati fondamentali anche nella delicata fase del fine vita, garantendo il comfort del paziente evitandone ripetute venipunture o il posizionamento di accessi venosi maggiormente invasivi per le terapie palliative e l’analgosedazione. Dieci pazienti sono stati trasferiti con la cannula lunga presso altra Unità Operativa o sul territorio in assistenza domiciliare, residenze per anziani o strutture intermedie.
Undici device sono stati autorimossi dal paziente o rimossi accidentalmente dal paziente o dal personale sanitario. Inizialmente nella valutazione del paziente non veniva considerato l’aspetto cognitivo e sono state posizionate cannule lunghe a pazienti disorientati e poco collaboranti che si sono rimossi il dispositivo poco tempo dopo il suo posizionamento. Dopo tale osservazione si è compreso che la compliance del paziente risulta fondamentale. Quattro cannule sono state rimosse per complicanze, quali occlusione e flebite, dovute probabilmente ad una gestione non ottimale del device (Figura 4).
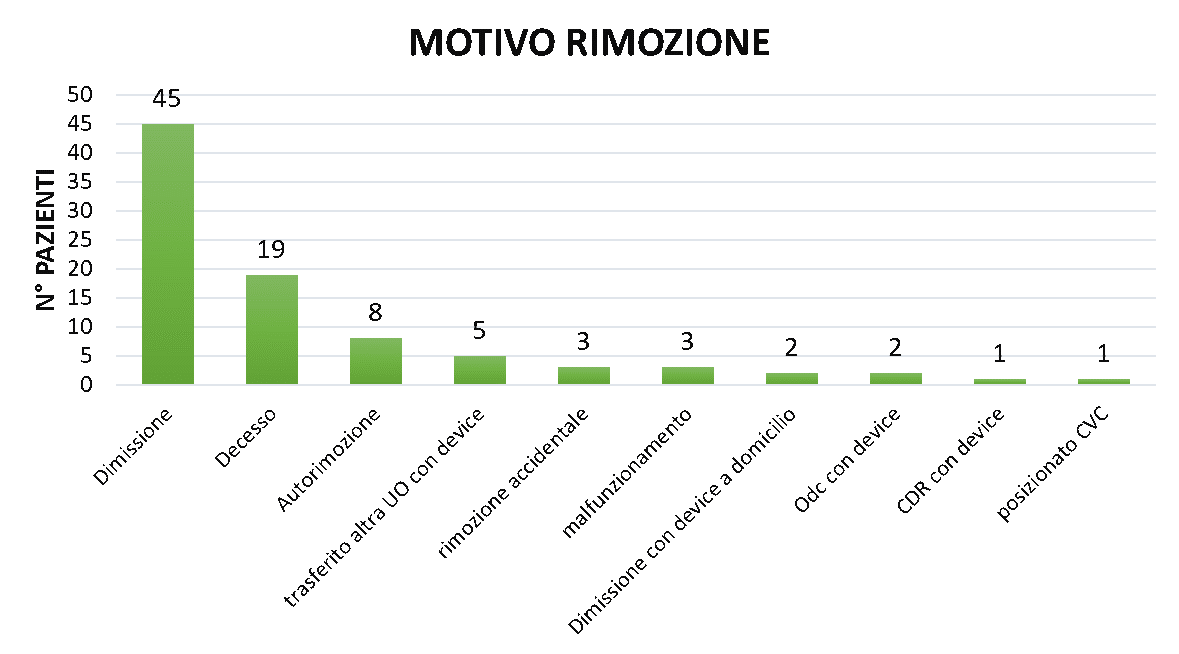
Figura 4 – Motivo di rimozione del device.
Il letto vascolare del paziente è stato sempre valutato ecograficamente dall’infermiere specializzato sugli accessi venosi che, in base al diametro della vena, ha selezionato il gauge del device da posizionare. Nel campione analizzato, sono state posizionate cannule da 18G nel 56% (n. 50) dei casi e 20G nel 44% (n. 39) (Figura 5).
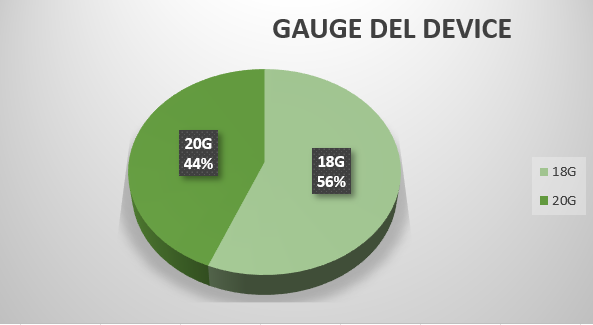
Figura 5 – Gauge del device.
Il posizionamento di questo nuovo device ha portato ad una notevole riduzione delle richieste di Midline e PICC (Figura 6) con conseguente gestione più rapida del paziente, minori tempi di attesa e riduzione dei giorni di degenza. Inoltre, il numero di richieste per PICC e Midline nel corso del 2023 non seguiva l’aumento dei ricoveri della Unità Operativa che ha registrato un aumento dell’attività. Considerando sia i posizionamenti dei Midline sia quelli delle cannule lunghe, questi risultano ancora inferiori rispetto al 2022, grazie alla creazione del gruppo di infermieri esperti in accessi vascolari e alla formazione continua sul campo che hanno posto attenzione non solo sugli aspetti pratici ma anche sulla selezione proattiva dei dispositivi e delle esigenze cliniche.
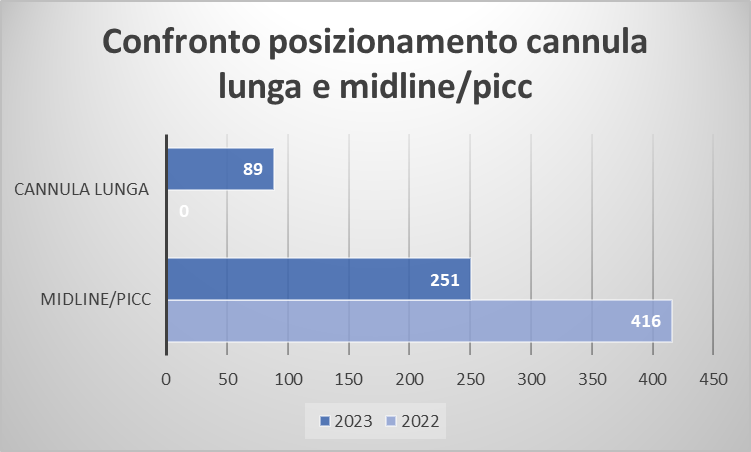
Figura 6 – Confronto posizionamento cannula lunga e midline/PICC.
CONCLUSIONI
Il nostro lavoro si era prefissato di identificare un device adeguato alle caratteristiche dei pazienti con DIVA e di formare un gruppo di infermieri esperti nel settore. Il powerglidepro™ si è dimostrato un dispositivo adatto alle esigenze della Medicina Interna, sicuro e stabile, tanto che nell’83% dei casi è rimasto impiantato fino alla dimissione. Grazie ad un percorso formativo basato sulle good practices è stato istruito un gruppo di esperti competenti sull’impianto delle cannule lunghe periferiche con maggiori competenze sulla gestione degli accessi vascolari, sulla selezione del dispositivo in base al paziente e alle necessità terapeutiche e sulla gestione specifica del dispositivo.
Questo percorso ha consentito di ottenere i seguenti altri importanti risultati: a) ridurre in maniera considerevole il numero di venipunture; b) avere un accesso venoso stabile e duraturo (>10 giorni) permettendo di iniziare anzitempo ed efficacemente la terapia infusiva; c) ridurre il numero di richieste per Midline e PICC; d) avere un dispositivo meglio tollerato dal paziente; e) ridurre il tempo di contatto tra paziente e infermiere (tempo impiegato per posizionamento cannula lunga 10 minuti circa, tempo di posizionamento cannula corta superiore ai 30 minuti nei pazienti DIVA).
Le ricadute favorevoli di tali risultati sono sensibili ed interessano trasversalmente il reparto, considerando la riduzione delle richieste inappropriate, di consulenze verso altri specialisti e di complicazioni da agopunture ripetute.
Inoltre, il team infermieristico specializzato ha sviluppato nuove competenze in ambito ecografico stimolandone le motivazioni e la crescita professionali. Vi è stato poi il coinvolgendo di tutto il restante personale del reparto che ha consentito di sviluppare una maggior collaborazione ed accrescere le competenze, favorendo il “gioco di squadra”.
Riteniamo che l’esperienza costruita dagli infermieri della Medicina Interna possa essere replicata in altri reparti. A tale scopo è stato avviato un percorso formativo dipartimentale che coinvolge più Unità Operative al fine di diffondere tale competenza ad altri infermieri e creare più team di esperti sugli accessi vascolari.
Conflitto di interessi
Si dichiara l’assenza di conflitto di interessi. Gli autori hanno condiviso i contenuti dello studio, la stesura dell’articolo e approvano la versione finale dello stesso.
Finanziamenti
Gli autori dichiarano di non aver ottenuto alcun finanziamento e l’assenza sponsor economici.
Ringraziamenti
Si ringrazia il Direttore della Medicina Interna di Mestre Dott.Presotto Fabio per averci permesso di introdurre il Powerglide ™ e per la fiducia che ha riposto sul progetto e sui promotori dell’iniziativa. Ringraziamo i medici Dott. Serafini Francesco, Dott. Giannoccaro Marco e Dott. Vettore Elia per il loro contributo alla formazione del team accessi vascolari e per l’insegnamento della tecnica ecografica e soprattutto per il grande incoraggiamento nello sviluppo di questa nuova competenza. Si ringraziano tutti i colleghi infermieri della Medicina Interna sez. 3 di Mestre che si sono formati sulla gestione degli accessi vascolari e hanno contribuito alla gestione dei device impiantati.