INTRODUZIONE
Il trapianto di fegato, come intervento sostitutivo vitale, assume un ruolo cruciale nella gestione delle gravi disfunzioni epatiche, offrendo una prospettiva di miglioramento della qualità di vita per i pazienti affetti da patologie irreversibili. Nonostante gli avanzamenti significativi nella chirurgia trapiantologica, il successo a lungo termine e il benessere continuo del paziente richiedono un approccio multidisciplinare che vada oltre la mera competenza medica.
Questo studio di revisione della letteratura, concentrato sugli ultimi 10 anni di ricerche nel campo del trapianto di fegato, mira a esplorare strategie chiave per comprendere i bisogni specifici dei pazienti e intervenire in modo efficace. Particolare attenzione sarà dedicata alla gestione infermieristica, poiché gli infermieri svolgono un ruolo centrale nell’implementare pratiche personalizzate che affrontano le esigenze uniche di ciascun paziente post-trapianto.
Attraverso questa analisi, ci proponiamo di evidenziare il contributo fondamentale della gestione infermieristica nella prevenzione delle complicanze, nell’educazione del paziente e nel fornire supporto emotivo. Comprendere come queste pratiche influenzino il benessere e la qualità di vita dei pazienti nel lungo periodo sarà essenziale per informare la pratica clinica, sviluppare linee guida pratiche e contribuire al continuo miglioramento degli esiti per i pazienti sottoposti a trapianto di fegato.
REVISIONE DELLA LETTERATURA
La necessità di una valutazione approfondita sull’impatto dell’intervento infermieristico personalizzato sulla qualità di vita post-trapianto emerge dalla crescente complessità delle cure e dalla richiesta di risultati ottimali a lungo termine. Con il numero sempre maggiore di trapianti di organi, è imperativo comprendere come le pratiche infermieristiche possano contribuire a migliorare non solo il recupero fisico, ma anche gli aspetti psicologici, sociali e ambientali della vita dei pazienti post-trapianto. Questo lavoro si propone di aprire una riflessione sull’efficacia dell’intervento infermieristico personalizzato per il miglioramento della qualità di vita dei pazienti trapiantati.
OBIETTIVO
Gli obiettivi di questo studio sono duplici. Il primo: sintetizzare le evidenze disponibili sulla qualità di vita dei pazienti post-trapianto, esaminando gli interventi infermieristici personalizzati rispetto alle pratiche standard. Il secondo: identificare le dimensioni specifiche della qualità di vita che possono essere modificate positivamente attraverso l’intervento infermieristico, contribuendo così a evidenziare interventi per migliorare il benessere complessivo dei pazienti trapiantati.
METODI
L’analisi della letteratura è stata condotta utilizzando piattaforme che ospitano articoli scientifici, tra cui PubMed e Google Scholar. Dopo aver formulato la domanda di ricerca, questa è stata organizzata come descritto nella Tabella 1. La ricerca è stata delineata mediante l’utilizzo di termini chiave specifici, compresi in diverse stringhe di ricerca. Gli operatori booleani “AND” o “OR”, sono stati impiegati per integrare i concetti chiave.
Tabella 1 – PICO.
| P | Paziente sottoposti a trapianto di fegato |
| I | Coinvolgimento attivo dell’infermiere nella gestione post-operatoria |
| C | Coinvolgimento infermieristico standard |
| O | Miglioramento generale della qualità di vita |
Le stringhe di ricerca sono state le seguenti “transplant patient’s experience” and “nursing managment” and “experience live transplant patients transplant psycology”, and “transplant patient wellbeing and nursing management”.
I criteri di inclusione e di esclusione sono descritti nella Tabella 2.
Tabella 2 – Criteri di inclusione e di esclusione.
| Criteri di inclusione | Criteri di esclusione | Filtri |
| Pertinenti all’argomento primario
Rigorosa metodologia di ricerca: metanalisi, trial clinici randomizzati, revisione sistematica |
Con full text a pagamento
Studi non ancora completati Non riferiti alla professione infermieristica |
Studi effettuati negli ultimi dieci anni
Studi con abstract disponibile in formato full text Lingua inglese |
RISULTATI
Attraverso la ricerca sono stati individuati inizialmente 319 articoli mediante la ricerca su PubMed e Google Scholar utilizzando le stringhe di ricerca PICO precedentemente descritte. Successivamente applicando criteri di esclusione ed inclusione, il numero si è ridotto a 312 articoli. Ulteriori filtri, tra cui la valutazione degli abstract, hanno portato a una selezione finale di 7 articoli pertinenti per l’inclusione questo studio (Tabella 3). Di seguito, la flow chart di selezione degli articoli (Figura 1).
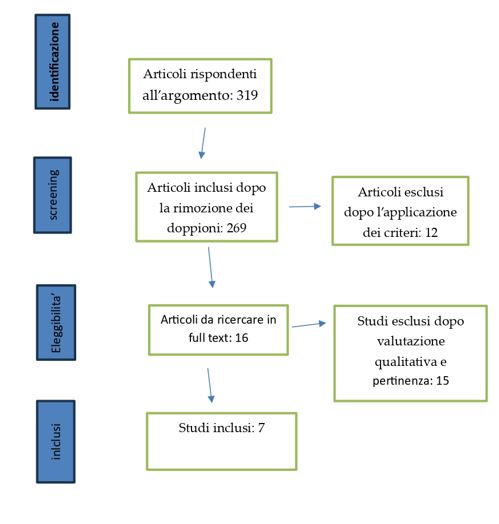
Figura 1 – Flow chart.
Tabella 3 – Gli studi selezionati.
| Titolo ed autore | Obiettivo | Tipologia | Risultati |
| The impact of the advanced practice nursing role on quality of care, clinical outcomes, patient satisfaction, and cost in the emergency and critical care settings”.
Woo Yeong Fond B, Lee Yu Xin J, Tam San Wai W. Human Resources for Health (2007). |
Gli obiettivi di questo studio sono presentare, valutare criticamente e sintetizzare le migliori prove disponibili sull’impatto dell’assistenza infermieristica avanzata sulla qualità delle cure, sugli esiti clinici, sulla soddisfazione del paziente e sui costi in contesti di emergenza e di terapia intensiva. | Revisione sistematica | Questa revisione dimostra che il coinvolgimento degli infermieri nella pratica avanzata nelle cure di emergenza e critiche migliora la durata della degenza, il tempo di consultazione/trattamento, la mortalità, la soddisfazione del paziente e i risparmi sui costi. |
| Factors influencing health self-management in adherence to care and treatment among the recipients of liver transplantation.
Moayed M. S, Ebadi A, Khodaveisi M, Toosi M.N., Soltanian A.R., Khatiban M. Dove Press Journal. (2018). |
Lo studio si propone di comprendere i fattori chiave che influenzano l’autogestione della salute e l’aderenza alle cure tra i riceventi di trapianto di fegato. Gli autori cercano di individuare le sfide e i determinanti che influiscono sull’aderenza ai protocolli di cura, con l’obiettivo di migliorare la comprensione di tali fattori e ottimizzare l’assistenza fornita a questi pazienti. | Peer Review | I pazienti hanno percepito l’autogestione della salute nell’aderenza alle cure come un insieme di comportamenti di “autoregolamentazione” e “auto-cura”. L’autoregolamentazione” crea un equilibrio nella vita, mentre la “cura di sé” mantiene e migliora la salute. Questi fattori potenziano le capacità di autogestione della salute e migliorano l’aderenza. Ciò sottolinea l’importanza per le squadre di trattamento e infermieristiche di implementare strategie per sviluppare e integrare queste abilità nella cura del paziente, facilitando il superamento delle sfide nell’assistenza post-trapianto. |
| Effects of empowerment education on the
self-management and self-efficacy of liver transplant patients: a randomized controlled trial. Guo L, Li L, Lu Y, Li T, Chen L, Jiang L, Zhang S and Yuan M; BMC Nursing (2023). |
Lo studio mira a esaminare l’efficacia dell’educazione all’empowerment nel migliorare le capacità di autogestione e l’autoefficacia tra i pazienti sottoposti a trapianto di fegato. | Trial randomizzato | I risultati dello studio supportano la validità delle due ipotesi proposte, affermando che, l’EE sia un intervento altamente efficace per migliorare l’autogestione e l’autoefficacia tra i pazienti sottoposti a trapianto di fegato e che la sua efficacia superi quella dell’educazione sanitaria di routine. |
| Post-liver transplantation patient experience.
Kaplan A, Korenjak M, Brown Jr R.S. Journal of Hepatology (2023). |
Comprendere l’esperienza del paziente e i fattori che contribuiscono ad essa, tra cui la salute fisica e psicologica, l’immunosoppressione e l’aderenza ai farmaci, il ritorno al lavoro o alla scuola, l’onere finanziario e le aspettative, aiuta quando si pensa in modo creativo ai potenziali interventi per migliorare la QQOL. | Revisione sistematica | La maggior parte dei pazienti sperimenta un miglioramento della QQOL dopo la LT; tuttavia, nella maggior parte degli studi, la qualità della vita è ancora inferiore a quella della popolazione generale, soprattutto per quanto riguarda il funzionamento fisico. |
| An exploratory study of the experiences of deceased-donor liver transplant recipients and their need for psychotherapeutic support.
McKie P., Webzell I., Tavabie O., Loewenthal D., Heaton N. Journal of Clinical Nursing (2020). |
Questo studio mirava a esplorare le esperienze dei destinatari del trapianto di fegato durante il loro viaggio attraverso il trattamento e la loro necessità di supporto psicoterapeutico relativo a questo processo. | Studio qualitativo descrittivo | Lo studio ha fatto emergere una mancanza di supporto psicoterapeutico fornito dal servizio di trapianto di fegato, determinando che un servizio psicoterapeutico incorporato avrebbe promosso l’accesso a tale supporto durante i periodi difficili. |
| Follow-up of liver transplant recipients.
Neuberger J. Best Practice & Research Clinical Gastroenterology (2020). |
Trovare la chiave per un follow-up di successo con protocolli concordati e una buona comunicazione tra i destinatari e tutti i fornitori di assistenza sanitaria pertinenti. | Revisione sistematica | Con l’aumento del numero di destinatari di trapianto, il follow-up sta diventando un onere crescente. Dato che molti destinatari vivono a distanza dalla loro unità di trapianto, l’onere logistico e socioeconomico, imposto ai destinatari, può essere considerevole. Ci sono sorprendentemente pochi dati sul metodo più efficace di follow-up del destinatario. |
| Early Survivorship After Liver Transplantation: A Qualitative Study Identifying Challenges in Recovery From the Patient and Caregiver Perspective.
Lieber S.R., Kim H.P., Baldelli L., Nash R.,Teal R., Magee G., Desai C.S., Loiselle M.M., Lee S.C., Singal A.G., Marrero J.A., Barritt A.S., Evon D.M. HHS Pubblic Access (2022). |
Esplorare le componenti della sopravvivenza precoce, comprese le sfide fisiche, emotive e psicologiche per identificare gli obiettivi di intervento per migliorare il processo di recupero dei destinatari di LT e dei caregiver. | Studio qualitativo | La sopravvivenza precoce dopo LT entro i primi 6 mesi comporta una vasta gamma di sfide fisiche, emotive e psicologiche. I pazienti e gli operatori sanitari hanno identificato ciò che avrebbero voluto sapere prima della LT e le strategie di recupero, che possono informare interventi mirati di sopravvivenza LT. |
DISCUSSIONE
Gli studi indicano una diminuzione delle complicanze, collegando tempi di attesa più brevi a un notevole miglioramento del benessere post-trapianto. Per ottimizzare l’esperienza del paziente, si potrebbero sviluppare iniziative per ridurre i tempi di attesa e implementare programmi di supporto psicologico. Oltre alla riduzione del tasso di rigetto, si evidenzia un impatto positivo sulla qualità di vita quando la selezione del donatore è accurata. Sforzi futuri potrebbero concentrarsi sulla ricerca di marcatori predittivi più precisi e sull’adozione di protocolli mirati al miglioramento del benessere post-trapianto.
L’impegno attivo dell’infermiere è fondamentale per migliorare esiti clinici e benessere complessivo del paziente. Si dovrebbe riconoscere più ampiamente l’importanza delle competenze infermieristiche e implementare programmi di supporto dedicati. Parallelamente alla riduzione delle complicanze, l’aderenza alle prescrizioni è strettamente correlata al benessere psicologico. Si potrebbero enfatizzare programmi educativi personalizzati e interventi mirati per migliorare l’adesione e promuovere uno stato di benessere ottimale. Oltre ai benefici clinici, la corretta corrispondenza contribuisce al maggior benessere soggettivo. Esplorare approcci avanzati nella selezione basata su criteri antropometrici e valutare il loro impatto sul benessere post-trapianto potrebbe apportare sicuramente benefici. Al di là delle implicazioni cliniche, la standardizzazione delle politiche di allocazione mira a garantire un accesso equo e promuovere il benessere psicosociale dei pazienti. Gli sforzi futuri dovrebbero concentrarsi sulla definizione di linee guida globali per ridurre disparità regionali.
Nel primo studio di Woo Yeong et al, gli autori esaminano l’impatto del ruolo dell’infermiere con pratica avanzata (advanced practice nursing) sulla qualità dell’assistenza, gli esiti clinici, la soddisfazione del paziente e i costi, concentrandosi specificamente sul contesto delle cure di emergenza e critiche. La ricerca si propone di analizzare come la presenza e l’efficacia delle pratiche infermieristiche avanzate influenzino diversi aspetti chiave delle cure sanitarie in situazioni critiche. La pubblicazione si configura come uno studio che cerca di contribuire alla comprensione degli impatti positivi o negativi dell’introduzione di ruoli infermieristici avanzati in contesti di emergenza e cure critiche, fornendo così informazioni cruciali per migliorare l’organizzazione e la fornitura delle cure sanitarie in tali ambienti specialmente nei processi di cura nel paziente post trapiantato.
Nel secondo studio di Moayed et al, lo studio si propone di esplorare i fattori che influenzano l’autogestione della salute e l’aderenza alle cure e al trattamento tra i riceventi di trapianto di fegato. Gli autori indagano sulle variabili che giocano un ruolo significativo nel processo di autogestione della salute in questa specifica popolazione, cercando di identificare le sfide e i determinanti che possono influenzare positivamente o negativamente l’aderenza ai protocolli di cura e trattamento. La ricerca si presenta come uno sforzo per migliorare la comprensione dei fattori chiave che guidano il successo nell’autogestione della salute dopo un trapianto di fegato, fornendo così informazioni rilevanti per ottimizzare l’assistenza e il supporto a questa particolare categoria di pazienti.
Nel terzo studio di Guo et al, i risultati dell’analisi della varianza a due fattori di misure ripetute hanno indicato che c’erano differenze statisticamente significative tra i due gruppi in termini di esercizio, gestione dei sintomi cognitivi, comunicazione con il personale sanitario, gestione dello stile di vita e autoefficacia nei tre punti temporali (P < 0,001). Inoltre, c'è stato un significativo effetto di interazione tra tempo e gruppo, indicando che l'effetto del tempo sui risultati variava a seconda del gruppo. Per chiarire i risultati, sono stati effettuati confronti all'interno del gruppo per ogni punto temporale. Il gruppo di intervento ha mostrato un miglioramento significativo nell'esercizio fisico, nella gestione dei sintomi cognitivi, nella comunicazione con il personale sanitario e nella gestione dello stile di vita nel tempo (P < 0,001), con il miglioramento più rapido che si è verificato tra 1 e 3 mesi dopo l'intervento. Al contrario, il gruppo di controllo ha mostrato un miglioramento significativo nella gestione dei sintomi cognitivi nel tempo, ma i punteggi per la comunicazione, la gestione dello stile di vita e l'autoefficacia sono diminuiti tra 3 e 6 mesi dopo l'educazione sanitaria di routine. Nel quarto studio di Kaplan et al, dati i miglioramenti nella sopravvivenza del paziente post-trapianto e dell’innesto dopo la LT, c’è una crescente necessità di concentrarsi sull’esperienza del paziente e sulla qualità della vita. Nonostante il miglioramento post LT, la qualità della vita è ancora inferiore a quella della popolazione generale. Ciò può essere attribuito a complicazioni mediche dopo LT, gravità della malattia pre-LT ed effetti collaterali dell’immunosoppressione per tutta la vita. L’onere finanziario e la non aderenza ai farmaci sono fattori aggiuntivi che possono contribuire all’esperienza del paziente. Infine, le aspettative irrealistiche o eccessivamente ottimistiche di LT potrebbero anche portare a una HRQOL percepita più bassa. È necessario più lavoro per sviluppare misure di qualità della vita specifiche per il trapianto e per intervenire dove si riscontrano deficit.
Nel quinto studio di McKie et al, sono emerse quattro categorie che erano correlate all’esperienza del trapianto di fegato per i riceventi. Questi erano un processo di adattamento, il fenomeno dell’attesa, il trapianto di fegato come esperienza trasformativa e sul valore del supporto. Attraverso il processo di trapianto di fegato, i destinatari sperimentano sfide con l’adattamento, l’attesa, la sensazione di trasformazione e apprezzano il supporto con questi sentimenti. In correlazione con altri studi, i risultati di questo studio evidenziano la necessità di fornire supporto psicoterapeutico all’interno dei servizi di trapianto di fegato. Vengono fornite quindi, prove a sostegno delle raccomandazioni per un servizio di psicoterapia congiunto all’interno dei servizi di trapianto di fegato per supportare i pazienti con le loro esigenze olistiche.
Nel sesto studio di Neuberger J, si evidenzia come il numero di riceventi di allotrapianto epatico sopravvissuti sta aumentando quasi esponenzialmente. La qualità e la durata della vita sono in aumento, ma la maggior parte dei destinatari ha ridotto la sopravvivenza e la qualità della vita rispetto agli individui sani abbinati. Le cause di morte prematura includono malattie cardiovascolari e cerebrovascolari, insufficienza renale, insufficienza dell’innesto, malignità de novo e malattia ricorrente. Il follow-up è necessario per tutta la vita per garantire la salute dell’innesto e del paziente e garantire che le complicazioni siano riconosciute e trattate precocemente. L’immunosoppressione è mantenuta al minimo appropriato e gli interventi profilattici vengono somministrati precocemente, come l’uso di statine e uno stretto controllo della pressione sanguigna e della glicemia. I destinatari richiederanno un follow-up permanente, e questo sta mettendo un onere crescente sulle unità di trapianto. Il follow-up è meglio fatto in stretta collaborazione tra l’unità di trapianto di fegato, l’ospedale locale e il team di cure primarie. Il coinvolgimento di altri operatori sanitari, come i coordinatori dei destinatari, i farmacisti, i dermatologi e gli specialisti delle dipendenze, può migliorare i risultati.
Nel settimo studio di Lieber et al, viene stabilito che i destinatari di trapianti di organi solidi subiscono cambiamenti nelle sfide fisiche, qualità della vita, coping, e sintomi psicologici dopo il trapianto. L’aderenza ai farmaci è stata il comportamento sanitario primario di interesse date le sue importanti implicazioni per i risultati del trapianto. Altri concetti importanti relativi al recupero post-trapianto includono l’autogestione e l’autoefficacia in relazione all’assunzione di farmaci e all’impegno in comportamenti sani. Questo studio fornisce una base per comprendere il recupero post-trapianto; tuttavia, a parte l’educazione migliorata e i processi di consenso informato, sono stati sviluppati pochi interventi psicoeducativi per affrontare le sfide affrontate dopo la LT, e nessuno è stato approvato dalle attuali linee guida sui trapianti. Inoltre, i centri di trapianto continuano a divergere nei loro approcci per affrontare le sfide post-LT e non esiste un processo sistematico per monitorare e facilitare il recupero dopo il trapianto.
CONCLUSIONI
Dalla revisione della letteratura analizzata emerge un quadro complesso e ricco di sfaccettature riguardo al trapianto di fegato e all’esperienza post-trapianto:
– Tempi di attesa e supporto psicologico: la riduzione dei tempi di attesa è correlata a miglioramenti significativi nel benessere post-trapianto. Iniziative per ridurre i tempi di attesa e implementare programmi di supporto psicologico potrebbero ottimizzare l’esperienza del paziente.
– Ruolo degli infermieri con competenze specifiche: il coinvolgimento attivo degli infermieri con pratiche avanzate è fondamentale per migliorare gli esiti clinici e il benessere generale del paziente. Programmi di supporto dedicati dovrebbero essere implementati per riconoscere e potenziare le competenze infermieristiche.
– Selezione accurata del donatore: oltre alla riduzione del tasso di rigetto, la corretta selezione del donatore ha un impatto positivo sulla qualità di vita post-trapianto. La ricerca di marcatori predittivi più precisi e protocolli mirati può migliorare ulteriormente il benessere post-trapianto.
– Adesione alle prescrizioni e benessere psicologico: l’aderenza alle prescrizioni è strettamente correlata al benessere psicologico post-trapianto. Programmi educativi personalizzati e interventi mirati possono migliorare l’adesione e promuovere uno stato di benessere ottimale.
– Implicazioni cliniche e politiche di allocazione: la corretta corrispondenza contribuisce al maggior benessere soggettivo, e l’approfondimento nella selezione basata su criteri antropometrici può portare a benefici. La standardizzazione delle politiche di allocazione è cruciale per garantire un accesso equo e promuovere il benessere psicosociale dei pazienti.
In sintesi, la revisione della letteratura sottolinea la necessità di un approccio olistico e personalizzato per migliorare il benessere dei pazienti post-trapianto, con particolare attenzione ai tempi di attesa, al supporto infermieristico avanzato, alla selezione del donatore, all’adesione alle prescrizioni e alla gestione delle sfide psicologiche. Sono necessari ulteriori sforzi per sviluppare linee guida globali e interventi mirati che affrontino le varie sfaccettature di questa complessa esperienza medica.
Conflitto di interessi
Si dichiara l’assenza di conflitto di interessi.
Finanziamenti
Gli autori dichiarano di non aver ottenuto alcun finanziamento e che lo studio non ha alcuno sponsor economico.






