INQUADRAMENTO GENERALE
Documentare l’assistenza è una necessità.
La documentazione sanitaria ricomprende tutti quei documenti che gli operatori sanitari compilano nell’esercizio della loro attività (Benci, 2019). I professionisti sanitari operanti nelle strutture del Servizio Sanitario Nazionale rivestono il ruolo di pubblico ufficiale/incaricato di pubblico servizio. La documentazione sanitaria (clinica e assistenziale) da loro prodotta assume la qualifica di atto pubblico (art. 2699 Codice Civile) facente fede – fino a querela di falso – della provenienza del documento a partire da chi lo ha formato, nonché delle dichiarazioni e fatti che il pubblico ufficiale attesta come avvenuti in sua presenza o da colui compiuti (art. 2700 Codice Civile).
Il D.P.R. n. 384 (1990) prevede l’adozione della cartella infermieristica per valorizzare la specifica professionalità degli infermieri (art. 57, lettera d) e come parametro di valutazione della qualità dell’assistenza infermieristica (art. 135, lettera l).
Anche il Codice Deontologico degli Infermieri (FNOPI, 2019) rimarca all’art. 33 il ruolo dell’infermiere nei confronti della documentazione clinica: “L’Infermiere è responsabile della redazione accurata della documentazione clinica di competenza, ponendo in risalto l’importanza della sua completezza e veridicità anche ai fini del consenso o diniego, consapevolmente espresso dalla persona assistita al trattamento infermieristico”.
Dunque, la documentazione assistenziale esplicita il processo di nursing (valutazioni e interventi assistenziali), dando evidenza dell’attività infermieristica, ed ha rilevanza medico-legale in quanto rappresenta una registrazione precisa delle prestazioni effettuate sul singolo utente assistito. L’infermiere, nel redigere la documentazione, deve tenere presenti i requisiti formali e sostanziali che la stessa deve possedere: veridicità, completezza, chiarezza, sistematicità, correttezza formale, rintracciabilità e contestualità.
La Joint Commission raccomanda l’adozione di un protocollo universale (2012) per la corretta esecuzione di procedure elettive, inoltre ha individuato la “cattiva comunicazione” come causa principale degli eventi sentinella (2017). La letteratura ha valutato l’impatto economico di un errato/incompleto passaggio di consegne tra sanitari, con i relativi costi legati alle richieste di risarcimento (Humphrey et al. 2022).
Con il termine inglese “handover” si intende la trasmissione di informazioni sulla situazione del paziente, il trasferimento di responsabilità (anche medico-legale) e controllo sul paziente da un professionista sanitario a un altro, afferenti o meno allo stesso reparto (Girotto et al. 2021).
La Società Italiana di Anestesia Analgesia Rianimazione e Terapia Intensiva – SIAARTI suggerisce delle linee guida per lo sviluppo di strumenti operativi per migliorare l’handover, raccomandando l’adozione della comunicazione scritta in supporto a quella verbale (Maglione et al. 2018). In particolare, viene suggerito di aderire al modello di comunicazione efficace le cui caratteristiche sono riassunte nell’acronimo “5C”, ovvero Concisa, Concreta, Chiara, Corretta, Completa.
Il bisogno di una Cartella Infermieristica Endoscopica nasce intorno agli anni 2000, con varie proposte di schede/cartelle infermieristiche presentate ai Congressi dell’ANOTE – Associazione Nazionale Operatori Tecniche Endoscopiche. La varietà di schede e cartelle infermieristiche reperite ha sollecitato l’Associazione ANOTE-ANIGEA (Associazione Nazionale Operatori Tecniche Endoscopiche – Associazione Nazionale Infermieri di Gastroenterologia e Associati) a creare un gruppo di lavoro per rivedere la letteratura esistente e produrre un documento rispondente alle linee guida internazionali e ai criteri di accreditamento delle società scientifiche nazionali, SIED (Società Italiana Endoscopia Digestiva), ANOTE-ANIGEA (Iori, 2016).
La scheda proposta da ANOTE-ANIGEA si allinea alle indicazioni della Society of Gastroenterology Nurses and Associates – SGNA, suddividendo lo strumento nelle tre fasi (pre-procedura, intra-procedura, post-procedura) indicate dalle Linee Guida americane del 2013, nel rispetto dei requisiti dei Centers for Medicare and Medicaid Services, delle raccomandazioni della Joint Commision e di Accreditation Association for Ambulatory Healt Care (Simonelli et al. 2016). Tale scheda è uno strumento estremamente completo e strutturato, costituito da 4 facciate.
La compilazione di tutte le parti di un simile documento occupa però una parte consistente del tempo di assistenza infermieristica, e gli stessi autori dello strumento paventano il rischio che la scheda non venga accettata dal gruppo professionale o venga compilata parzialmente o in modo frettoloso (Iori, 2016).
La documentazione assistenziale in un ambito altamente specialistico, com’è quello della endoscopia digestiva, può consentire ai professionisti infermieri di tracciare il proprio operato e di introdurre dei criteri di sicurezza in un percorso caratterizzato da attività di tipo ambulatoriale erogate in un tempo limitato su utenti esterni che stazionano nel servizio per il periodo della prestazione stessa. Un tale approccio è già stato proposto relativamente alle prestazioni di colangio-pancreatografia endoscopica retrograda o ERCP (Zamboni, 2014).
Un efficace metodo di handover è rappresentato dal metodo “SBAR”, riconducibile al medico anestesista Michael Leonard (Leonard et al. 2004). SBAR è l’acronimo di Situazione-Background-Accertamento-Raccomandazioni. Una variante è rappresentata dal metodo ISBAR, dove la I indica l’Identificazione del paziente (Tabella 1).
| Identificazione | Dati del paziente (cognome, nome, data di nascita) |
| Situazione | Tipo e modalità di esame richiesto, provenienza, problema attivo/tipo di intervento |
| Background | Dati anamnestici essenziali (allergie, accessi venosi, dispositivi impiantati, stato di gravidanza/allattamento, terapia da sospendere) |
| Accertamento | Informazioni pertinenti oggettive e soggettive, parametri vitali, dolore, stato mentale, cambiamenti neurologici |
| Raccomandazioni | Azioni da intraprendere anche nell’ottica del risk management |
Tabella 1. – Metodo ISBAR.
Il metodo SBAR è adatto sia nella comunicazione verbale che in quella scritta, anche e soprattutto sotto forma di check-list; è utilizzabile in vari contesti professionali, non solo sanitari, ed è raccomandato dall’Organizzazione Mondiale della Sanità (2007), risultando attualmente uno dei più utilizzati in ambito sanitario.
CONTESTUALIZZAZIONE DEL PERCORSO DI MIGLIORAMENTO
L’ambulatorio di endoscopia digestiva dell’ASUR Marche Area Vasta 2- Senigallia è collocato all’interno dello stabilimento ospedaliero, dispone di due sale endoscopiche, due sale risveglio monitorizzate, una sala d’attesa e un locale adibito ad accettazione/segreteria. L’organico infermieristico di base è composto da un infermiere di processo, che cura le fasi di accettazione, monitoraggio in sala risveglio e dimissione, e 2 infermieri per ciascuna sala endoscopica che curano le fasi relative alla procedura endoscopica.
L’attività viene erogata sia in regime ordinario sia in pronta disponibilità per tutto il bacino d’utenza dell’Area Vasta 2 negli orari di chiusura del servizio.
Le modalità di accesso alle prestazioni sono due:
Utenza esterna
– prestazioni in regime ambulatoriale programmato (CUP/screening);
– prestazioni erogate a pazienti inviati dal Pronto Soccorso.
Al momento della programmazione dell’esame endoscopico l’utenza riceve (dalla segreteria dello screening del cancro del colon-retto o dagli sportelli CUP) una informativa comprendente le indicazioni di preparazione all’esame.
Utenza interna
– prestazioni in regime di pre/post-ricovero
– prestazioni erogate a pazienti ricoverati in Unità Operative degli stabilimenti del Presidio Unico di Area Vasta 2.
Nel rispetto delle disposizioni della Direzione Sanitaria ASUR, tutti vengono invitati a indossare la mascherina, igienizzare le mani, mantenere la distanza di sicurezza. Coloro che accedono all’ambulatorio si sottopongono al controllo della temperatura, gli utenti compilano il modulo di autocertificazione che esclude la presenza di condizioni cliniche riconducibili a Covid 19 e di esposizioni a rischio.
OBIETTIVI DEL PROGETTO
Dopo il periodo pandemico che ha duramente colpito la Regione Marche, la successiva riapertura delle agende CUP e l’assestamento dell’organico dell’Endoscopia Digestiva, con 2 infermieri per sala endoscopica (Calderwood et al. 2014) il gruppo infermieristico ha cominciato a interrogarsi su come migliorare la propria operatività. Si è avvertito il bisogno di adottare una modalità condivisa per tracciare il proprio operato e trasferire efficacemente le informazioni relative all’assistenza infermieristica nelle varie fasi, dall’accettazione, fino all’ingresso in sala endoscopica e nel periodo post-procedura fino alla dimissione, che rappresenta un altro momento cruciale, dove il passaggio di informazioni e raccomandazioni post procedura dovrebbe includere laddove possibile anche i famigliari del paziente (Joint Commission, 2018).
L’adozione di strumenti atti ad esplicitare il processo assistenziale permette di omogeneizzare le attività svolte dagli infermieri nei diversi momenti e di tracciare più efficacemente il passaggio di informazioni (e di responsabilità) tra i professionisti sanitari, con lo scopo di garantire la continuità e la sicurezza delle cure.
Un inadeguato handover rappresenta un fattore causale nell’80% di tutti gli eventi avversi, tra cui procedura chirurgica sul lato sbagliato, procedura sbagliata, paziente sbagliato, ritardi nel trattamento, errori di terapia e cadute (Joint Commission, 2018).
A gennaio 2022 gli infermieri della Endoscopia Digestiva dell’ASUR Marche – Area Vasta 2 Senigallia hanno cominciato a riflettere su come poter adattare la scheda prodotta da ANOTE-ANIGEA alla realtà locale, prendendo spunto dal metodo ISBAR per realizzare una scheda “snella” contenuta in una sola pagina, con le caratteristiche grafiche di una check list, in cui gli step di compilazione rispecchiassero i diversi momenti di presa in carico infermieristica del paziente nell’ambulatorio di endoscopia digestiva, dall’accoglienza fino alla dimissione.
I principi seguiti per la creazione della scheda infermieristica sono stati:
– linguaggio semplice e termini comuni della professione;
– struttura basata sulla organizzazione assistenziale;
– pochi item strutturati in una pagina (tipo check-list);
– compilazione facile e veloce.
Pur nella sua sinteticità, la scheda doveva mantenere il proprio valore di documento probatorio e permettere – attraverso la compilazione tempestiva – la ricostruzione dell’iter assistenziale (raccolta informazioni, rilevazione dei rischi e degli eventi indesiderati, valutazione e attuazione degli interventi previsti).
A fine febbraio è stata redatta una prima versione della scheda infermieristica endoscopica, che è stata sperimentata per circa due mesi con il sostegno della coordinatrice e della Direzione Assistenziale. Durante la sperimentazione sono stati apportati piccoli aggiustamenti grafici per una migliore compilabilità seguendo i suggerimenti del gruppo infermieristico.
RISULTATI
Le attività assistenziali sono così suddivise:
– infermiere di processo: riceve l’utenza, rileva la temperatura, copre l’attività di front-office e di segreteria (inserimento dei dati del paziente nel sistema informatico, ricezione delle richieste di esami endoscopici da parte delle UU.OO.) e provvede alla dimissione dell’utente dopo la procedura;
– infermiere “A” di sala: assiste il paziente, durante la gastroscopia (EGDS) mantiene l’utente in posizione corretta, durante la colonscopia (CS) o rettoscopia (RS) manovra lo strumento;
– infermiere “B” di sala: verifica i parametri vitali in corso di esame, collabora il medico ed è responsabile dei prelievi bioptici (preparazione, raccolta dei campioni, allestimento corretto dei contenitori con la documentazione di accompagnamento, invio all’Anatomia Patologica).
Le raccomandazioni della Society of Gastroenterology and Associates – SGNA (2013) sulla documentazione infermieristica in endoscopia digestiva indicano di dettagliare le fasi pre, intra e post procedura.
In base all’organizzazione dell’ambulatorio di endoscopia digestiva, la scheda è stata suddivisa in 5 momenti:
– Accoglienza;
– Valutazione pre-procedura (infermiere di processo);
– Valutazione pre-procedura (infermiere di sala);
– Monitoraggio intra-procedura e somministrazione farmaci;
– Valutazione post-procedura e dimissione.
Accoglienza
Questa fase avviene in segreteria. Gli elementi inclusi in questa parte della scheda (Fig. 1) sono:
– identificazione del paziente e della procedura prevista (Joint Commission International, 2017);
– modalità di accesso all’ambulatorio.
L’infermiere di processo accoglie il paziente, verifica la temperatura corporea, la prenotazione da CUP/screening (l’accesso, come da disposizioni ASUR Marche per il contrasto alla pandemia da Covid19, deve avvenire in prossimità dell’ora dell’appuntamento, per evitare soste nelle aree di attesa), verifica il green-pass di eventuali accompagnatori. L’utente (o un accompagnatore, se nel caso) viene invitato a compilare la parte anagrafica del modulo di consenso informato e la modulistica ambulatoriale Covid19. I dati anagrafici vengono inseriti nel software (i dati caricati vengono poi “richiamati” sulla colonna endoscopica al momento dell’esame. L’infermiere di processo indica la provenienza dell’utente (interna o esterna), specifica la procedura da effettuare in base alla prenotazione CUP/screening o alla richiesta dell’Unità Operativa richiedente l’esame, segnala la modalità di arrivo (mezzi propri, presenza di accompagnatore, trasporto sanitario con i recapiti dell’equipaggio e identificazione del reparto o struttura inviante con relativo contatto telefonico). È possibile evidenziare l’esame eseguito in regime di urgenza.
Se l’utente è autonomo viene poi fatto accomodare in sala d’attesa, mentre l’utente con difficoltà a deambulare o con necessità di O2 o di monitoraggio viene fatto accomodare in una delle sale risveglio.
Valutazione pre-procedura
L’accertamento infermieristico in questa parte della scheda (Fig. 1) comprende:
– valutazione fisica con accertamento dei parametri vitali e del dolore (Burden et al. 2000);
– per l’utenza femminile in età fertile, valutazione di un eventuale stato di gravidanza e se è in atto l’allattamento al seno (American Society for Gastrointestinal Endoscopy – ASGE 2012);
– valutazione bisogni emozionali e psicologici (Burden et al., 2000);
– verifica presenza di accesso venoso;
– verifica presenza di dispositivo impiantato (es. pace-maker).
Relativamente alla valutazione del rischio di cadute (Joint Commission International, 2017) nella fase di accertamento sono stati evidenziati i parametri di attenzione, nello specifico alterazioni della coscienza, della mobilità e dello stato emotivo. Vengono mostrati anche i possibili interventi infermieristici da adottare per ridurre il rischio di cadute accidentali.
È disponibile inoltre uno spazio per segnalare altri eventuali interventi infermieristici e, in calce al riquadro, lo spazio per apporre la firma dell’infermiere di processo.

Figura 1. – Scheda infermieristica: anagrafica, accoglienza e valutazioni pre-procedura.
Al momento dell’ingresso in sala endoscopica si indica l’orario e viene completata la valutazione pre-procedura (Fig. 2).
La valutazione in questa fase viene fatta in presenza del medico e comprende:
– la verifica del mantenimento del digiuno: il paziente può assumere alimenti leggeri fino a 6 ore prima dell’esame, può assumere liquidi chiari fino a 2 ore prima dell’esame, poi deve mantenere il digiuno assoluto (Søreide et al. 2005);
– la verifica dell’avvenuta preparazione intestinale: dieta senza scorie e purga per la colonscopia, un clistere la sera prima e uno la mattina dell’esame per la rettoscopia (Hassan et al. 2013);
– la verifica della sospensione di eventuale terapia antiaggregante o anticoagulante, in base alle raccomandazioni delle linee guida (Veitch et al, 2016);
– presenza del modulo di consenso che poi viene sottoposto al paziente da parte del medico di sala endoscopica. (al paziente è – di norma – già stata fornita una informativa scritta al momento della prenotazione presso gli sportelli CUP. Una informativa scritta è anche fornita nella documentazione fornita dalla segreteria che si occupa di programmare gli appuntamenti dello screening del tumore del colon-retto, mentre per i degenti il consenso viene raccolto dal medico di reparto);
– la presenza di allergie e intolleranze a farmaci, erbe e pollini, alimenti, altre sostanze, mezzi di contrasto e lattice, note all’utente o segnalate da eventuale documentazione clinica di accompagnamento.
Inizia quindi il cosiddetto “time-out” con la check list di sicurezza pre-procedura. Ogni paziente sottoposto a procedura diagnostica, terapeutica o invasiva deve essere monitorato da un infermiere o da personale qualificato. (Society of Gastroenterology Nurses and Associates – SGNA , 2000). La documentazione deve includere l’evento, l’intervento e l’outcome.
Viene verificata la necessità di ulteriori informazioni o se l’utente abbia compreso le informazioni ricevute relativamente alla procedura (Joint Commission, 2012) e la capacità di comprensione delle informazioni fornite (Burden, et al., 2000). Vengono presi in consegna effetti personali di valore – occhiali, ponti o protesi dentarie rimovibili, ecc… – ed è presente l’indicazione della riconsegna dopo la procedura all’utente o ad un eventuale accompagnatore (Potter et al., 2012).

Figura 2. – Scheda infermieristica: anamnesi, time-out e attività intra-procedura.
Si indica quindi l’orario di inizio procedura.
Viene segnalato il posizionamento di accesso venoso periferico (CVP), di monitoraggio parametri vitali (PV), del posizionamento dell’elettrodo neutro (piastra adesiva dell’elettrobisturi) e viene evidenziato il decubito fatto assumere all’utente durante l’esame. L’accesso venoso viene mantenuto durante e dopo la procedura, nella eventualità che debbano essere somministrati farmaci, e viene rimosso in sala risveglio, al momento della dimissione dell’utente.
Monitoraggio intra-procedura
È presente una griglia in cui è possibile indicare (con il rispettivo orario) i parametri vitali all’inizio della procedura, ed eventuali variazioni in corso della stessa (Fig. 2).
Le misurazioni sono relative alla pressione arteriosa non invasiva, alla frequenza cardiaca, alla saturazione parziale di ossigeno e alla eventuale somministrazione di ossigenoterapia indicando il flusso in litri al minuto (Lee et al. 2019).
Viene anche evidenziato il discomfort durante la procedura utilizzando la scala di Gloucester modificata (Società Italiana di Endoscopia Digestiva – SIED, 2018). I valori di discomfort pari o superiori a 4 vengono segnalati al medico per eventuale approfondimento della sedo-analgesia o per la prescrizione di eventuale terapia al bisogno.
Somministrazione farmaci
La griglia per la somministrazione dei farmaci prevede la possibilità di indicare l’orario, sono presenti due campi fissi per la sedo-analgesia e due campi compilabili per altre prescrizioni. Lo spazio in fondo ad ogni colonna permette all’infermiere che somministra di apporre la propria sigla.
É presente una riga per l’effettuazione di prelievi bioptici o altro (es. esame citologico) e lo spazio per la sigla dell’infermiere responsabile della raccolta, preparazione e invio del materiale in Anatomia Patologica.
Alla fine della procedura, viene indicato l’orario e vengono apposte le firme dei due infermieri di sala endoscopica.
Nella facciata posteriore della scheda (Fig. 3) è presente uno spazio utilizzabile dall’infermiere “B” per attaccare le etichette di tracciabilità dell’endoscopio e dello strumentario utilizzato (una copia di queste etichette viene attaccata dal medico sul referto per l’utente).
L’utente, al termine della procedura, viene riaccompagnato in sala risveglio dove viene preso in carico dall’infermiere di processo, che monitora la fase di risveglio dalla sedo-analgesia e cura l’invio delle impegnative dei paganti all’ufficio cassa (Fig. 3).
Viene valutata la presenza di nausea, vomito e distensione addominale, oltre alla valutazione del dolore, con la possibilità di registrare l’intervento infermieristico.
I parametri utilizzati per la valutazione della sedazione sono il livello di coscienza/stato mentale, la valutazione delle vie aeree, respirazione, saturazione ossigeno, del circolo e del movimento. Ad ogni parametro corrisponde un punteggio, o Aldrete Score, con un valore soglia al di sopra del quale è possibile dimettere l’utente. Il paziente è dimissibile in sicurezza se si ottiene uno score maggiore uguale a 9. Con score 8 è necessario un periodo d’osservazione, mentre con score minore o uguale a 7 è necessario il ricovero in terapia intensiva (Aldrete, 2007).
La frequenza delle rilevazioni è determinata dalle condizioni cliniche dell’utente, in base alle valutazioni dell’infermiere e del medico.
Viene quindi registrata la rimozione dell’accesso venoso periferico e l’informazione/educazione sanitaria fornita all’utente a all’accompagnatore relativamente alle raccomandazioni post procedura (es. mantenimento di un periodo di digiuno, evitare cibi e bevande calde, presenza di sanguinamento dal retto, presenza di clip a distanza di alcuni giorni nelle feci, ecc).

Figura 3. – Scheda infermieristica: valutazioni post procedura e dimissione.
CONCLUSIONI
La scheda infermieristica (Fig. 4) elaborata dal gruppo professionale dell’endoscopia digestiva AV2 Senigallia è un documento sistematico, dedicato, contenente una organizzata sequenza di informazioni, costituita da più parti ed è uno strumento adatto per documentare le varie fasi dell’assistenza in un ambulatorio endoscopico.
La riflessione che è stata fatta dal gruppo professionale per la realizzazione di questo documento ha permesso di “ripensare” le attività infermieristiche, migliorando e riorganizzando l’assistenza, attraverso l’esplicitazione del “chi fa che cosa”, e facilitando il passaggio di consegne tra i colleghi che intervengono nelle varie fasi.
Dal punto di vista della gestione del rischio, la scheda infermieristica:
– fornisce una serie di controlli sui punti critici dell’assistenza al paziente prima, durante e dopo la procedura;
– favorisce la comunicazione tra i professionisti dell’équipe;
– traccia l’esecuzione di attività essenziali;
– responsabilizza i professionisti sanitari;
– permette di rilevare eventuali errori prima che portino all’evento avverso;
– promuovere la cultura della sicurezza.
La scheda, approvata al termine del periodo di sperimentazione, fa parte della documentazione ambulatoriale che viene archiviata per 10 anni (ASUR, 2017) costituita dal referto medico, dal consenso informato e dalla scheda infermieristica.
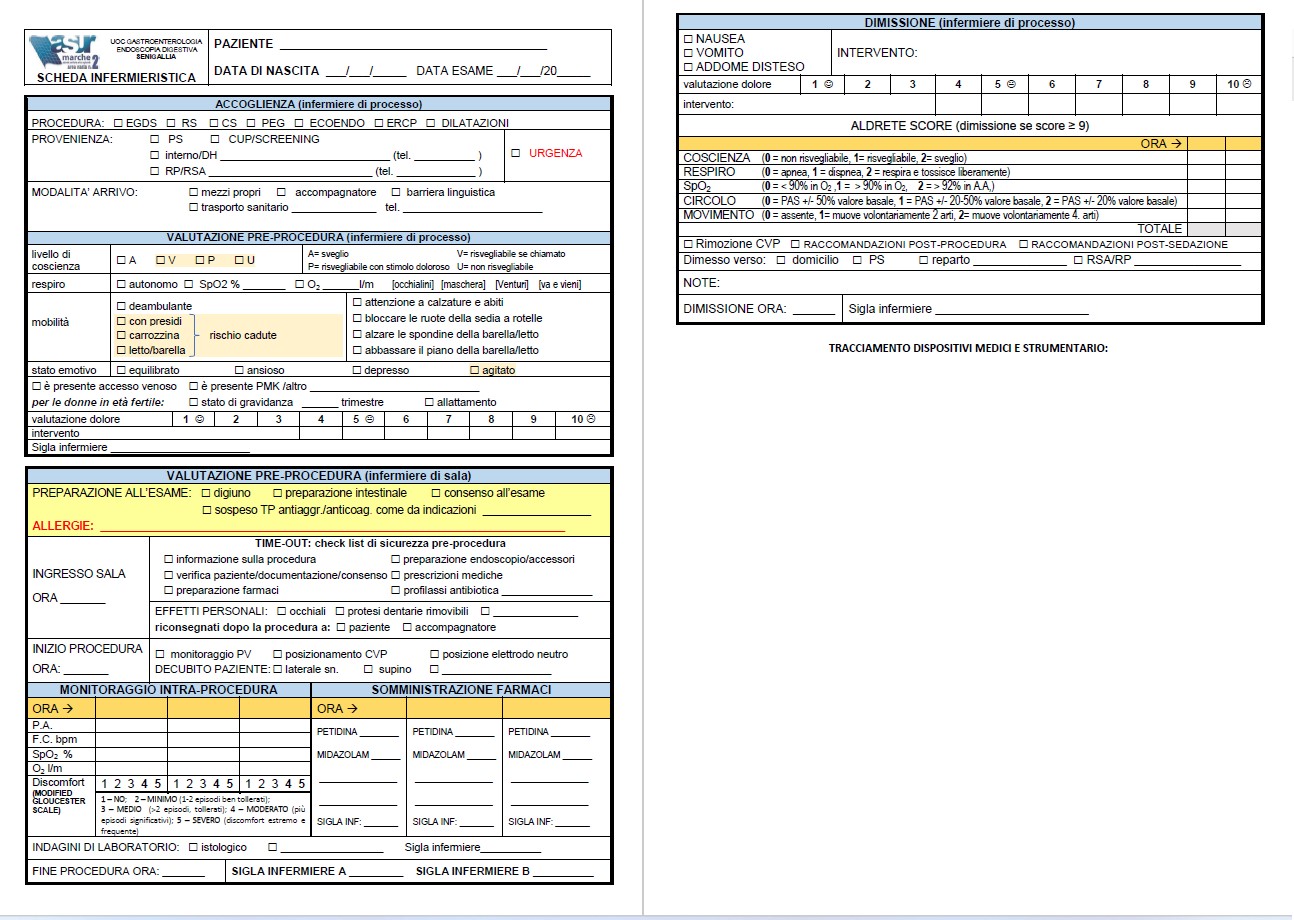
Figura 4. – Scheda infermieristica: valutazioni post procedura e dimissione.
Termini e definizioni
FASE INTRA-PROCEDURA = comincia con il time-out e l’inizio della sedazione fino al completamento della procedura diagnostica o terapeutica.
FASE POST-PROCEDURA = è il periodo di tempo dal termine della procedura diagnostica o terapeutica fino alla dimissione del paziente.
FASE PRE-PROCEDURA/ACCOGLIENZA = è il periodo di tempo precedente all’ingresso del paziente nella sala endoscopica.
TIME-OUT = è riferito al processo di verifica che viene fatto immediatamente prima di iniziare la procedura in cui i membri del team concordano in linea di massima il paziente corretto, il luogo di procedura corretto, la procedura corretta (Joint Commission, 2013).
PROTOCOLLO UNIVERSALE = è il processo progettato per evitare il paziente sbagliato, il sito chirurgico sbagliato, e comporta tre componenti: una verifica pre-procedura, la marcatura del sito, il time out (Joint Commission, 2012).
SEGNI VITALI = comprendono TC, FC, FR, PA, presenza di dolore, saturazione di ossigeno. Gli elementi possono variare in relazione con le fasi della procedura e le direttive istituzionali.
Conflitto di interessi
Si dichiara l’assenza di conflitto di interessi. Tutti gli autori dichiarano di aver contribuito alla realizzazione del manoscritto e ne approvano la pubblicazione.
Finanziamenti
Gli autori dichiara di non aver ottenuto alcun finanziamento e che lo studio non ha alcuno sponsor economico.
Ringraziamenti
Si ringraziano tutti i colleghi infermieri della endoscopia digestiva di Senigallia per la collaborazione nella realizzazione di questo percorso di miglioramento.