INQUADRAMENTO GENERALE
Il posizionamento di un accesso venoso, per la somministrazione della terapia infusionale, rappresenta una delle più comuni esperienze invasive a cui il paziente è sottoposto in ambito ospedaliero (Beecham, 2021).
I cateteri venosi periferici (CVP) sono il dispositivo di accesso vascolare più utilizzato, circa nel 90% dei pazienti ricoverati (Fernández-Ruiz, 2014). In Italia, nel 2016, si stima un impiego di circa 32.8 milioni di CVP (iData Research, 2017).
Nella pratica clinica vengono impiegati per un periodo di tempo limitato, per infusioni di sostanze a basso rischio lesivo, ma anche per infusioni di farmaci particolarmente irritanti per l’endotelio vascolare.
La durata in sede del dispositivo, anche ben posizionato, pur rispettando le caratteristiche del vaso e del sito cutaneo di inserzione (exit-site), è spesso al centro di discussioni, tuttavia il funzionamento dei CVP risulta gravato da complicanze anche in tempi inferiori rispetto a quanto indicato (Webster, 2019).
I pazienti con “vene difficili” da reperire rimangono una sfida per gli operatori sanitari, i molteplici tentativi di inserimento fallito sono angoscianti per i pazienti e le loro famiglie (Civetta et al., 2019; Helm, 2015), possono causare ritardi nel trattamento, maggiori costi e possono richiedere l’inserimento di un Catetere Venoso Centrale (CVC), aumentando i rischi di complicanze (Au et al., 2012).
All’inizio del nuovo millennio hanno iniziato ad affermarsi nella pratica clinica tre grandi progressi destinati a rivoluzionare gli accessi vascolari ad ogni livello (indicazioni, impianto, gestione), si pensi alla venipuntura eco-guidata, all’affermarsi della evidence-based practice e alla “riscoperta” dei PICC (Peripherally Inserted Central Catheter).
Nasce quindi, all’inizio del secolo e si consolida con grande rapidità, la consapevolezza del ruolo fondamentale dell’ecografo nel reperimento degli accessi vascolari, dell’importanza di basare i propri comportamenti clinici sull’evidenza e delle nuove possibilità offerte dai PICC di nuova generazione, inseriti per via ecoguidata (Vezzani, 2013).
In accordo con le più recenti evidenze (Gorski LA, 2021), la tecnica ecoguidata permette di ottenere vantaggi nel posizionamento del catetere anche in mancanza di accessi venosi periferici visibili, di allontanare la sede di inserzione del device dalla piega del gomito eliminando il traumatismo diretto del catetere nel lume del vaso, legato al movimento dell’avambraccio e riducendo le complicanze meccaniche, soprattutto in quei casi in cui il paziente è scoagulato, situazione tutt’altro che infrequente nel paziente cardiologico.
La scelta del device appropriato non è più empirica ma ragionata secondo algoritmi dedicati che ne pongono le indicazioni come, lo scarso patrimonio venoso periferico, il trattamento endovenoso previsto per più di 6 giorni, terapie antibiotiche prolungate e tutti quei casi nei quali il cateterismo venoso ad accesso centrale è sovradimensionato o comporta rischi proibitivi in termini di complicanze meccaniche (Pirutti, 2019).
I PICC e i Midline sono accessi venosi a medio-lungo termine, destinati ad un utilizzo sia continuo che discontinuo, intra o extra-ospedaliero. Sono costruiti con materiali ad alta biocompatibilità e vengono inseriti attraverso l’incannulamento di una vena periferica dell’arto superiore con la guida ecografica. Il PICC è un catetere centrale a inserimento periferico, ovvero la sua punta viene posizionata in prossimità della giunzione tra vena cava superiore ed atrio destro e consente quindi tutti gli utilizzi tipici dei CVC “classici”: misurazione della PVC (pressione venosa centrale), infusione di soluzioni ipertoniche (osmolarità superiore a 800 mOsm/litro), somministrazione di farmaci basici (pH >9), acidi (pH <5), vescicanti o irritanti l’endotelio e il prelievo ematico. La verifica della posizione della punta può essere effettuata, durante l’inserimento del device, con il metodo dell’ECG endocavitario (INS., 2021).
Il Midline, invece, è un catetere periferico, la sua punta infatti rimane a livello della vena succlavia o comunque in posizione “non centrale”, rimane utilizzabile per terapie farmacologiche e nutrizionali compatibili con la via periferica (osmolarità < 800 mOsm/l, pH tra 5 e 9, farmaci non vescicanti e non irritanti per l’endotelio) e per il prelievo di campioni ematici. Le raccomandazioni del CDC di Atlanta 2011 (Atlanta, 2011) raccomandano fortemente (categoria IB) l’utilizzo di cateteri PICC o Midline quando la durata della terapia endovenosa sarà maggiore di 6 giorni.
CONTESTUALIZZAZIONE DEL PERCORSO
La pratica assistenziale infermieristica fa nascere quesiti di ricerca utili a migliorare gli aspetti legati alla cura dell’assistito.
L’accesso vascolare periferico (CVP) risulta spesso complicato in pazienti con patrimonio venoso compromesso “Difficult Intravenous Vascular Access” (DIVA) (Loon, 2016), in particolare nei soggetti anziani.
Il progressivo invecchiamento demografico (entro il 2050 la proporzione di anziani tenderà a raddoppiare, passando dall’11% al 22% della popolazione totale) infatti, parallelamente all’aumentata aspettativa di vita, ha tracciato un nuovo concetto di anziano che, soprattutto nei paesi ad alto reddito, è portatore di patologie cardio e cerebrovascolari e di disturbi neuropsichiatrici, tra cui la depressione, la malattia di Alzheimer e le altre forme di demenza (Istituto Superiore di Sanità).
Tale quadro determina, in molteplici casi, la necessità di somministrare terapie infusive prolungate che quindi rendono opportuna la presenza di un accesso vascolare stabile, sicuro e duraturo senza necessariamente dover ricorrere posizionamento di un CVC.
OBIETTIVI DEL PERCORSO
Nella dinamica evoluzione migliorativa che ha coinvolto tutti i livelli e contesti di cura, dal 2014, anche all’interno del Centro Cardiologico Monzino di Milano (CCM), è iniziato un percorso di miglioramento con lo specifico obiettivo di creare un gruppo, di esclusiva competenza infermieristica, per il posizionamento e la gestione degli accessi vascolari ecoguidati: il “Vascular Access Team” (VATeam).
Il VATeam si è prefissato lo scopo di preservare il patrimonio venoso dei pazienti ricoverati al CCM, garantire la sicurezza dell’accesso vascolare, ottimizzare le risorse umane e materiali.
PROGETTAZIONE E IMPLEMENTAZIONE
Il CCM, nato nel 1981, è stato il primo ospedale in Europa dedicato esclusivamente alla cura delle malattie cardiovascolari. Nel 1992, è diventato Istituto di ricovero e cura a carattere scientifico (IRCCS). Dispone di 219 posti letto accreditati suddivisi tra Area cardiologica critica, Area chirurgica cardiovascolare, Area cardiologica interventistica, Area aritmologica e elettrofisiologia; diagnostica per immagini, con ecocardiografia tridimensionale, risonanza magnetica e TAC cardiaca; una centrale di telemedicina cardiovascolare e pronto soccorso specialistico.
Il primo passo, per la creazione del VATeam, è stato quello di istruire e formare adeguatamente gli infermieri coinvolti.
Nel 2014, due infermieri del CCM, uno della Unità di Terapia Intensiva Cardiologica (UTIC) e uno del laboratorio di elettrofisiologia, sono stati certificati presso la Società Italiana Gestione ed Impianto Accessi Vascolari (SIGIAV) dell’Azienda Ospedaliera Universitaria di Pisa.
Il corso ha fornito nozioni e competenze riguardo l’indicazione, il posizionamento e la gestione degli accessi vascolari eco-guidati (PICC e Midline).
Nel 2015, visto il crescente numero di impianti, sono stati implementati dei corsi di formazione, direttamente all’interno del CCM, per altri 2 infermieri che hanno conseguito la certificazione come impiantatori di PICC/Midline e accessi venosi ecoguidati, entrando così a far parte del VATeam.
Nel 2016, il VATeam ha formato, in ogni reparto del CCM, un infermiere di riferimento che fungesse da collegamento con il team per le indicazioni al posizionamento di tali device, in modo da intercettare, in tempi brevi, i pazienti candidabili a questi tipi di presidi vascolari.
Da ottobre 2017 il VATeam fornisce il supporto ecografico anche al punto prelievi e al servizio ricoveri per l’utenza con difficoltà di reperimento dell’accesso vascolare, classificata come “DIVA”.
Convinti che, oltre che l’esperienza sul campo, sia necessaria competenza certificata, dal 2018 è stato avviato, con l’Università degli Studi di Milano, il “Corso di perfezionamento per incannulamento vascolare con supporto ecografico”.
Il Corso, la cui docenza è prevalentemente infermieristica, mira a fornire conoscenze teorico-pratiche riguardo l’indicazione, il posizionamento e la gestione degli accessi vascolari eco-guidati, tra i quali PICC e Midline.
Il team è tuttora costituito esclusivamente da infermieri, ma si avvale della collaborazione di un microbiologo e di un infettivologo, per la gestione di eventuali complicanze infettive.
I componenti del VATeam non sono dedicati esclusivamente al posizionamento e gestione degli accessi vascolari ma, se ne occupano su chiamata e parallelamente alle attività dei reparti a cui afferiscono.
RISULTATI
Dal 2014 ad oggi (luglio 2021), l’attività del VATeam è cresciuta progressivamente, è aumentato il numero degli impianti sia di Midline che di PICC (Grafico 1).
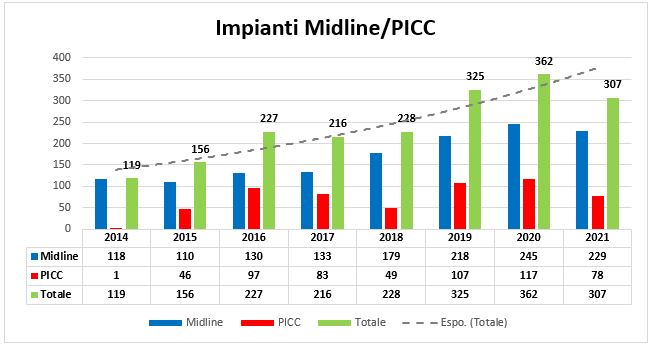
Grafico 1. – Numero di impianti di PICC e Midline al CCM.
Da ottobre 2017 a luglio 2021, è aumentato anche il numero delle chiamate di intervento da parte dei vari reparti e servizi per la gestione degli accessi vascolari in pazienti DIVA (Grafico 2).
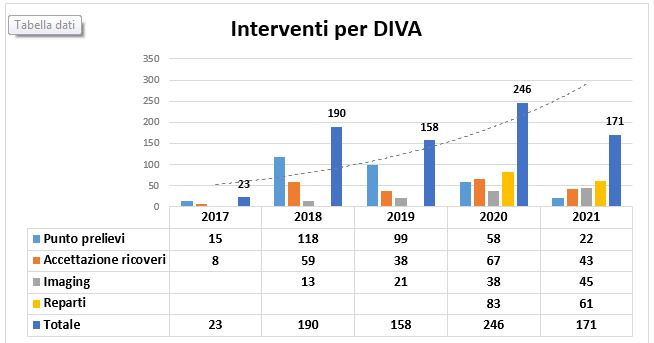
Grafico 2. – Numero di interventi per i pazienti con DIVA.
CONCLUSIONI
Preservare il patrimonio venoso periferico dei pazienti non può non prescindere da una completa valutazione che l’infermiere deve effettuare in modo continuo durante l’intero percorso diagnostico-terapeutico dell’utente.
Il VATeam ha utilizzato l’ecografia per il posizionamento dei vari dispositivi, sia di PICC e Midline, che di CVP nel paziente DIVA.
Ciò ha permesso di evitare molteplici tentativi di inserimento che avrebbero portato ad un disagio per il paziente, ritardi sia delle terapie endovenose che dell’esecuzione di esami diagnostici e ad un aumento dei costi (Helm, 2015).
Inoltre, per quanto riguarda il posizionamento dei PICC, la metodica di verifica della posizione della punta utilizzata (INS., 2021), ha evitato ai pazienti inutili esposizioni radiologiche con spostamenti, ritardi e costi aggiuntivi.
In ultimo, l’uso routinario dell’adesivo tissutale in sede di impianto dei cateteri a sigillo dell’exit site, come raccomandato da linee guida (INS., 2021), ha ridotto le manipolazioni, i cambi di medicazione (Santoro, 2019) e il discomfort del paziente (Kelly-O’Flynn, 2020).
Nonostante l’attività del VATeam si vada a sommare a quella routinaria, i membri che lo compongono sono in ogni modo gratificati dalla soddisfazione dell’utenza e dal riconoscimento da parte dei colleghi.
Il 2020, anno dell’emergenza Covid-19, ha visto crescere le richieste di intervento dai reparti (Grafico 2), infatti, nonostante una riduzione delle attività ospedaliere in elezione, il VATeam ha risposto anche alle chiamate per i pazienti infetti, per i quali si è preferito utilizzare la metodica ecoguidata per il reperimento dell’accesso venoso.
In tale contesto, per i criteri di scelta, di introduzione e mantenimento dei diversi dispositivi, abbiamo dovuto rivedere il processo decisionale dell’accesso venoso, facendo riferimento al bundle GAVeCeLT per l’accesso vascolare nei pazienti Covid-19 (Scoppettuolo, 2020).
Da sottolineare che, soprattutto per questi pazienti, l’utilizzo del PICC vs CICC (Catetere Centrale ad Inserzione Centrale) presenta numerosi vantaggi in quanto completamente scevro di rischi di complicanze pleuropolmonari, non richiede la posizione supina per il suo posizionamento (spesso impossibile per i pazienti Covid-19) e può essere impiantato con l’assistito in decubito ortopnoico e, in casi estremi, anche pronato (Kelly, 2021). Questo tipo di approccio lascia inoltre svincolato il collo, in caso di ventilazione non invasiva (con maschera o casco), rendendo accessibili i vasi venosi sovraclaveari per un’eventuale incannulazione per ECMO (Ossigenazione ExtraCorporea a Membrana).
L’uso dell’ecografia per il reperimento dell’accesso venoso, come da linee guida (INS., 2021), ha diminuito i tentativi inefficaci e i tempi di incannulazione, inoltre, l’aderenza all’uso dei dispositivi di protezione individuale (DPI) imposta dall’emergenza Covid-19, da sempre utilizzate dal Team, ha ridotto l’esposizione degli operatori all’ambiente contaminato e al paziente infetto.
Conflitto di interessi
Si dichiara l’assenza di conflitto di interessi.
Finanziamenti
Gli autori dichiarano di non aver ottenuto alcun finanziamento e che lo studio non ha alcuno sponsor economico.