PREMESSA
Ogni giorno in Italia operano decine e decine di equipaggi sanitari militari con il compito di assistere sul posto il personale impegnato in attività operative o di addestramento. Nella maggior parte dei casi, tali assetti sono costituiti da un mezzo di soccorso equipaggiato e da un team costituito da un Maresciallo infermiere, da una figura tecnica di supporto con competenze di primo soccorso e da un ambulanziere con il compito di autista.
Stante la realtà nazionale, tale sistema organizzativo viene definito di II livello o Mezzo di Soccorso Intermedio (MSI); mentre il I livello o Mezzo di Soccorso Avanzato (MSA) è dotato di medico ed infermiere (ambulanza, automedica, idroambulanza, elicottero), il III livello o Mezzo di Soccorso Base (MSB) di personale tecnico adeguatamente addestrato.
L’impiego di tali equipaggi sanitari ha l’obiettivo di garantire un’assistenza sanitaria cosiddetta di aderenza alle truppe impiegate in addestramento o in operazioni sul territorio nazionale, in luoghi talvolta impervi e difficili da raggiungere dai mezzi comunemente utilizzati dal 118, al fine di ridurre al minimo i tempi di intervento in caso di eventi infortunistici e di aumentare le chance di sopravvivenza delle vittime con lesioni tempo dipendenti.
La scelta di impiegare un II livello nell’assistenza in emergenza extraospedaliera appare in linea con la realtà italiana. Da uno studio del 2019 dell’Associazione FIASO che rappresenta la maggior parte delle Aziende Sanitarie italiane, è scaturito che le ambulanze con il medico a bordo sono solo il 15%; in questo modo la presenza di personale medico nelle Unità operative mobili, in coordinamento con le unità infermierizzate, è in grado di garantire l’assistenza ai pazienti in codice rosso che rappresentano circa il 5% degli interventi.
Gli infermieri militari hanno un ruolo strategico nel sistema di emergenza territoriale. Se adeguatamente formati e ben integrati nel sistema di emergenza regionale rappresentano il punto di collegamento con la Centrale Operativa 118 (CO 118) e sono in grado di gestire i bisogni assistenziali dei pazienti in qualsiasi momento delle fasi di soccorso e trasporto.

I criteri operativi sono orientati al raggiungimento dell’obiettivo di destinare il paziente giusto all’ospedale giusto nel tempo giusto tenendo in considerazione fra l’altro che, in caso di shock emorragico instabile, non basta considerare il tempo di arrivo in ospedale ma il tempo necessario all’attivazione di quanto idoneo per provvedere al controllo della fonte emorragica.
Il trauma maggiore fa parte delle patologie ad alta complessità i cui esiti, in termini di mortalità e di disabilità, dipendono dal fattore tempo e dalla qualità degli interventi assistenziali messi in atto nel percorso dalla fase pre-ospedaliera, all’ospedale, fino alla riabilitazione.
Numerosi studi internazionali hanno documentato una percentuale di decessi da trauma potenzialmente evitabili attraverso l’attuazione di sistemi di assistenza specificamente organizzati. Anche in Italia si è potuto constatare come lo sviluppo di sistemi integrati di assistenza per questa patologia consenta il raggiungimento di risultati significativi sia in termini di mortalità sia in termini economici. Al fine di contribuire a ridurre le morti evitabili, anche gli equipaggi militari vanno integrati nel sistema di emergenza – urgenza della regione in cui prestano la loro attività. Per poter raggiungere tale obiettivo è necessario che l’Infermiere militare ed il personale di supporto sia formato sulle buone pratiche clinico – assistenziali, sia a conoscenza dei protocolli operativi della Centrale 118 della Regione in cui presta la propria attività ed abbia la stessa formazione dei colleghi civili.

Le energie profuse per raggiungere un tale livello di formazione e di integrazione sono un investimento importante per la tutela della salute in Italia e all’estero degli appartenenti alle Forze Armate in quanto l’integrità fisica del personale rappresenta la massima priorità e costituisce un elemento imprenscindibile di garanzia dell’efficienza operativa; “…in ogni momento, l’Amministrazione Difesa è responsabile della salute dei propri uomini e ha il dovere giuridico di fornire un’adeguata assistenza sanitaria al personale ovunque impiegato…” (Codice di Ordinamento Militare, D. Lgs. 66/2010). Inoltre, il fatto che il personale impegnato in operazione sia conscio della disponibilità sul posto di un team sanitario preparato e organizzato in caso di incidente, lo mette nelle migliori condizioni per svolgere l’attività addestrativa.
A secondo che il supporto sanitario avvenga sul territorio nazionale o all’estero nelle Missioni internazionali, vi sono importanti differenze normative di riferimento e diversi Percorsi Diagnostico Terapeutico Assistenziali (PDTA) per la gestione delle situazioni emergenziali. Quello trattato nello studio è il supporto sanitario e i PDTA attuati in ambito nazionale che devono soddisfare le leggi, le norme e le prescrizioni del sistema previste a livello nazionale e regionale.

CONTESTUALIZZAZIONE
La formazione e l’impiego del Maresciallo Infermiere è paragonabile e sovrapponibile a quella dei colleghi civili con l’aggiunta di una componente specifica che, attraverso una formazione complementare, gli consente di lavorare in situazioni particolari nelle Missioni all’estero. Egli svolge con autonomia professionale le specifiche funzioni e gli è attribuita la piena responsabilità e gestione delle attività di assistenza infermieristica in conformità a quanto previsto dalla Legge 1 febbraio 2016, n. 43. Per quel che riguarda l’attività in emergenza extraospedaliera sono da considerare i due possibili ambiti di impeigo: quando è impiegato fuori dal territorio nazionale, tale professionista ha il compito di garantire l’assistenza del contingente italiano e degli altri Paesi con cui si trova ad operare (in tali contesti sono abilitati al supporto anche avanzato delle funzioni vitali nella fase di preospedalizzazione del traumatizzato); in Italia, oltre che in aderenza alle attività operative e di addestramento, nella visione del duplice uso sistemico della professione, l’Infermiere militare viene sempre più impiegato a supporto delle istituzioni civili in occasione di grandi eventi, di attività di protezione civile, di risposta nelle maxiemergenze.
Allo stato attuale esiste un gap formativo e di impiego del personale sanitario militare attivo nell’emergenza extraospedaliera in Madrepatria in quanto non è previsto l’addestramento contemplato per i professionisti civili, non sono previsti programmi per il suo adeguamento al Sistema Integrato per l’Assistenza al Trauma e ai PDTA regionali, con il rischio di una gestione del trauma maggiore non conforme alle evidenze scientifiche e alle consolidate procedure assistenziali.
Il duplice uso sistemico e la resilienza nell’Infermieristica militare
Dal secondo dopoguerra in poi, si è assistito ad un crescente uso dello strumento sanitario militare nazionale in compiti non prettamente militari; oltre alle attività di assistenza in Patria a favore del personale militare e dei civili che afferiscono agli ospedali militari, la Sanità militare assolve ai compiti della “quarta missione” (le prime tre missioni riguardano la difesa dello Stato, degli spazi europei ed atlantici e il contributo alla pace internazionale) in quanto “le Forze Armate concorrono alla salvaguardia delle libere istituzioni e svolgono compiti specifici in circostanze di pubblica calamità e in altri casi di straordinaria necessità ed urgenza” (art.89 Codice Ordinamento Militare). Il duplice uso delle capacità della Sanità militare a supporto della resilienza nazionale interessa tutte le risorse a disposizione, siano esse professionali che materiali da realizzare nell’ambito di un nuovo concetto di Approccio Nazionale Multi – Dimensionale (ANMD), che sia predeterminato e sistemico, in aderenza al portato normativo di riferimento.
La resilienza è la chiave di volta per dare la migliore risposta a tutto ciò che possa perturbare la sicurezza, la stabilità interna e la governabilità del Paese. Il termine resilienza quando associato a un sistema sociale organizzato assume il significato di capacità alla sopravvivenza, adattamento e miglioramento di fronte allo stress e al cambiamento, resistenza agli shock, capacità a riorganizzare e a ricostruire quando è necessario. Nel caso delle organizzazioni sanitarie, la resilienza si può identificare come la capacità a far fronte in modo multi dimensionale ai disastri, alle emergenze e alle crisi su larga scala sul territorio nazionale.
Il supporto sanitario nell’ambito della North Atlantic Treaty Organization (NATO)
I principi fondamentali del supporto sanitario in operazioni sono delineati dalla principale Standardization Agreement (STANAG) NATO AJP 4.10 (A), già ratificata dalla Difesa, dalla quale sono stati tratti gli elementi di interesse per la definizione della corrispondente dottrina nazionale interforze. Ribadendo l’importanza della resilienza come risposta sistemica, la NATO ha obbligato i Paesi che ne fanno parte ad abbracciare una politica volta ad assicurare all’estero livelli di cura paragonabili a quelli erogati in Patria. Come osservato nella dottrina “Principi e politiche di supporto medico” (MC 326-3), lo scopo del supporto sanitario militare per le operazioni è quello di garantire servizi tempestivi ed efficaci per ottenere risultati di assistenza sanitaria equivalente alla migliore pratica medico/assistenziale.
Obiettivi
Questo studio mira a evidenziare la necessità da parte dell’equipaggio militare di emergenza di II livello di seguire il PDTA del Trauma maggiore previsto nella regione in cui viene prestato il soccorso al fine di ottimizzare il percorso diagnostico terapeutico anche nell’ottica del duplice uso sistemico dello strumento militare.
Malgrado esistano differenti PDTA nelle 20 regioni e nelle due provincie autonome di Trento e Bolzano, lo scopo è quello di sottolineare l’importanza di mantenere lo stesso standard operativo ed assistenziale ovunque gli equipaggi militari siano impiegati e di considerare lo sforzo profuso per il raggiungimento dell’obiettivo non come un costo ma come una palestra in cui vengono continuamente allenate le capacità professionali, gestionali e di comunicazione dei professionisti impiegati, in modo da trasformare la lezione appresa in risposte dottrinali, operative e di miglioramento delle proprie capacità attraverso un processo di resilienza, oltre che nell’impiego sul territorio nazionale in caso di maxiemergenze o di grandi eventi, anche nei contesti di impiego fuori dai confini nazionali.
Il Sistema Integrato per l’Assistenza al Trauma maggiore
Si definisce “Trauma Maggiore” la condizione clinica caratterizzata da uno o più dei criteri clinici (Tabella 1) e/o situazionali (Tabella 2) e che ha un’alta probabilità di presentare lesioni configurabili come “Trauma grave”, cioè un’Injury Severity Score > 15. Possono esistere variazioni dei criteri tra una Regione e l’altra.
| Tabella 1 – Criteri clinici trauma maggiore | |
| A | Glasgow Coma Scale < 13 |
| B | P.A.: < 90 mmHg (adulto) |
| C | Frequenza Respiratoria: < lO o > 29 nell’adulto; frequenza respiratoria < 20 o > 29 nel lattante (età < l anno) o necessità di sostegno ventilatorio |
| D | RTS < Il o PTS < 9 |
| E | Ferite penetranti alla testa, collo, tronco o alle estremità, prossimalmente a gomito o ginocchio |
| F | Trauma da schiacciamento torace/addome/pelvi |
| G | Instabilità o deformità della parete toracica (ad esempio lembo costale mobile); |
| H | Fratture craniche aperte o depresse |
| I | Fratture pelviche |
| J | Frattura di almeno 2 ossa lunghe prossimali (femore e/o omero) |
| K | Trauma associato ad ustione di 2° o 3° grado > 15% superficie corporea |
| L | Ustioni di 2° o 3° grado> 30% superficie corporea o interessanti le vie aeree |
| M | Trauma del rachide con deficit neurologici (anche sospetti) |
| N | Amputazione prossimale (Polso/caviglia), pollice o dita multiple, con possibilità di recupero |
| O | Schiacciamento, scuoiamento, maciullamento o assenza di polso ad una estremità. |
| Tabella 2 – Criteri situazionali trauma maggiore | |
| A | Caduta da un’altezza di oltre 5 metri per l’adulto; cadute da oltre tre metri, o comunque da tre volte la propria altezza per i bambini di età < 15 anni; |
| B | Pedone urtato e proiettato a> 3 mt. dal punto di impatto con veicolo |
| C | Arrotamento |
| D | Intrusione lamiere abitacolo (tetto incluso) > 30cm. lato paziente o >45 cm. lato opposto |
| E | Precipitazione veicolo> 3 mt |
| F | Occupante veicolo proiettato (sbalzato) all’esterno dopo impatto |
| G | Ciclista/motociclista proiettato (sbalzato) > 3 mt. rispetto al punto d’impatto |
| H | Presenza soggetto deceduto per trauma nello stesso veicolo |
| I | Può essere comunque definito trauma maggiore il caso specifico che a giudizio del sanitario intervenuto, si configura come tale (es. paziente “fragile” per fascia di età, presenza di comorbilità multiple, uso di farmaci anticoagulanti, intossicazioni, gravidanza, etc). |
Il Sistema Integrato per l’Assistenza al Trauma (SIAT), all’interno del quale devono configurarsi i Teams di emergenza sanitaria militare, è la condizione ritenuta necessaria per garantire un’adeguata assistenza al traumatizzato maggiore in tutte le fasi del soccorso. L’obiettivo fondamentale è assicurare un trattamento efficace e definitivo delle lesioni ai pazienti più gravi, con risorse e teams multidisciplinari specializzati nell’assistenza ai traumi, anche attraverso la creazione di percorsi che prevedano il trasporto del paziente non necessariamente al presidio ospedaliero più prossimo al luogo dell’evento ma al luogo di cura più appropriato per le sue condizioni cliniche. Infatti, per il buon esito dell’intero percorso clinico – assistenziale occorre valutare le condizioni del paziente per identificare le priorità di trattamento immediato, il tipo di soccorso più idoneo e la scelta dell’ospedale di destinazione.
Il processo di presa in carico deve essere incentrato sul paziente stesso, limitando al massimo gli spostamenti per diagnostiche e chirurgia e fornendo, anche in itinere, lo stesso e continuo livello di trattamento e monitoraggio delle funzioni vitali. Secondo quanto previsto dal D.M. 70/2015, il SIAT è disegnato secondo un modello “hub & spoke” (letteralmente mozzo e raggi), intendendo come hub l’ospedale in grado di prestare le cure più adeguate in caso di trauma grave e spoke l’ospedale che non può essere risolutivo e che quindi deve trasferire il paziente alla sede hub. Per la funzionalità di questo modello risultano fondamentali i trasporti in emergenza e la loro professionalizzazione.
L’accesso ai presidi di Pronto Soccorso per traumi (hub), di pazienti traumatizzati gravi, deve essere limitato al massimo per non sovraccaricare il sistema, prediligendo strutture maggiormente idonee al trattamento per competenze e servizi di supporto ed effettuata solo in situazioni particolari (es. intervento con ambulanza non medicalizzata e distanza dallo spoke più vicino sensibilmente superiore). La rete per il trauma prevede inoltre collegamenti con Centri, regionali o sovra regionali, che svolgono funzioni particolarmente specifiche: Centro Grandi Ustionati, Unità Spinali Unipolare, Camera Iperbarica, Centro per il trattamento delle amputazioni traumatiche e microchirurgia, Centro antiveleni.
Il processo di gestione del trauma maggiore da parte di un MSI militare
L’analisi prende in considerazione la gestione di una vittima di un incidente sul territorio nazionale durante un’attività addestrativa (lancio con paracadute, esercitazione a fuoco, discesa dalla torre, ecc.) che riporta un trauma maggiore e viene assistito da un team sanitario militare di II livello.
Raggiunto l’infortunato, il Maresciallo Infermiere Team Leader, inizia la valutazione, in primis dell’ambiente, che deve essere in sicurezza, in secundis delle condizioni cliniche della persona. In particolare:
• Applica il protocollo di trattamento secondo le Linee guida ILCOR (Prehospital Trauma Care Advanced);
• In caso di paziente scompensato con parametri alterati in A-B-C-D-E, o dinamica maggiore chiama la CO 118 nel momento in cui rileva il parametro alterato, altrimenti alla fine della sequenza Secondary e comunque prima di partire per l’ospedalizzazione dell’infortunato;
• In base ai segni/sintomi individuati o riferiti dal paziente (es. dolore), mette in atto il protocollo stabilito e, se abilitato al soccorso avanzato, in accordo con il medico della CO, somministra farmaci e liquidi;
• In caso di paziente instabile o dinamica maggiore chiede l’intervento del soccorso avanzato o opta per un rendez vous in accordo con la CO 118;
• Effettua il triage attribuendo un codice colore (verde, giallo, rosso e in alcune situazioni nero);
• In accordo con la CO 118, stabilisce il luogo del rendez vous con il soccorso avanzato o la destinazione dell’eventuale trasporto del paziente nel pronto soccorso più idoneo, che non è sempre il più vicino, ma piuttosto quello della struttura che è in grado di accogliere la particolare tipologia di paziente.

Comunicazione con la CO e il PS
Le informazioni necessarie per una corretta attivazione delle risorse ospedaliere vengono fornite dal Maresciallo infermiere alla CO 118 e da questa al Pronto Soccorso di destinazione che provvederà a registrare gli elementi anamnestici necessari tra cui:
• Numero pazienti, età e sesso, gravidanza
• Criterio/criteri di trauma maggiore
• Ora stimata di arrivo
• Eventuali particolari condizioni per quanto riguarda i dispositivi di protezione
• Tipologia di mezzo intervenuto
• Dinamica sintetica evento
• Ipotensione (PA < 90): SI -NO
• GCS (grado) e anisocoria: SI -NO
• Intubazione: SI -NO -fallita
• Attivazione Protocollo sangue (SI -NO)
All’arrivo dell’equipaggio il Maresciallo infermiere comunica al PS:
• Tipologia e scenario intervento;
• Segni vitali iniziali;
• Possibili lesioni sospettate;
• Provvedimenti forniti;
• Evoluzione clinica (segni vitali modificati);
• Consegna una copia compilata della scheda di intervento.
Centralizzazione primaria
La Centrale Operativa, ricevute le informazioni dal personale dell’equipe coordinata dal Maresciallo infermiere sulla scena dell’evento definisce il mezzo di soccorso più appropriato (ambulanza medicalizzata o eliambulanza) per il trasporto alla destinazione più appropriata. A tal fine è funzionale eseguire in loco una verifica della eventuale presenza di criteri situazionali e/o la presenza dei criteri clinici che configurano la condizione di trauma maggiore. La scelta della destinazione del paziente con trauma maggiore deve tener conto delle seguenti indicazioni:
1. La compromissione delle vie aeree e/o della ventilazione richiede sempre un trattamento immediato; qualora le professionalità presenti non fossero in grado di trattare tale problematica (intubazione), è necessario garantire il più presto possibile il recupero di una adeguata ventilazione attraverso un rendez vous con mezzo più avanzato o il trasporto del paziente al nodo della rete trauma più vicino, qualora il tempo di arrivo del mezzo più avanzato non consente di garantire la sicurezza del paziente;
2. L’outcome dei pazienti con lesioni emorragiche è influenzato dalla possibilità di raggiungere, il più rapidamente possibile, il controllo dell’emorragia; tale obiettivo deve essere raggiunto garantendo l’arrivo del paziente al Centro in grado di fornire il trattamento risolutivo, anche a fronte di un tempo pre – ospedaliero più prolungato, considerando che il tempo perso durante il trasporto viene guadagnato in termini di possibilità effettiva di controllo dell’emorragia;
3. È opportuno verificare il tempo di percorrenza necessario per arrivare all’Hub e allo Spoke in modo da scegliere, sulla base delle condizioni cliniche del paziente e delle potenzialità del trattamento (MSI o MSA), la destinazione più appropriata. Pertanto, in presenza di criteri di trauma maggiore e instabilità delle vie aeree e/o della ventilazione, non adeguatamente risolvibili sulla scena del soccorso, è sempre indicata la stabilizzazione nel nodo della rete più vicino.
4. Intervento con solo mezzo di soccorso infermieristico (MSI), il paziente verrà trasportato al nodo più appropriato della rete, in assenza di instabilità clinica o situazione stabilizzata, altrimenti al nodo della rete più vicino.
5. Intervento dell’MSI militare in zone non raggiungibili dal soccorso avanzato per impraticabilità o condizioni atmosferiche avverse in una situazione di instabilità clinica del paziente è necessario garantire un rendez vous nel punto raggiungibile dall’MSA più vicino o il trasporto al nodo della rete più vicino.
6. Come principio generale per il trauma maggiore, in caso di sostanziale equidistanza (tempo di trasporto/percorrenza) fra due strutture della rete di livello differente, si dovrà sempre preferire la struttura di livello superiore; in ogni caso, occorre scegliere, nell’ambito della rete del trauma, la destinazione che garantisce la presa in carico più appropriata del paziente, a fronte della sicurezza del trasporto.
Centralizzazione secondaria
Nel caso in cui un soggetto con trauma maggiore sia stato ospedalizzalo presso un DEA di I livello (spoke), la valutazione del paziente condurrà a precisare le caratteristiche cliniche per l’eventuale indicazione alla centralizzazione secondaria al trauma center di riferimento (Hub). Nel caso in cui arrivi ad uno spoke un paziente emodinamicamente instabile è necessario attuare tutte le procedure per il controllo della compromissione di A e B e le procedure chirurgiche per il controllo dell’emorragia prima dell’eventuale trasferimento del paziente.

Procedura di attivazione dell’elisoccorso
È importante conoscere i criteri per l’attivazione dell’elisoccorso, che, ai sensi della L. 36/98, è attivato dal personale della CO 118 Regionale, su richiesta delle CO territoriali. I criteri di attivazione sono riportati nella tabella 3.
| Tabella 3 – Criteri attivazione elisoccorso | |
| Rosso clinico | codice rosso e tempo di intervento ALS via terra (anche mediante rendez·vous o trasporto del paziente da parte dell’equipaggio militare di II livello presso il più vicino ospedale) superiore a quello di intervento da parte dell’elicottero di soccorso. |
| Rosso situazionale | presenza di criteri situazionali che individuano, con una certa probabilità (>30%), l’evenienza di un trauma maggiore e l’esigenza di competenze specialistiche di tipo rianimatorio. |
| Rosso medico | richiesta del medico dell’emergenza territoriale in caso di patologia con tempo di trasporto via terra presso l’ospedale di riferimento superiore a quello di intervento dell’elisoccorso. |
| Rosso centrale | richiesta del personale operatore di CO, sentito il medico di appoggio, sulla base di informazioni fornite dagli equipaggi militari di soccorso presenti sul luogo dell’evento |
| Rosso altro | in casi non previsti dal presente protocollo, su attivazione del medico di appoggio di una CO, sentito il medico di turno dell’Elisoccorso |
La scheda di intervento
L’Infermiere militare Team Leader dell’equipe di emergenza sanitaria di aderenza deve compilare la documentazione relativa agli interventi di soccorso prestati, essa è rappresentata da una relazione di soccorso/scheda intervento per ogni persona soccorsa. La relazione di soccorso riporta le informazioni rilevanti relative all’evento, sia quelle funzionali al soccorso (es. luogo dell’evento, tipologia di evento), che quelle informazioni relative alla persona soccorsa e al soccorso prestato (es. dati anagrafici della persona soccorsa, parametri vitali rilevati, prestazioni eventualmente effettuate). Tale scheda dovrebbe essere sempre predisposta per poter avere una triplice copia; l’originale della relazione viene consegnato al Pronto Soccorso della Struttura ospedaliera presso la quale viene accompagnata la persona soccorsa; tale documentazione diventa, pertanto, parte integrante della documentazione di Pronto Soccorso e, in caso di ricovero ospedaliero, della cartella clinica del Paziente. In caso di non necessità di trasporto, l’originale della relazione viene conservata nell’infermeria dell’Ente di appartenenza per diventare parte integrante di eventuali pratiche medico legali. In caso di decesso, l’originale della relazione viene conservata presso l’Infermeria e messa a disposizione dei familiari della persona soccorsa o delle Forze di Polizia.
La formazione del Personale
Tutto il personale operante nel sistema dell’emergenza – urgenza nazionale deve sostenere un percorso formativo uniforme, prescindendo dall’appartenenza al Servizio Sanitario Nazionale o alla Sanità militare, ferme restando le rispettive competenze, le specificità di impiego, nonché la specifica formazione di base di ciascuna figura. La formazione deve coinvolgere tutto il personale che opera nel sistema (medici, infermieri e personale tecnico di supporto) per metterli in condizione di operare nel modo migliore ed è lo strumento a disposizione per favorirne l’integrazione e garantire la continuità assistenziale in ogni settore del sistema dell’emergenza – urgenza sanitaria (Centrali Operative, Mezzi di soccorso, Punti di Primo Intervento, Pronto Soccorso ospedaliero, Dipartimento di Emergenza – Urgenza e Accettazione di I e II livello). Poiché le tipologie di percorsi formativi adottati nonché i contenuti dei programmi e l’articolazione dei corsi relativi all’area dell’emergenza spesso risultano difformi non solo da una regione all’altra ma anche nell’ambito della stessa regione; poiché gli equipaggi militari di emergenza di I e di II livello militari possono essere impiegati anche in regioni diverse rispetto a quella dell’Ente di appartenenza, occorre definire un univoco programma di formazione e di aggiornamento, una modalità di certificazione esaustiva e valida che soddisfi trasversalmente le esigenze formative di tutte le Regioni, ciò è attuabile attraverso un accordo programmatico tra i Ministeri della Difesa, della Salute, degli Interni e della Conferenza Stato Regioni.
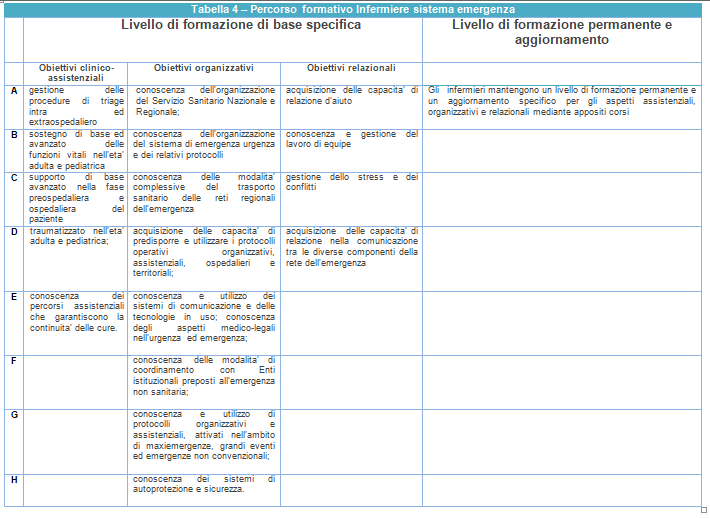
I programmi dei corsi, in conformità ai principi formativi utilizzati dalle Regioni e dalle Provincie autonome, dovrebbero avere lo scopo di raggiungere obiettivi clinico – assistenziali, organizzativi e relazionali, definiti e condivisi a livello del tavolo interministeriale e di Conferenza Stato Regioni (Tabella 4).
I protocolli condivisi
Il personale infermieristico militare ha una funzione fondamentale per il buon esito dell’intervento in emergenza. Considerato il loro impiego in zone anche impervie con tempi di trasporto dilatati o in periodo notturno che impedisce l’attivazione dell’elisoccorso, considerato che nei contesti esteri sono abilitati al supporto anche avanzato delle funzioni vitali nella fase di preospedalizzazione del traumatizzato, oltre ad avviare programmi uniformi di formazione di base ed aggiornamento, occorre che siano abilitati alla somministrazione di terapie anche farmacologiche secondo protocolli condivisi, come avviene già in molte Regioni per gli infermieri civili e in molti Paesi come la Spagna per gli Infermieri militari in quanto la precocità dell’inquadramento diagnostico e i conseguenti provvedimenti terapeutici, assumono un ruolo critico nell’outcome clinico, sia quoad vitam che quoad valetudinem. Anche in questo caso le capacità acquisite farebbero da palestra per un triplice utilizzo: nell’assistenza quotidiana, in caso di duplice uso nella IV missione e nell’impiego all’estero.
CONCLUSIONI
Il capitale umano è un fattore strategico per qualunque organizzazione complessa e loè tanto più per la Difesa, nella quale moltissimo è richiesto in termini di senso del dovere, sacrificio e professionalità. Il personale, dunque, è centrale per garantire al Paese Forze Armate in grado di assicurare la difesa dello Stato e di contribuire efficacemente al raggiungimento degli obiettivi di sicurezza internazionale che s’intendono perseguire. Al fine di garantire il diritto alle cure del cittadino militare vittima di infortunio alla stessa stregua del cittadino civile, lo sforzo che la Sanità militare deve compiere è quello di:
1. Attivare le sinergie necessarie per una interconnessione degli equipaggi sanitari militari con i Sistemi Integrati di Assistenza al Trauma della Sanità regionale;
2. Mettere nelle condizioni il Personale di garantire un’assistenza sanitaria in aderenza seguendo i PDTA previsti per il trauma maggiore;
3. Assicurare trattamenti tempestivi ed efficaci dal territorio fino alla definitiva collocazione del paziente allo scopo di garantire le migliori chance di sopravvivenza.
Per raggiungere un livello operativo efficace ed integrato, nello spirito di un Approccio Nazionale Multi – Dimensionale, occorre che il Ministero della Difesa si faccia promotore di un accordo con gli altri Ministeri preposti e con la Conferenza Stato Regioni al fine di: colmare il gap formativo ed organizzativo attraverso corsi di formazione validati e riconosciuti; stabilire protocolli condivisi di assistenza anche avanzata per permettere agli Infermieri militari di affrontare le patologie tempo dipendenti; attuare un vero training on job nell’ambito della rete di emergenza urgenza regionale. Solo in questo modo i professionisti interessati saranno messi nelle migliori condizioni di operare; solo in questo modo possono essere garantiti i Livelli Essenziali di Assistenza ai pazienti militari e civili che vengono assistiti in emergenza. Lo spirito che deve indirizzare verso un investimento in questo senso è quello di considerare lo sforzo profuso non come un costo, ma come una palestra in cui le lezioni apprese diventino la dottrina in tema di trattamento del traumatizzato che la Sanità militare può adottare anche nell’assolvimento della IV missione e nell’impiego nelle Operazioni Fuori Area.
Conflitto di interessi
Si dichiara l’assenza di conflitto di interessi.
Finanziamenti
L’autore dichiara di non aver ottenuto alcun finanziamento e che lo studio non ha alcuno sponsor economico.