INTRODUZIONE
La Il termine stress, originariamente impiegato in ingegneria meccanica in riferimento alla tensione cui viene sottoposto un materiale rigido, fu traslato in medicina da Selye (1936), il quale osservò negli animali da laboratorio una reazione, dopo gli esperimenti, caratterizzata dall’attivazione dell’asse ipofisi – corticosurrene. Tale reazione risultava aspecifica, ovvero indipendente dalle caratteristiche e dal tipo di stimolo, per cui lo stesso autore (1955) ne propose la definizione scientifica quale “risposta generale aspecifica a qualsiasi richiesta (demand) proveniente dall’ambiente”.
Lo stress, quindi, come reazione di adattamento a stimoli e sollecitazioni, reali o percepite, non è di per sé una malattia, ma si accompagna a malessere e disfunzioni fisiche, psicologiche o sociali, quando le persone non si sentono in grado di superare il gap rispetto alle richieste o alle attese nei loro confronti.
La sindrome di adattamento si compone di tre fasi: l’allarme, finalizzato a fronteggiare la minaccia o a fuggirne; la resistenza o la persistenza della minaccia, che può durare diverse settimane; l’esaurimento, quando l’organismo non è in grado di debellare la minaccia, per cui si determina un progressivo esaurimento delle risorse, tanto che si possono notare i primi segni di danno, a livello corticosurrenale, con degenerazione tissutale e vacuoli intracellulari.
McEwen (1998), partendo dal concetto di allostasi, quale capacità dell’organismo di mantenere i sistemi fisiologici stabili di fronte al cambiamento, afferma che, se la risposta adattiva viene ripetuta troppo spesso, sfocia in una fase di logoramento o carico allostatico, dovuto a cicli ripetuti di fasi di attivazione/disattivazione inefficaci. Tale sovraccarico conduce l’individuo alla sovraesposizione agli ormoni dello stress, le cui conseguenze sono assolutamente negative (Biondi, 2016).
Tra gli anni ‘50 – ‘70, gli stressor erano riferiti prevalentemente alle minacce “fisiche”; successivamente, sono state considerate le minacce “simboliche”, cioè eventi di vita stressanti, come separazioni affettive, perdita di una persona cara, attesa di un intervento chirurgico, perdita di lavoro o di ruolo, umiliazioni, carcerazione, esami diagnostici, pensionamento ecc.; Lazarus (2006), infine, descrive lo stress come una reazione determinata sia dai fattori di personalità che dalla valutazione “cognitiva” dello stimolo, per cui, quando la persona ripone un certo grado di interesse verso uno stimolo, si produce un’attivazione che porta a risposte viscerali, somatiche e psichiche.
Lo stress lavoro-correlato è definito dalla European Agency for Safety and Health at Work [2000] come “la percezione di squilibrio avvertita dal lavoratore quando le richieste del contenuto, dell’organizzazione e dell’ambiente di lavoro, eccedono le capacità individuali per fronteggiare tali richieste”. Mentre uno stress moderato può consentire di innescare un’adeguata soglia di attenzione e di reagire in modo efficace ed efficiente alle esigenze dell’ambiente, un’esposizione prolungata a fattori stressogeni può essere fonte di rischio per la salute dell’individuo, sia di tipo psicologico che fisico, riducendo l’efficienza sul lavoro e procurando assenteismo, malattia, richieste di trasferimento (McGowan, 2001; Shader et al., 2001; Lu, Zhao, & While, 2019).
Secondo le cifre fornite dall’Agenzia europea, mediante le indagini quinquennali European Survey of Enterprises on New and Emerging Risks [ESENER 2009, 2014, 2019], le vittime dello stress da lavoro sarebbero circa 40 milioni di soggetti, colpiti da malattie professionali, quali disturbi gastrointestinali e cardiovascolari, affaticamenti e depressioni.
In Italia, il termine “stress lavoro-correlato” è stato introdotto formalmente dall’articolo 28 del Testo unico sulla sicurezza sul lavoro (Decreto legislativo n. 81 del 9 aprile 2008).
Il Servizio psichiatrico di diagnosi e cura (SPDC) del Dipartimento di Salute Mentale (DSM) accoglie, in reparto ospedaliero, persone in situazioni di urgenza ed emergenza psichiatrica, garantendo l’osservazione e il primo intervento e il trattamento sanitario obbligatorio (TSO) e/o volontario.
Ambrosi, De Martis e Petrella (1987) descrivono tre funzioni del reparto psichiatrico, nell’assolvimento delle quali gli infermieri possono avvertire le pressioni ambientali “fisiche”, “simboliche” e “cognitive”: funzione di rianimazione, che richiede di farsi carico di una situazione di estrema regressione; funzione di contenimento, che richiede la presenza dell’intera équipe terapeutica e l’integrazione nelle procedure di contenzione; funzione di sblocco, per dare al paziente un quadro di riferimento stabile, dal punto di vista materiale, concettuale ed immaginario, e consentirgli di reinvestire progressivamente se stesso, il proprio corpo e la realtà.
Perciò, Correale (1991) definisce il reparto psichiatrico “una sorta di insieme iperdenso, dove da un lato esiste un eccesso di stimoli, mentre dall’altro questo eccesso è connotato da un alto tasso di concretezza e fisicità. Il risultato complessivo […] è la capacità del campo stesso di indurre rapidamente stanchezza, persecuzione, senso di inadeguatezza, bisogno di porre artificialmente limiti e barriere, per non essere espropriato dal senso consueto del proprio sé”.
Romano, Festini e Bronner (2015) osservano che la ricerca infermieristica italiana si è occupata solo marginalmente di stress lavorativo, verosimilmente, secondo Faremia et al. (2019), in ossequio ad un bias secondo cui gli infermieri sono pensati prevalentemente come helping professional e poco come bisognosi essi stessi di aiuto.
Le indagini consultate non isolano il fenomeno dello stress in contesto di lavoro psichiatrico, ma lo associano per lo più al burnout o al disturbo da stress post-traumatico.
Gli esperti nell’assistenza psichiatrica suggeriscono condotte tutelari agli operatori: accogliere il paziente, contenere il suo panico e la sua distruttività, tollerare il disordine e la confusione, tentare di dare un senso a ciò che accade (Petrella e Ambrosi, 1988; Rossi Monti, 2006). La Conferenza delle Regioni e delle Province Autonome ha pubblicato talune raccomandazioni: sull’applicazione del TSO (2009) e sulla prevenzione e il superamento della contenzione fisica (2010).
Oltre alle pressioni dettate della urgenza ed emergenza psichiatrica, possono insorgere e permanere condizioni di stress da lavoro infermieristico, che, in una review del 2000 (McVicar, 2003), sono elencate nelle nove categorie, individuate da French et al. (2000): conflitto con i medici, preparazione inadeguata, problemi con i colleghi, problemi con il supervisore, discriminazione, carico di lavoro, incertezza riguardo al trattamento, affrontare la morte e i pazienti morenti, esigenze dei pazienti e delle loro famiglie; ad esse sono associati stati moderati di distress comprendenti depressione, pessimismo, svogliatezza, atteggiamenti negativi, fatica, disturbi del sonno ecc.
Una review più recente (Del Rio et al., 2018), recante l’esame dei 100 articoli sullo stress infermieristico più citati, pubblicati dal 1975 al 2011, conclude che lo studio dello stress nell’assistenza infermieristica sta, lentamente ma finalmente, guadagnando maggiore visibilità.
Lo scopo di questo lavoro è descrivere lo stress lavorativo del personale infermieristico in un reparto di SPDC: la sua portata e i fattori stressogeni, rilevati con un apposito questionario, e gli effetti emotivi associati, riportati su una scala a cinque dimensioni di disagio psichico.
METODI
L’indagine è stata svolta, nel mese di gennaio 2021, presso il SPDC del Policlinico Tor Vergata di Roma, istituito nel 2017 con 15 posti letto.
Il disegno dello studio è osservazionale, trasversale, monocentrico ed è inteso a valutare i correlati psichici di fattori stressogeni lavorativi.
Sono stati consegnati, per autosomministrazione, in formato cartaceo due questionari, integrati da una sezione per la raccolta dei dati sociodemografici, rispettando l’anonimato.
Il questionario per la rilevazione dei fattori stressogeni è costituito dalla Nursing Stress Scale – NSS di Gray-Toft & Anderson (1981), composta di 34 item, con passi Likert da 0 = “mai” a 3 = “molto frequentemente”, che descrivono situazioni identificate come causa di stress per gli infermieri nell’esercizio delle loro funzioni. Lo strumento fornisce un punteggio totale dello stress percepito e differenti punteggi in ciascuna di sette sottoscale, che misurano la frequenza dello stress sperimentato in ambito ospedaliero: sofferenza del paziente, conflitto con parenti e pazienti, inadeguata preparazione, mancanza di sostegno emotivo, conflitti con colleghi infermieri, carico di lavoro, conflitto con i medici. La sua somministrazione non soffre di limitazioni rispetto alle variabili socio-anagrafiche e non è vincolata a una tipologia di struttura ospedaliera né alla dotazione di posti letto. Quanto maggiore è il punteggio totale, che può variare da 0 a 102, tanto maggiore è lo stress denunciato, mentre le medie dei punteggi parziali valutano lo stress collegato a ciascuna situazione di rischio. Non se ne conosce la validazione italiana, mentre sono numerose le validazioni internazionali, anche europee, dalle quali è stata mutuata quella impiegata in questo studio.
Il questionario per la rilevazione dei correlati psichici è costituito dalla Valutazione Rapida dello Stress – VRS, nella forma italiana validata da Tarsitani e Biondi (1999), composta di 15 item, su scala Likert a quattro punti da 0 = “per niente” a 3 = “molto”. Il questionario scompone l’esame degli effetti dello stress in cinque dimensioni, ciascuna rappresentata da tre item: ansia, depressione, somatizzazione, aggressività, supporto sociale. I primi 9 item si riferiscono allo stato della persona al momento della compilazione, i successivi 6 misurano variabili longitudinali riferite agli ultimi 6 mesi. Il supporto sociale non rappresenta una dimensione psicopatologica, ma è misurato in negativo, come mancanza di sostegno, rendendo possibile il suo utilizzo accanto alle altre scale, per un punteggio totale di 45. Lo strumento valuta l’aspetto soggettivo dello stress, cioè il vissuto emozionale legato ad una esperienza ambientale, e non la tipologia di quest’ultima; per tale motivo, può essere utilizzato in differenti ambiti (Floreani et al., 2021).
I dati sociodemografici sono stati processati con pacchetto Excel; le risposte ai questionari con pacchetto SPSS. Le variabili continue sono presentate con statiche di centralità e di dispersione (media e deviazione standard); la correlazione tra le variabili ha impiegato il coefficiente r di Pearson, con un livello di significatività di 0,05.
Considerazioni etiche: la somministrazione dei questionari per l’indagine è stata autorizzata alla Dirigenza delle professioni sanitarie; il contenuto dell’articolo reca il nulla osta della Direzione sanitaria per la sua pubblicazione.
RISULTATI
Il campione è costituito dai 24 infermieri operanti nella struttura, tutti ammessi allo studio e tutti rispondenti agli strumenti di rilevazione proposti.
Il contingente è risultato composto da 13 maschi e 11 femmine; l’età media è di 42 anni (ds = 8,19) (min 29 – max 56); lo stato civile registra 9 coniugati, 12 celibi/nubili, 3 separati/divorziati; l’anzianità di servizio è articolata nelle fasce 0-10 anni (n. 5), 11-20 anni (n. 12) e 21-30 (n. 7).
Nel complesso, gli infermieri del SPDC indagati non percepiscono le situazioni di lavoro come particolarmente stressogene né accusano disturbi psichici degni di nota; infatti, la media generale alla NSS riporta il valore di 41,5 (ds = 13,9) rispetto al punteggio massimo di 102 e la media delle varie situazioni, per passi Likert, riporta il valore di 1,22 che supera di poco il criterio 1 = “qualche volta”; la media generale alla VRS riporta il valore di 14,6 (ds = 6,04) rispetto al punteggio massimo di 45 e la media delle varie dimensioni, per passi Likert, riporta il valore di 0,98 che è di poco inferiore al criterio 1 = “lievemente”.
Appare utile, tuttavia, analizzare le singole dimensioni delle due scale, anche per desumerne suggestioni utili a promuovere interventi di maggior tutela psico-emotiva.
Come nello studio originale di validazione (Gray-Toft, & Anderson, 1981) e nelle applicazioni internazionali, le situazioni stressogene della NSS sono confrontate rispetto alla media riportata dal campione.
Gli operatori riportano i seguenti punteggi medi (Tab. 1):
Tra le voci top ten superiori alla media, figurano: i problemi organizzativi arrecati dai carichi lavorativi, sia per la natura dei compiti assegnati che per l’insufficiente dotazione per i turni, dalle interruzioni frequenti delle attività, e dal turnover degli infermieri; il verificarsi di disallineamenti tra le pratiche mediche e infermieristiche; il senso di impotenza rispetto al dolore psichico e alle richieste dei pazienti.
Figurano, invece, tra le ultime dieci, nella classifica, talune voci che poco si attagliano alla realtà del SPDC, relative alla morte o al dolore fisico del paziente e all’uso di attrezzature specialistiche, e altre situazioni relative al lavoro d’équipe
| Item della NSS | Media | ds |
| Personale insufficiente per coprire adeguatamente i turni | 1,92 | 0,97 |
| Frequenti interruzioni nelle attività di servizio | 1,75 | 0,99 |
| Informazioni inadeguate da parte del medico riguardo le condizioni mediche di un paziente | 1,67 | 0,82 |
| Troppi compiti non infermieristici richiesti, come pratiche burocratiche | 1,58 | 0,83 |
| Sentirsi impotente di fronte al dolore del paziente | 1,50 | 0,72 |
| Non riuscire a dare una risposta soddisfacente alla domanda del paziente | 1,46 | 0,83 |
| Assenza del medico durante un’emergenza | 1,42 | 0,88 |
| Sentirsi impotenti in caso di un paziente che non riesce a migliorare | 1,38 | 0,65 |
| Disaccordo relativo al trattamento del paziente | 1,38 | 0,71 |
| Cambiamento improvviso e repentino dell’equipe di lavoro | 1,38 | 0,77 |
| Inappropriatezza di una prescrizione da parte di un medico | 1,38 | 0,88 |
| Mancanza di opportunità di parlare apertamente con l’equipe sui problemi dell’unità | 1,29 | 0,91 |
| Difficoltà a lavorare con i colleghi in equipe di un altro reparto | 1,29 | 0,95 |
| Non avere abbastanza tempo per poter fornire supporto emotivo al paziente | 1,29 | 0,81 |
| Non sapere che cosa dovrebbe essere detto ad un paziente o alla famiglia di un paziente riguardante le condizioni del paziente e il suo trattamento | 1,29 | 0,81 |
| Conflitto con il medico | 1,25 | 0,79 |
| Prendere una decisione relativa al paziente quando il medico non è disponibile | 1,25 | 0,79 |
| Personale e turni imprevedibili | 1,25 | 0,90 |
| Media | 1,22 | 0,82 |
| Timore di commettere un errore nel trattamento del paziente | 1,21 | 0,72 |
| Mancanza di opportunità di condividere esperienze e sentimenti con l’equipe | 1,21 | 0,88 |
| Critica da parte del supervisore | 1,17 | 0,76 |
| Sentirsi inadeguatamente preparati a sostenere emotivamente la famiglia del paziente | 1,13 | 0,68 |
| Sentirsi inadeguatamente preparati a rispondere alle esigenze emotive del paziente | 1,08 | 0,72 |
| Conflitto con il supervisore | 1,08 | 0,72 |
| Difficoltà nel lavorare con un particolare infermiere o più infermieri dell’équipe | 1,00 | 0,83 |
| Non avere abbastanza tempo per completare tutti i compiti previsti | 1,00 | 0,72 |
| Eseguire procedure dolorose per il paziente | 0,96 | 0,46 |
| Critica da parte del medico | 0,96 | 0,62 |
| La morte del paziente | 0,92 | 0,65 |
| Assenza del medico durante la morte del paziente | 0,88 | 0,85 |
| Mancanza di opportunità di esprimere al personale dell’équipe i miei sentimenti negativi verso i pazienti | 0,88 | 0,74 |
| Sensazione di incertezza nel trovarsi di fronte a macchinari specialistici | 0,88 | 0,80 |
| Parlare con o ascoltare un paziente a riguardo della sua morte imminente | 0,83 | 0,48 |
| La morte di un paziente con il quale si è sviluppato un rapporto stretto | 0,63 | 0,65 |
Tabella 1. – Valori medi ordinati delle situazioni stressogene (N = 24).
Aggregate le 34 voci nelle sette aree stressogene, risultanti dall’analisi fattoriale di validazione dello strumento (Gray-Toft, & Anderson, 1981), il prospetto di sintesi (Tab. 2) conferma il gravame del lavoro e l’incertezza delle cure, cui si associano la dichiarazione di una preparazione inadeguata e la percezione di conflittualità all’interno dell’équipe.
| Fattori della NSS | Media | ds |
| Carico di lavoro | 1,47 | 0,92 |
| Incertezza nelle cure | 1,33 | 0,86 |
| Preparazione inadeguata | 1,22 | 0,75 |
| Conflitto con medici | 1,21 | 0,73 |
| Conflitto con colleghi | 1,18 | 0,81 |
| Mancanza di supporto | 1,13 | 0,85 |
| Sofferenza del paziente | 1,01 | 0,70 |
Tabella 2. – Valori medi ordinati dei fattori stressogeni (N = 24).
Nella VRS, le cui variabili possono considerarsi come effetti associati allo stress, le dimensioni più elevate rispetto alla media complessiva di 0,98 sono la mancanza di sostegno sociale, la somatizzazione e la depressione (Fig. 1).
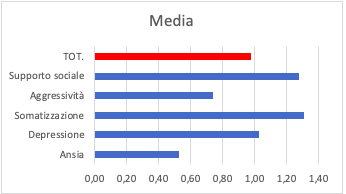
Figura 1. – Valori medi delle variabili della VRS (N = 24).
L’associazione tra le dimensioni di NSS e VRS rileva che l’ansia, seppur con cifra inferiore alla media, è legata significativamente con cinque delle sette voci della NSS (Tab. 3)
| N = 24 | Ansia | Depressione | Somatizzazione | Aggressività | Supporto sociale |
| Sofferenza paziente | -,115 | ,196 | -,027 | -,116 | -,301 |
| Conflitto con medici | ,368 | ,255 | ,043 | ,251 | -,026 |
| Preparazione inadeguata | ,464* | ,081 | ,045 | ,368 | -,181 |
| Mancanza di supporto | ,417* | ,218 | ,226 | ,132 | -,077 |
| Conflitto con colleghi | ,574** | ,265 | ,246 | ,393 | -,164 |
| Carico di lavoro | ,409* | ,115 | ,268 | ,185 | ,204 |
| Incertezza nelle cure | ,418* | ,243 | -,108 | ,045 | -,181 |
| ** La correlazione è significativa a livello 0,01 (a due code)
* La correlazione è significativa a livello 0,05 (a due code) |
|||||
Tabella 3. – Correlazione r di Pearson tra i fattori di rischio NSS e gli effetti nella VRS (N = 24).
DISCUSSIONE
La portata stressante delle situazioni di lavoro è percepita di modesto spessore dal campione e i disagi psichici sono molto contenuti, così come riscontrato anche nella review di Labrague et al. (2018); ma Badu et al. (2020) ammoniscono rispetto al rischio di ascesa verso più alti livelli di stress, che può verificarsi a partire dal legame dei fattori di rischio NSS con il vissuto di ansia.
La stressogenicità delle variabili top ten rilevate nel gruppo trova conferma in altri studi.
Si rinvengono, infatti, quali fattori di stress da attenzionare, quelli già evidenziati nella review di French et al. (2000): il carico di lavoro, la dotazione di personale insufficiente per i turni, le interruzioni delle attività, il turnover, il disallineamento tra le pratiche mediche e infermieristiche, il senso di impotenza rispetto al dolore psichico e alle richieste dei pazienti.
Anche Faremia et al. (2019), studiando un gruppo di 183 infermieri in due ospedali specialistici nigeriani, hanno trovato valori superiori alla media generale, in condizioni analoghe di lavoro: il personale inadeguato a coprire il carico di lavoro del reparto (2,55); l’esecuzione di procedure che i pazienti sperimentano come dolorose (2,30); la mancanza di farmaci e attrezzature necessarie per l’assistenza infermieristica (2.30).
Romano, Festini e Bronner (2015), su 231 infermieri di tre ospedali, hanno rilevato due situazioni a maggior rischio di stress: il carico di lavoro (1.58) e la sofferenza e morte (1.39); delle tredici situazioni, che superano il valore medio complessivo di 1.07, ben cinque appartengono alla dimensione carico di lavoro.
La relazione tra le situazioni stressogene e i disagi psichici vissuti è allineata con la evidenza portata da French et al. (2000), in ordine alla manifestazione di ansia, depressione, pessimismo, svogliatezza, atteggiamenti negativi, fatica, disturbi del sonno.
I limiti dello studio consistono nella dimensione limitata del campione, peraltro monocentrico, e nell’impossibilità di confronto con studi analoghi su infermieri del SPDC; ciò non consente l’immediata generalizzabilità dei risultati.
Ulteriori ricerche potranno colmare questa lacuna e precisare le situazioni a maggior rischio di sviluppare stress infermieristico nel SPDC.
CONCLUSIONI
Il SPDC di Tor Vergata è un reparto molto giovane e non presenta situazioni stressogene e di disagio psichico apprezzabili; alcune problematiche, tuttavia, meritano di essere attenzionate, per evitare che inducano stress.
Sono sintomatici il turnover di tre coordinatori infermieristici, in rapida successione di tempo, e il trasferimento in altri reparti, richiesto da taluni colleghi per lo stato di malessere vissuto, con la conseguente necessità di ricalibrare l’equilibrio con l’arrivo di sostituti.
Faremia et al. (2019) insistono che la prevenzione dello stress lavorativo – a livello organizzativo – debba essere uno strumento importante, per la promozione del benessere, da parte di chi ha la responsabilità della gestione delle risorse umane, e per la fidelizzazione dei professionisti, da parte del livello decisionale della struttura sanitaria.
In tal senso, Badu et al. (2020) auspicano un lavoro sia sulle capacità individuali che sulle risorse organizzative: le capacità individuali includono l’uso equilibrato del tempo tra lavoro e vita privata, l’organizzazione consapevole del lavoro, il pensiero positivo e l’intelligenza emotiva; le risorse organizzative di resilienza sono i servizi di supporto (sia formali che informali), la leadership e i modelli di ruolo. Gli stessi autori raccomandano che l’attenzione della ricerca sia dedicata a interventi formativi, per ottenere miglioramenti sostenibili per la salute mentale e per il benessere degli infermieri.
Nowrouzi et al. (2015) propongono programmi di promozione della salute sul posto di lavoro; Lagrague et al. (2018) auspicano il miglioramento del supporto sociale, il controllo del lavoro per alleviare il carico, e la formazione alla gestione dello stress; Edward et al. (2017) spiegano come l’ambiente di lavoro possa essere supportivo, coinvolgendo gli infermieri nel processo decisionale condiviso, fornendo opportunità di sviluppo professionale continuo, promuovendo le competenze dell’intelligenza emotiva e della resilienza.
Dall’analisi organizzativa del SPDC esaminato, i dirigenti e i coordinatori infermieristici possono desumere talune suggestioni, utili a strutturare interventi di prevenzione e di maggior tutela:
– il carico di lavoro può essere può essere attenuato con una riprogrammazione dei turni e dei compiti assegnati;
– la carenza del supporto sociale può giovarsi di riunioni di équipe periodiche, focalizzate su aspetti organizzativi, emotivi e relazionali;
– l’incertezza delle cure trova rimedio nella formazione blended;
– il senso di impotenza verso il paziente e i familiari può essere affrontato in gruppi di mutuo aiuto e tramite lo Stress Inoculation Training (Meichenbaum, 1983), volto a confrontare le cognizioni disfunzionali da stress e a sviluppare abilità efficaci a gestire situazioni problematiche, aumentando la personale resistenza.
Conflitto di interessi
Si dichiara l’assenza di conflitto di interessi.
Finanziamenti
Gli autori dichiarano di non aver ottenuto alcun finanziamento e che lo studio non ha alcuno sponsor economico.
Contributi degli autori
Tutti gli autori hanno condiviso i contenuti dello studio, la stesura dell’articolo e approvano la versione finale dello stesso.
Ringraziamenti
Gli autori ringraziano la Dirigenza delle professioni sanitarie per l’autorizzazione allos volgimento dell’indagine, la Direzione sanitaria per il nulla osta alla sua pubblicazione, gli infermieri che hanno partecipato all’indagine.






