IMPLICAZIONI PER LA PRATICA
– È importante prestare attenzione allo stato di salute psicologica degli infermieri in periodi di crisi sanitaria.
– Verificare l’insorgenza del Disturbo da Stress Post-Traumatico secondario in periodo COVID-19 e la disponibilità di risorse di resilienza.
– Promuovere azioni personali per accrescere la resilienza e interventi organizzativi per attenuare il rischio del Disturbo da Stress Post-Traumatico.
INTRODUZIONE
Il quadro clinico post-traumatico fu spiegato nel secolo scorso (Bonomi, 2001) e fa riferimento ad una serie di manifestazioni sintomatiche (shock, tremori, disturbi sensoriali, amnesie, ripetizioni), che erano riportate dopo gravi incidenti di fabbrica o di viaggio. Esso fu poi applicato alle drammatiche esperienze, vissute da reduci e familiari, nei due conflitti bellici mondiali e nella guerra del Vietnam: la prima denominata “nevrosi traumatica” da Strumpel (1884) e da Oppenheim (1889), la seconda denominata “nevrosi da guerra” da Kardiner (1941), da Grinker & Spiegel (1945) e da Kulka et al. (1990).
Non per caso, seppure con accezione impropria, l’attuale periodo pandemico da SARS-COV-2 è stato definito, da taluni, uno “stato di guerra”, per la mole di risorse mobilitate, umane, sociali ed economiche, e per gli elevati numeri di morti, di “feriti psichici” e di esiti a lungo termine.
Nella popolazione, infatti, sono evidenti i disagi psichici, tra cui i disturbi da stress: negli USA, Czeisler et al. (2020) hanno rilevato, nel 40,9% di 5.000 adulti, almeno un disagio psichico o comportamentale legato alla pandemia e nel 26,3% i sintomi di un disturbo correlato a trauma da stress; in Spagna, González-Sanguino et al. (2020) hanno riscontrato, in un campione di 3.500 persone, sintomatologia da stress nel 15,8% e individuato l’isolamento come suo predittore più significativo. Anche in Italia il disturbo da stress risulta rilevante (Forte et al., 2020).
Il Disturbo da Stress Post Traumatico (DSPT) è entrato nel Manuale Diagnostico e Statistico (Diagnostic and Statistical Manual – DSM) dei Disturbi Mentali, dapprima riferito a coloro che sono stati colpiti direttamente da eventi gravi, quali attacchi terroristici, combattimenti militari, disastri naturali o provocati dall’uomo, stupro, rapimento, incidenti stradali devastanti (vittime primarie); poi esteso ai testimoni dell’evento e ai parenti (vittime secondarie, nel DSM-IV-TR); recentemente, nel DSM-5, è stato riconosciuto anche in quanti prendono parte agli eventi come soccorritori od operatori di assistenza (vittime terziarie).
Per questi ultimi, la letteratura ha coniato l’accezione di “traumatizzazione vicaria o secondaria” o “disturbo da stress traumatico secondario” (McCann & Pearlman, 1990; Figley et Kleber, 1995; Bride, Radey e Figley, 2007), riscontrando un cluster sintomatico identico a quello manifestato dalle vittime primarie, con esclusione del criterio A.1 del DSM (“avere fatto una esperienza traumatica diretta”): nel DSPT l’evento grave è rivissuto dal paziente, nella traumatizzazione secondaria gli operatori rivivono la vicenda traumatica del paziente (Tatti, 2007).
I sintomi clinici includono, tipicamente, il flashback impaurito degli eventi, l’evitamento degli stimoli associati agli eventi, le alterazioni dell’arousal e della reattività a segnali percepiti come minacciosi; la loro manifestazione è definita “acuta”, se avviene entro tre mesi dall’evento; “ritardata”, se dopo sei mesi; “protratta”, se permane anche per anni (Herman, 1997; Pynoos, 1990; Drell, Siegel, Gaensbauer, 1996; Siracusano e Niolu, 2003).
Sono descritte varie spiegazioni della traumatizzazione vicaria: Beaton et al. (1999), Lo Iacono e Troiano (2002) la derivano dalla tendenza degli operatori a identificarsi con la vittima, nella relazione di aiuto. Pearlman & Saakvitne (1995) affermano: “la traumatizzazione vicaria si riferisce ad un effetto diffuso del lavorare con sopravvissuti ad eventi traumatici, al quale è vulnerabile chiunque se ne occupi in modo empatico”. Aguzzi e Sperna (2015), Rizzolatti e Sinigaglia (2006 e 2019), Iacoboni (2008) invocano l’attivazione dei neuroni specchio, per spiegare l’empatia con l’emozione e con l’intensità di ciò che l’altro sta vivendo. Grandori (2019), guidato dalla Teoria Costruttivista dello Sviluppo del Sé, commenta che ogni individuo costruisce e modifica il proprio schema cognitivo, per capire al meglio gli eventi, che accadono nella realtà. Braehler & Neff (2020) la attribuiscono a una bassa self-compassion, che oltrepassa il sano “trattarsi con la stessa cura con cui si tratterebbe un buon amico in difficoltà” (Lee, Scragg & Turner, 2001; van der Kolk et al., 2005).
Tra gli operatori di soccorso e di assistenza, Young,Ford et al. (2002) avevano segnalato, come maggiormente esposto al DSPT, il personale medico e infermieristico.
Gli studi sul periodo pandemico in atto confermano la presenza di disagi psicologici, tra cui il DSPT, tra gli infermieri impegnati nell’assistenza al COVID: in Norvegia, su 1.773 operatori sanitari, il 28,9% ha presentato sintomi clinici o subclinici di DSPT (Johnson et al., 2020); analoghi riscontri sono stati evidenziati in Cina, per il 25,1% (Nie et al., 2020; Wang et al., 2020) e in India e a Singapore, per il 5,2%, la metà dei quali con range di DSPT da moderato a grave (Chew et al., 2020).
Il DSPT tra gli infermieri prevale rispetto ad altre categorie: infatti, confrontati 348 operatori sanitari di un ospedale COVID, in Turchia, con 350 pazienti ambulatoriali non COVID, il 43,1% degli infermieri, nel campione, ha riportato più marcati sintomi da stress traumatico (p <.001), rispetto al gruppo di controllo (Bulut et al., 2021).
La prevalenza dei sintomi del DSPT non è uniforme nelle indagini e ciò è spiegato da Schuster and Dwyer (2020) come effetto dei differenti strumenti di misurazione somministrati.
Gli studiosi hanno indagato gli stili di coping, che le persone adottano, per fronteggiare le crisi, e hanno individuato quelli più efficaci (attitudine positiva, orientamento al problema, sostegno sociale) e quelli che, solo momentaneamente, ne riducono l’impatto, distogliendo l’attenzione (umorismo) o invocando l’aiuto divino (trascendenza) o impiegando strategie di evitamento (Lazarus & Folkman, 1984; Lazarus, 1996; Sica, 2008).
In particolare, è stata indagata la Resilienza, come capacità di un individuo di resistere agli urti della vita, senza spezzarsi o incrinarsi, mantenendo o potenziando le proprie risorse sul piano personale e sociale (Zavaglio e Corniati, 2017).
La Resilienza è stata considerata da taluni come un tratto stabile di personalità, che modera gli effetti negativi dello stress e promuove l’adattamento (Wanild & Young, 1993), da altri come processo dinamico e suscettibile di apprendimento (Grafton, 2010), che varia a seconda dei contesti (Connor, 2003). Richardson (2002) supera la dualità, sostenendo che le qualità resilienti sono presenti, in misura diversa, in ognuno di noi, fin dalla nascita, e possono essere potenziate, durante l’arco della vita, nella dialettica contrapposizione tra fattori di rischio e fattori di protezione.
Le ricerche hanno tratteggiato il profilo dell’infermiere resiliente, le cui caratteristiche salienti sono:
– auto-efficacia, ottimismo, pazienza, tolleranza, adattabilità, autostima e humor (Grafton, 2010);
– resistenza, prospettiva positiva, intelligenza emotiva e senso di coerenza (McDonald et al., 2015);
– abilità di coping, relazioni interpersonali positive, flessibilità cognitive (Mealer et al., 2012);
– pensiero positivo, flessibilità di pensiero, senso di responsabilità e capacità di separazione della vita lavorativa dalla vita privata (Miyoung & Winsor, 2015).
OBIETTIVI
Il presente studio intende rilevare il livello di DSPT vissuto dagli infermieri di reparti di Terapia Intensiva e verificarne la relazione con le risorse di Resilienza dimostrate.
METODI
Uno studio osservazionale trasversale è stato condotto presso l’Unità di Terapia Intensiva (UTI) di un ospedale del centro Italia impegnato nel trattamento del COVID-19.
Per il campionamento (di convenienza), non è stato adottato nessun particolare criterio di inclusione/esclusione, se non l’appartenenza lavorativa alla suddetta unità operativa.
La raccolta dei dati è avvenuta tra il 10 gennaio e il 10 febbraio 2021, quando i reparti intensivi coinvolti registravano il tasso di occupazione dei posti letto del 40% con pazienti COVID, dopo aver toccato il picco del 70% pochi mesi prima.
Per la raccolta dei dati, si sono utilizzati la PTSS-10 – Post-Traumatic Symptoms Scale e il Questionario sulla Resilienza – QR (Blickpunkt Identität & Medizinische Universität, 2019).
La somministrazione dei questionari è avvenuta online, con lo strumento Google Moduli, accludendone il link in una mail aziendale, con la quale tutti gli infermieri dell’UTI erano invitati alla compilazione volontaria.
La PTSS-10 – Post-Traumatic Symptoms Scale (Raphael, Lundin, & Weisæth, 1989; Schüffel, Schade, & Schunk, 1998) si compone di 10 item relativi ai sintomi psicosomatici e/o psicologici legati ad un trauma: disturbi del sonno, incubi, depressione, sobbalzi, isolamento, irritabilità, sbalzi d’umore, sensi di colpa, paura dei ricordi, tensione muscolare. Ogni dimensione è valutata su una scala da 0 a 6, in relazione al fattore tempo, con 0 = mai e 6 = sempre.
Il cut off è posto sulla soglia di 3, al di sopra della quale i sintomi di DSPT cominciano a manifestarsi “qualche volta”. Il punteggio totale ha un range dal minimo di 0 al massimo di 60. L’analisi fattoriale, effettuata da Schüffel, Schade, & Schunk (1998), ha raggruppato le dimensioni della PTSS-10 in due fattori principali: la instabilità mentale (sintomi: depressione, sobbalzi, isolamento, irritabilità, sbalzi d’umore) e l’intrusione (sintomi: disturbi del sonno, incubi, sensi di colpa, paura dei ricordi, tensione muscolare). La traduzione italiana, sottoposta a uno studio preliminare di validazione, ha riportato statistiche psicometriche accettabili (Capodilupo et al., 2012).
Il Questionario sulla Resilienza (QR), prodotto in collaborazione tra Blickpunkt Identität e Medizinische Universität (2019), si compone di 21 item per 7 dimensioni, che descrivono le caratteristiche del soggetto resiliente: Percezione – consapevolezza dei propri sentimenti e considerazione positiva della vita; Responsabilità – capacità di poter decidere autonomamente della propria vita, escludendo interferenze esterne; Relazionalità – capacità di intessere relazioni basate sulla fiducia e sulla disponibilità; Ottimismo – accettazione delle esperienze, pensiero ottimistico, fiducia nel futuro; Problem solving – orientamento alla soluzione dei problemi ed al perseguimento di obiettivi definiti; Stile salutare – adozione di uno stile di vita sano; Auto-efficacia – capacità di credere in se stessi. Le 7 dimensioni sono considerate separatamente e ciascuna è rappresentata da tre affermazioni, sulle quali si esprime il punteggio da 0 – “non applicabile” a 10 – “concordo pienamente”. Lo score massimo per ciascuna dimensione è pari a 30 e il punteggio medio riportato è interpretato per fasce, intendendo come capacità “carente” la quota entro 0-10 punti, “da migliorare” entro 11-20 punti, “buona” entro 21-30 punti.
Considerazione Statistiche
I dati raccolti sono stati sintetizzati con indici di centralità e di dispersione, quali media e deviazione standard, calcolate per le variabili DSPT e Resilienza e per le loro componenti.
Nella PTSS-10, il punteggio medio complessivo, delle singole dieci sottodimensioni e dei due fattori di instabilità mentale e sintomi intrusivi è stato rapportato al cut off di 3.
La relazione lineare tra il livello complessivo di DSPT e le sottodimensioni del QR è stata analizzata mediante il coefficiente r di Pearson: l’ipotesi nulla che non ci sia relazione lineare tra le variabili confrontate viene rifiutata, se il test di significatività del coefficiente ne indichi una probabilità inferiore allo 0,05 (p < .05).
Considerazioni etiche
Lo studio è stato condotto, previa autorizzazione della Direzione sanitaria e della Dirigenza infermieristica della struttura sanitaria.
I questionari sono stati compilati in forma anonima, recando la sola indicazione delle variabili demografiche, età, sesso e anni di servizio.
RISULTATI
Il campione è composto da 41 infermieri: 75,6% di sesso femminile e 61,0% nubile/celibe. L’età media è di 29 anni (ds = 4,4) e il periodo medio di servizio è di 5,9 anni (ds = 5,2).
Il punteggio medio totale del DSPT, riportato alla PTSS-10, è di 32,15 (ds = 13,49).
Il profilo delle singole dimensioni e della media totale, rispetto al cut-off di 3, è presentato in Fig 1.
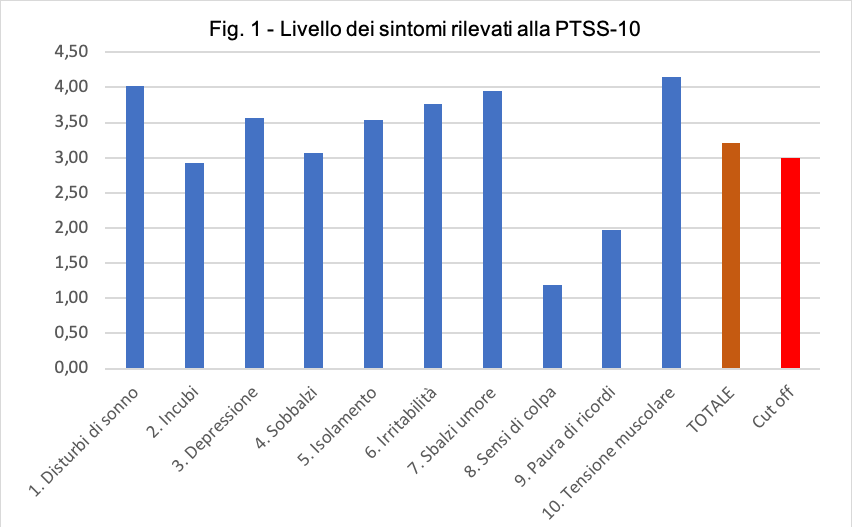
I punteggi medi riportati nei due fattori, instabilità mentale e intrusione, sono rispettivamente 3,58 (ds = 1,81) e 2,85 (ds = 2,05). I sintomi, che superano la quota del cut off di 3, sono, nell’ordine: tensione muscolare, disturbi del sonno, sbalzi d’umore, irritabilità, depressione, isolamento, sobbalzi. Tutti, tranne i disturbi del sonno, appartengono al cluster dei sintomi psicologici, che superano quelli intrusivi. I punteggi medi, relativi alla capacità di Resilienza degli infermieri, rientrano nel range 20-30, indicando una “buona” resilienza (Tab. 1).
| N = 41 | Media (ds) |
| Percezione | 21,10 (4,33) |
| Responsabilità | 20,24 (4,02) |
| Relazionalità | 22,68 (6,17) |
| Ottimismo | 20,10 (4,67) |
| Problem solving | 23,46 (3,70) |
| Stile salutare | 22,88 (4,48) |
| Auto-efficacia | 23,07 (3,67) |
Tabella 1. – Punteggio medio delle dimensioni della Resilienza.
La relazione lineare tra le dimensioni della Resilienza e il punteggio alla PTSS-10, analizzata con la statistica r di Pearson, è riportata in Tab. 2.
I coefficienti di correlazione, tranne quello di Stile salutare, presentano tutti il segno negativo, a significare un andamento in discesa del livello del DSPT al crescere delle dimensioni di Resilienza. In particolare, diminuisce il livello del DSPT all’aumentare delle dimensioni Relazionalità e Ottimismo (p <.001) e Percezione/Auto-consapevolezza (p <.005).
| N = 41 | Percezione | Responsabilità | Relazionalità | Ottimismo | Problem solving | Stile salutare | Auto efficacia |
| PTSS-10 | -,386* | -0,180 | -,574** | -,517** | -0,292 | 0,060 | -0,121 |
Tabella 2. – Correlazioni r di Pearson tra il livello di PTSS-10 e le dimensioni della Resilienza.
DISCUSSIONE E CONCLUSIONI
Le ondate montanti dei contagi da COVID-19, ad oggi la quarta, investono pesantemente le strutture ospedaliere e impongono un impegno considerevole, lavorativo ed emotivo, agli operatori di assistenza.
In questo studio, è rinvenuta la presenza di DSPT tra gli infermieri impegnati nell’assistenza COVID-19, così come già evidenziato negli studi norvegese (Johnson et al., 2020), cinese (Wang et al., 2020) e indiano (Chew et al., 2020).
La manifestazione dei sintomi di DSPT interessa, in particolare, gli infermieri dei reparti di Terapia Intensiva esaminati, così come rilevato da Greenberg et al. (2021) nel sondaggio presso nove unità ospedaliere inglesi. In effetti, Johnson et al. (2020) riscontravano che gli operatori sanitari, che lavorano direttamente con i pazienti COVID-19, hanno livelli significativamente più alti di sintomi da stress post-traumatico e di depressione rispetto a quelli che vi lavorano indirettamente.
Si tratta di personale che è impegnato, costantemente, in un servizio ad alto carico assistenziale e, ancor più, contingentemente, in questo periodo pandemico, con le paure di contagio per sé e per i familiari, con l’affaticamento per le ore di lavoro, appesantite ininterrottamente dai dispositivi di protezione individuale, con l’esperienza di situazioni cliniche severe e mortali.
Anche il livello del DSPT, rintracciato nel campione, appena al di sopra del valore centrale di scala, si allinea con la misura rilevata da Leng et al. (2021), nel cui studio il punteggio medio di 24,62 ± 6,68, riportato alla PTSD Checklist-Civilian da 90 infermieri, intervenuti ad aiutare i colleghi di Terapia Intensiva a Wuhan, in Cina, si colloca nella fascia 17-29, con vari soggetti che superano il punteggio 30, ad indicare lieve vs moderata severità.
Nel campione indagato, prevalgano i sintomi psicologici, mentre risultano meno incisivi i sintomi intrusivi: ciò può trovare verosimile e implicito riscontro nel dato di prevalenza e nel più facile attecchimento di stati reattivi d’ansia e di depressione, che sono stati riscontrati tra gli infermieri operativi nei reparti impegnati sul COVID-19 (Chew et al., 2020; Czeisler et al., 2020; Nie et al., 2020).
Circa la relazione statistica tra i sintomi psicologici di DSPT e le dimensioni della Resilienza, il segno negativo è presente anche nello studio di Leng et al. (2021), nel quale il punteggio medio di Resilienza, ottenuto alla Connor-Davidson Resilience Scale (CD-RISC) da 92 infermieri, in reparto di isolamento durante la pandemia COVID-19, correla inversamente con i punteggi sui sintomi psicopatologici, autovalutati mediante somministrazione della Symptom Check List 90 (SCL-90).
Nello studio qui presentato, sono rinvenibili limiti, da tenere in considerazione, per un maggiore rigore metodologico e in ordine ad approfondimenti da percorrere.
Quanto alla rilevazione del DSPT, innanzi tutto, il campione, di convenienza per adesione spontanea, si compone per tre quarti di soggetti di genere femminile; non ne sono note variabili, quali la qualità dell’ambiente di lavoro, ipoteticamente già stressante di suo, e la mancanza di supporto da parte di colleghi e superiori, che possono costituire antecedenti di un DSPT (Levi et al., 2021). I risultati emersi, pertanto, non sono immediatamente generalizzabili.
Il livello di DSPT in COVID, poi, non è confrontato con un livello pre-COVID, nelle medesime unità operative, per cui non può dedursi che la quota rilevata debba essere attribuita specificamente allo stress da situazione COVID, potendo questa interagire congiuntamente con altre variabili, quali, per esempio, i fattori antecedenti appena menzionati.
Ancora, la misura riscontrata nel livello del DSPT non è confrontabile con quella ottenuta in altri studi, sia perché condotti su personale infermieristico di setting diversi, sia perché ottenuta con questionari e scale di misurazione differenti.
Quanto alla relazione tra DSPT e Resilienza, lo studio non è in grado di determinare se e come le risorse di Resilienza possano contrastare l’insorgenza del DSPT, mancando di confronto con altre strutture sanitarie in situazione di emergenza pandemica. D’altronde, l’indagine di Leng et al. (2021) evidenzia che anche infermieri altamente resilienti di unità di Terapia Intensiva, in periodo COVID, sperimentano un certo grado di disagio mentale, compresi i sintomi di DSPT.
I limiti esposti suggeriscono di condurre studi su campioni più ampi e differenziati per composizione socio-demografica, confrontando situazioni COVID e non COVID, nonché di adottare strumenti psicometrici condivisi e di impiegare analisi multivariate per decidere quanto del DSPT sia attribuibile al COVID e quanto ad altri fattori antecedenti o concorrenti.
Anche in merito alla relazione tra DSPT e Resilienza, si rendono opportuni studi longitudinali o trasversali su più campioni, per verificare se e quanto tutte o talune delle dimensioni della Resilienza, quali l’Auto-consapevolezza, la Relazionalità e l’Ottimismo, emerse in questo studio, possano prevenire o ridurre gli effetti traumatici di un evento importante, rispetto al quale si sia coinvolti come operatori di assistenza.
Infine, altri studi potranno confermare se, nella “traumatizzazione vicaria”, i sintomi psicologici, in quanto più affini al coinvolgimento emotivo con le condizioni talora drammatiche dei pazienti assistiti, siano prevalenti su quelli intrusivi.
Dagli autori, che si sono interessati al DSPT presso le unità di Terapia Intensiva in periodo COVID, arrivano suggestioni consonanti: praticare uno screening precoce e un intervento di supporto, per prevenire un impatto psicologico più grave sugli infermieri in prima linea (Nie et al., 2020); attuare politiche e interventi per riconoscere e ridurre il rischio di PTSD tra gli infermieri di Terapia Intensiva (Levi et al., 2021); ottimizzare la gestione delle risorse, umane e materiali; fornire supporto psicologico e una formazione adeguata sulle procedure assistenziali e sull’uso dei dispostivi individuali di protezione (Fernandez-Castillo, 2021).
Si possono formulare alcune raccomandazioni a livello personale, professionale e organizzativo.
A livello personale, Delgado (2020) propone di coltivare la resilienza e mitigare lo stress mediante pratiche di autoconsapevolezza e di “compassione” dei propri stati d’animo, attribuzione di valore al lavoro, comportamenti di vita salutare, armonizzazione del servizio con le aspettative familiari, connessione con colleghi, parenti e amici, anche impiegando gli strumenti telematici (Abbasi, 2020).
A livello organizzativo, si suggeriscono interventi attivabili:
dalla Dirigenza:
– concordare il turn over, soprattutto da reparti ad alta intensità assistenziale;
– organizzare webinar formativi sullo stress e sul suo contenimento;
– monitorare periodicamente lo stato di benessere percepito dagli operatori;
– rendere disponibile il supporto psicologico per lo stress acuto vs cronico (Seligman, 2002);
dal Coordinatore di reparto:
– concordare il piano dei turni, per soddisfare in misura consentita le esigenze personali e familiari;
– effettuare sedute periodiche di defusing, per spezzare il rischio di isolamento;
– svolgere incontri di gruppo per apprezzare l’impegno svolto e i risultati conseguiti;
– calendarizzare focus group per analizzare e migliorare gli aspetti pratico-organizzativi.
A conclusione, giova riportare, testualmente, l’osservazione e la raccomandazione, rinvenute nel lavoro pubblicato da Bulut et al. (2021): “Il più alto tasso di DSPT e i sintomi di insonnia tra gli infermieri dimostrano che la professione infermieristica dovrebbe ricevere maggiore attenzione in termini sia di supporto psicologico che di formazione in servizio. … Se vengono prese misure tempestive per affrontare l’ansia e lo stress psicologico, fornendo supporto psicologico e organizzando la formazione in servizio per aumentare la consapevolezza e l’esperienza degli operatori sanitari, l’impatto dell’epidemia può essere ridotto al minimo e il supporto può essere ottimale qualora si combattano gravi epidemie future”.
Conflitto di interessi
Si dichiara l’assenza di conflitto di interessi.
Finanziamenti
Gli autori dichiarano di non aver ottenuto alcun finanziamento e che lo studio non ha alcuno sponsor economico.
Ringraziamenti
Gli autori ringraziano la Direzione Sanitaria, la Dirigenza delle Professioni sanitarie, per la condivisione, e gli infermieri, per la collaborazione, allo svolgimento dell’indagine riportata in questo studio.
Contributi degli autori
Tutti gli autori hanno condiviso i contenuti dello studio, la stesura dell’articolo e approvano la versione finale dello stesso.




