INTRODUZIONE
Cos’è l’intertrigine
L’intertrigine è una dermatite infiammatoria che si sviluppa in aree cutanee soggette ad umidità e frizione (Black et al. 2011). Janniger et al. (2005) definiscono questa condizione “un processo infiammatorio di superfici cutanee opposte”. L’intertrigine si sviluppa comunemente nelle pliche cutanee come nella zona infra e sottomammaria, a livello ascellare ed inguinale; inoltre è particolarmente frequente nelle pliche cutanee dei pazienti obesi o sovrappeso. (Black et al. 2011) L’intertrigine che si sviluppa tra i piedi, dovuta a micosi, (Davis JD, 1995) esulerà da questa trattazione.
Perché parlare di intertrigine
Gli infermieri si trovano comunemente di fronte a danni alla pelle attribuibili ad un eccesso di umidità (Gray, 2016) e pertanto conoscere come prevenire e trattare queste condizioni è fondamentale. Recentemente è stato proposto l’inserimento di prevalenza ed incidenza di dermatiti da incontinenza e di intertrigine tra i “nursing sensitive outcomes” (NSO) (Arnold-logan M et al, 2018). I NSO sono definiti come gli esiti rilevanti e pertinenti dell’assistenza infermieristica per i quali esistono prove di efficacia empirica che evidenziano la relazione tra il contributo apportato dagli infermieri e i risultati sul paziente. Rappresentano quindi la conseguenza o gli effetti degli interventi erogati dagli infermieri e si manifestano con cambiamenti nello stato di salute, nel comportamento o nella percezione del paziente e/o con la risoluzione del problema attuale per il quale l’assistenza infermieristica è stata prestata. (Mongardi et al, 2014).
Quanto è frequente
La prevalenza dell’intertrigine nelle pliche cutanee varia dal 6 % in ospedale al 17% nelle nursing home, fino ad arrivare a picchi del 20% nei soggetti assistiti a domicilio. (Mistiaen et al. 2010).
Nel 2011 è stato stimato che, in Olanda, la prevalenza dell’intertrigine delle grandi pliche cutanee nei pazienti ospedalizzati, nelle lungodegenze e a livello domiciliare si aggiri attorno all’8.5%. (Halfens et al, 2011).
Nonostante si tratti quindi di una condizione abbastanza comune, in letteratura c’è una significativa carenza di informazioni relative ad epidiomiologia, eziologia, fisiopatologia, gestione e trattamento. (Black et al. 2011).
Eziopatogenesi
L’ipotesi eziopatogenetica più accreditata propone come fattori eziologici maggiori l’umidità e la frizione (Garcia, 2002). Loffler et al. (2002) hanno dimostrato che l’aumento della TEWL (transepidermal water loss), ossia la continua diffusione ed evaporazione di acqua attraverso gli strati più esterni della pelle, predispone i pazienti obesi ad un aumento della possibile macerazione cutanea e ad una perdita delle funzioni barriera della cute. Infatti, quando l’umidità non evapora o non viene assorbita, si accumula nelle pliche della cute (Zimmerer et al. 1986). Un indice di massa corporeo maggiore di 30 favorisce in modo lineare l’insorgenza di intertrigine: i pazienti obesi infatti sudano maggiormente a causa del maggior strato di grasso bruno presente nel tessuto sottocutaneo e pertanto generano più calore rispetto alle persone con un normale indice di massa corporeo. (Kalra et al. 2014).
Anche disturbi a carico delle ghiandole sudoripare favoriscono l’insorgenza dell’intertrigine, soprattutto se associati ad una scarsa igiene. (Semkova K. 2015).
Tutto questo determina un aumento della temperatura, della frizione e dell’umidità cutanea. Quando lo strato corneo si macera l’attrito aumenta ulteriormente danneggiando l’epidermide. Questa condizione può progredire fino alla rottura della cute e la perdita di integrità rappresenta un importante punto di ingresso per eventuali microorganismi. Il diabete, la terapia steroidea, la terapia antibiotica ad ampio spettro e la sindrome di immunodeficienza umana acquisita (AIDS) sono fattori di rischio predisponenti lo sviluppo di intertrigine. (Kalra et al. 2014).
Manifestazioni cliniche ed esiti sul paziente
Visivamente l’intertrigine si presenta sotto forma di eritema, generalmente con una forma speculare tra le pliche cutanee (Mistiaen et al. 2010) tuttavia spesso, la forma iniziale si caratterizza per l’assenza di eritema e la sola presenza di sintomi quali prurito, bruciore, dolore e sensazione di “puntura di spillo”. La cute danneggiata può anche presentare un cattivo odore ed avere secrezioni abbondanti, presentare ragadi e fissurazioni anche molto dolorose. (Kalra et al. 2014) (Muller, 2011)
Tali manifestazioni risultano particolarmente fastidiose per il paziente. Il prurito è il sintomo maggiormente lamentato dai pazienti (Nijhuis WA et al, 2012). Il prurito, così come il dolore, quando intenso e persistente è una esperienza totalizzante, coinvolge l’intero vissuto, causa notti insonni e compromette l’attività lavorativa e le relazioni interpersonali.
Valutazione/prevenzione
Attualmente non esiste in letteratura uno strumento formale per identificare i pazienti a rischio intertrigine (Janniger et al. 2005). Per questo motivo Muller (2011) consiglia al personale infermieristico di includere nella pianificazione assistenziale l’ispezione delle pliche cutanee dei pazienti all’ingresso della struttura e routinariamente, ponendo particolare attenzione ad ascelle, inguine, glutei, pliche addominali, pliche scapolari, cavo popliteo e cavo del gomito.
La prevenzione dell’intertrigo passa attraverso la cura della cute.
Black et al (2011) consigliano sia di effettuare l’igiene con prodotti a PH simile a quello cutaneo (PH 5.5) sia con salviettine a PH bilanciato come quelle che si usano per l’igiene del bambino. L’igiene della cute deve essere delicata, la frizione è da evitare ed è utile consigliare al paziente l’utilizzo di biancheria di cotone o in fibre naturali. Infine è necessario asciugare con cura tutte le pliche cutanee tamponando ed eventualmente servirsi di un asciugacapelli per rimuovere tutta l’umidità residua.
Trattamento
Il trattamento dell’intertrigine mira a rimuovere i fattori eziologici, vale a dire umidità e sfregamento; tuttavia le raccomandazioni riportate in letteratura sono varie e generano molta confusione nel professionista. Ad esempio, Selden (2003) raccomanda l’utilizzo di buste di tè, McMahon (1994) di medicazioni di idrocolloide e David SA (1980) l’uso di aceto diluito. Una ricerca italiana (Galbiati et al. 1998) consiglia invece l’utilizzo di una soluzione a base di cloroxilenolo ed eosina.
Tale letteratura risulta tuttavia molto datata ma è stata comunque qui presentata a testimonianza di una limitata ricerca in questo ambito. Inoltre molti di questi rimedi non sono mai stati testati con degli RCT e possono essere potenzialmente dannosi. (Black et al. 2011)
Il mio quesito di ricerca vuole valutare se esistono dei prodotti che possono essere impiegati nella pratica clinica, tenendo conto dell’outcome principale, la guarigione, ma valutando anche come outcome secondario la riduzione della sintomatologia associata: il prurito.
Al quesito di background è seguita la formulazione di un quesito di foreground specifico per il trattamento dell’intertrigine.
LA FORMULAZIONE DEL QUESITO DI RICERCA
Quali interventi infermieristici, nei soggetti adulti con intertrigine alle pliche cutanee favoriscono la guarigione e riducono i sintomi associati, come il prurito?
PICOM
P: Soggetti adulti con intertrigine alle pliche cutanee
I: Assistenza infermieristica
C: /
O: Guarigione, riduzione del prurito
M: Qualunque ricerca effettuata su soggetti umani con un campione >1.
LA STRATEGIA DI RICERCA
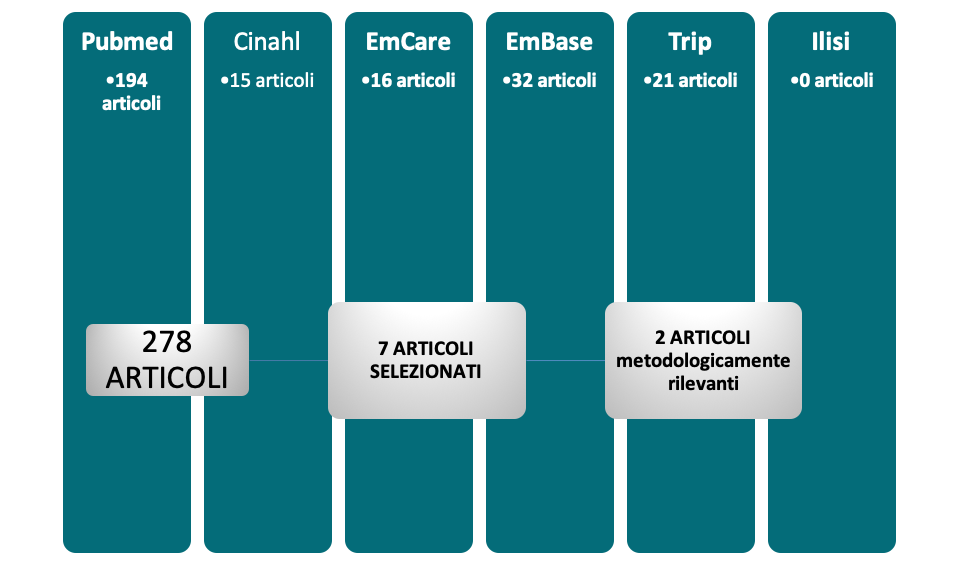
La prima ricerca è stata svolta nei mesi di luglio-settembre 2017. Una seconda fase di scanning è stata effettuata nei mesi di aprile-maggio 2019 consultando le seguenti banche dati: Pubmed, Cinahl, EmCare, Embase, Trip e Ilisi.
La prima banca dati utilizzata è stata Pubmed, ove sono stati ricercati e/o individuati alcuni termini Mesh inerenti al quesito.
I Mesh terms utilizzati
⎫ Intertrigo [Mesh]
⎫ Intertrigo [Mesh] /Therapy [Subheading]
⎫ “Intertrigo/prevention and control”[Mesh]
⎫ Intertrigo/nursing”[Mesh]
⎫ Zinc Oxide[Mesh]
⎫ Bandages[Mesh]
⎫ Therapeutics[Mesh]
⎫ Occlusive Dressings[Mesh]
I mesh terms presentati sono stati inseriti in Pubmed anche sotto forma di termini liberi e analizzati tra loro secondo le combinazioni riportate nella tabella del paragrafo successivo. Sono stati impostati limiti temporali in modo variabile a 5 o 10 anni. Per ampliare la ricerca sono stati selezionati tra gli articoli reperiti quelli pertinenti con il PICO. Di questi sono state valutate parole chiave e termini Mesh usati dagli autori per l’indicizzazione nel thesaurus. In questo modo la ricerca è stata implementata anche con i seguenti termini Mesh:
⎫ Ointments [Mesh]
⎫ Skin Care [Mesh]
⎫ Skin Care [Mesh]/Prevention and control [Subheading]
⎫ Skin Care [Mesh]/ Nursing [Subheading].
Ai termini Mesh inseriti nella stringa di ricerca anche in forma libera, sono stati applicati filtri temporali a 5. Sono state considerate pubblicazioni comprendenti RCT, Sistematic Review o semplici Review e case report.
Successivamente è stata consultata la banca dati Cinahl utilizzando la ricerca a termini liberi con l’ausilio degli operatori boleani, restringendo la ricerca ai soli articoli con il full text disponibile pubblicati negli ultimi 5 anni. I termini liberi utilizzati nella stringa di ricerca sono:
⎫ Intertrigo
⎫ Therapy
⎫ Ointment
⎫ Skin care.
I risultati ottenuti consultando questa seconda banca dati sono sovrapponibili a Pubmed, perciò è stata consultata una terza banca dati: EmCare. I termini del thesaurus che sono stati associati fra loro secondo le stringhe di ricerca riportate nella tabella sono:
⎫ Intertrigo
⎫ Therapy
⎫ Skin care.
A questo punto la ricerca la ricerca è stata spostata sulla banca dati Embase. I termini EmTree utilizzati sono:
⎫ Intertrigo
⎫ Zinc Oxide
⎫ Skin care
⎫ Prevention and control.
E’ stata consultata anche la banca dati TRIP.
La ricerca in tale banca dati è stata effettuata sfruttando il metodo di ricerca tramite PICO; sono perciò state inserite le parole chiave “Intertrigo”, “Zinc Oxide” e “Healing”.
Infine è stata consultata la banca dati ILISI per valutare l’eventuale letteratura italiana disponibile sul trattamento dell’intertrigine.
Le parole chiave usate, “Intertrigine” “Ossido di zinco” e “Dermatite” non hanno però prodotto risultati evidenziando la carenza di letteratura italiana in questo ambito. Nella tabella 1 viene riportata la strategia di ricerca e i risultati ottenuti.
| Tabella 1 – Strategia di ricerca. | ||||
| Banche dati | Parole chiave/stringa di ricerca | n. Documenti reperiti | n. Documenti selezionati | Documenti selezionati |
| PUBMED | “Intertrigo/therapy”[Mesh] AND (“2014/05/17″[PDat]: “2019/05/15″[PDat]) | 16 | 0 | |
| PUBMED | “Intertrigo/therapy”[Mesh] AND (“2009/05/23″[PDat]: “2019/05/20″[PDat]) | 35 | 2 | Kalra MG, Higgins KE, Kinney BS.“Intertrigo and secondary skin infections.” Am Fam Physician. 2014 Apr 1;89(7):569-73.
PubMed PMID:24695603 [articolo 1]
Nijhuis WA, Houwing RH, Van der Zwet WC, Jansman FG. “A randomised trial of honey barrier cream versus zinc oxide ointment.” Br J Nurs. 2012 Nov 8-21;21(20):9-10, 12-3. PubMed PMID: 23131911. [articolo 2] |
| PUBMED | “Intertrigo”[Mesh] AND (“2014/05/22″[PDat]: “2019/05/20″[PDat]) | 39 | 2 | Arnold-Long M1, Emmons K, Chovan JD.
“Incontinence-Associated Dermatitis and Intertriginous Dermatitis as Nurse-Sensitive Quality Indicators: A Delphi Study.” J Wound Ostomy Continence Nurs. 2018 May/Jun;45(3):221-226. PubMed PMID: 29722751 [articolo 3] Maria Cristina Ribeiro de Castro, MD, MSc, Marcia Ramos-e-Silva, MD, PhD “Cutaneous infections in the mature patient” Clinics in Dermatology (2018) 36, 188–196 Pubmed PMID:29566923 [articolo 4] |
| PUBMED | “Intertrigo”[Mesh] AND (“therapy”[Subheading] OR “therapy”[All Fields] OR “therapeutics”[MeSH Terms] OR “therapeutics”[All Fields]) AND (“2014/05/22″[PDat] : “2019/05/20″[PDat]) | 26 | 2 | Articoli già selezionati
[articolo 3]
[articolo 4] |
| PUBMED | (“Pruritus”[Mesh]) AND “Intertrigo”[Mesh] | 26 | 0 | |
| PUBMED | “Pruritus”[Mesh] AND “Intertrigo/therapy”[Mesh] | 8 | 0 | |
| PUBMED | “Bandages”[Mesh] AND “Intertrigo”[Mesh] | 2 | 0 | |
| PUBMED | “Occlusive Dressings”[Mesh] AND “Intertrigo”[Mesh] | 0 | ||
| PUBMED | “Ointments”[Mesh] AND “Intertrigo”[Mesh] | 17 | 1 | Articolo già selezionato articolo 2]
[ |
| PUBMED | “Bandages, Hydrocolloid”[Mesh] AND “Intertrigo”[Mesh] | 0 | ||
| PUBMED | (“zinc oxide”[MeSH Terms] OR (“zinc”[All Fields] AND “oxide”[All Fields]) OR “zinc oxide”[All Fields]) AND “Intertrigo”[Mesh] | 2 | 1 | Articolo già selezionato
[articolo 2] |
| PUBMED | “Intertrigo/prevention and control”[Mesh] | 7 | 1 | Articolo già selezionato
[articolo 2] |
| PUBMED | “Intertrigo/nursing”[Mesh] | 4 | 0 | |
| PUBMED | (“Skin Care”[Mesh]) AND “Intertrigo”[Mesh] | 6 | 2 | Articolo già selezionato
[articolo 3]
Mistiaen P, Van Halm-Walters Meike. “Prevention and treatment of intertrigo in large skin folds of adults: a systematic review.” BMC Nursing 2010, 9:12 PubMed PMID:20626853 [articolo 5] |
| PUBMED | “Skin Cream”[Mesh] AND “Intertrigo”[Mesh] | 0 | ||
| PUBMED | (“intertrigo”[MeSH Terms] OR “intertrigo”[All Fields]) AND ((“skin”[MeSH Terms] OR “skin”[All Fields]) AND damage[All Fields]) | 6 | 3 | Woodward S. “Moisture-associated skin damage: use of a skin protectant containing manuka honey.”
Br J Nurs. 2019 Mar 28;28(6):329-335. Pubmed PMID:30925233 [articolo 6]
Articolo già reperito [articolo 3]
Voegeli D. “Moisture-associated skin damage: an overview for community nurses” Br J Community Nurs. 2013 Jan;18(1):6, 8, 10-2. Pubmed PMID:23299141 [Articolo 7]
|
| CINAHL | “intertrigo”AND “therapy”
LimitersFull TexT Published Date: 20140101-20191231
|
10 | 2 | Articolo già reperito
[articolo 6]
Articolo già reperito [articolo 1] |
| CINAHL | “intertrigo”AND “ointment” | 0 | ||
| CINAHL | “intertrigo”AND “skin care”
LimitersFull TextPublished Date: 20140101-20191231
|
5 | 2 | Articolo già reperito
[articolo 6]
Articolo già reperito [articolo 7] |
| EmCare | intertrigo/ AND therapy/
|
7 | 2 | Articolo già reperito
[articolo 2]
Articolo già reperito [articolo 5] |
| EmCare | intertrigo/ AND skin care/
|
9 | 3 | Articolo già reperito
[articolo 6]
Articolo già reperito [articolo 7]
Articolo già reperito [articolo 5] |
| Embase | ‘intertrigo’/exp/mj AND ‘skin care’/exp/mj | 2 | 1 | Articolo già reperito
[articolo 5]
|
| Embase | ‘intertrigo’/exp AND ‘zinc oxide’/exp | 9 | 1 | Articolo già reperito
[articolo 2] |
| Embase | ‘intertrigo’/exp AND (‘prevention’/exp OR prevention) AND (‘control’/exp OR control) | 21 | 0 | |
| Trip |
(intertrigo)(zinc oxide) |
16 | 1 | Articolo già reperito
[articolo 2] |
| Trip |
(intertrigo) (zinc oxide) (healing) |
5 | 0 | |
| Ilisi | intertrigine | 0 | ||
| Ilisi | Ossido di zinco | 0 | ||
| Ilisi | dermatite | 0 |
GLI STUDI SELEZIONATI
Per essere selezionati gli articoli dovevano rispettare i criteri di inclusione definiti dal PICOM.
Criteri di esclusione riguardavano invece la popolazione pediatrica, l’intertrigine alle piccole pliche cutanee, ad esempio quelle interdigitali, e l’intertrigine complicata da sovrainfezioni batteriche o micotiche.
I criteri di inclusione e di esclusione sono dapprima stati valutati dal titolo e dall’abstract e se eleggibili successivamente ne è stato valutato il full-text se disponibile.
La valutazione del full-text ha permesso di valutare la metodologia dei 7 articoli selezionati. Si è quindi scelto di includere solo documenti che compongono la parte superiore della piramide delle evidenze: Studi di coorte, Trial Randomizzati Controllati (RCT), Meta analisi e Revisioni Sistematiche (RS) escludendo invece tutte le revisioni non sistematiche e i case report. Lo studio Delphi, nonostante metodologicamente rilevante non è stato considerato. (Tabella 2). La metodologia degli RCT è stata valutata attraverso “Jadad Score” mentre quella delle RS tramite il metodo “FAST”.
| Tabella 2 – Gli articoli selezionati | ||
| Articolo | Tipologia di documento | Rilevanza metodologica |
| Articolo 1 | Revisione | NO |
| Articolo 2 | RCT | SI: JADAD SCORE > 3 |
| Articolo 3 | Studio Delphi | SI |
| Articolo 4 | Revisione | NO |
| Articolo 5 | Revisione Sistematica | SI: valutata con metodo “FAST” |
| Articolo 6 | Case report | NO |
| Articolo 7 | Revisione | NO |
Pertanto gli articoli rilevanti per questa revisione risultano essere i seguenti. (Tabella 3) (Figura 1).
| Tabella 3 – Gli articoli rilevanti | |||||
| Autori/ anno | Pazienti | Intervento o fattore eziologico, diagnostico, prognostico | Intervento alternativo o gold standard diagnostico | Risultato (principali outcomes) | Commento |
| Nijhuis WA, Houwing RH, Van der Zwet WC, Jansman FG. (2012)
|
Pz. con intertrigine bilaterale alle grandi pliche cutanee | Utilizzo di crema al miele | Utilizzo di ossido di zinco | Guarigione o miglioramento dell’intertrigine.
Riduzione del prurito |
RCT metodol rilevante
JADAD SCORE>3
|
| Mistiaen P, Van Halm-Walters Meike. (2010) | Pazienti con intertrigine alle grandi pliche cutanee | Qualunque | / | Guarigione o miglioramento dell’intertrigine | RS
Metodol rilevante valutato con metodo FAST |
DISCUSSIONE
I due articoli selezionati per questa revisione non danno risposte significative al quesito di ricerca; infatti dalla RS si evidenzia che la maggior parte degli studi valuta l’efficacia di diverse preparazioni ad applicazione topica tra i quali corticosteroidi, antibiotici, prodotti per l’antisepsi, preparazioni combinate oltre che ad interventi di chirurgia o placebo.
Gli autori sottolineano che la maggior parte di tali studi risulta avere molte lacune da un punto di vista metologico. I bias sono tali da rendere necessari ulteriori studi per definire il gold standard di trattamento di questa patologia cutanea. L’ RCT del 2012 invece confronta l’utilizzo della pasta all’ossido di zinco con un prodotto topico a base di miele sottolineando l’efficacia di entrambi tali prodotti.
Nei due articoli selezionati si fa esclusivo riferimento all’applicazione topica di alcuni prodotti. Non viene invece menzionata l’importanza di una presa in carico globale del paziente pertanto non vi è riferimento ad interventi di educazione sanitaria al paziente ed al suo caregiver per quanto riguarda igiene cutanea, alimentazione e gestione delle patologie associate che invece, a mio avviso dovrebbero essere elemento cardine dell’agire del professionista infermiere.
Ciò che maggiormente emerge dai risultati di questa revisione è la carenza di studi sull’assistenza al paziente con intertrigine.
CONCLUSIONI
La valutazione della letteratura esistente ha permesso di identificare un’area grigia. Sembra che attualmente le raccomandazioni di trattamento per l’intertrigine si concentrino sul trattamento locale con l’impiego di creme barriera; tuttavia sarebbe interessante che tale raccomandazione venisse presto supportata da evidenze e da studi condotti sul campo oltre che dall’opinione di esperti. La risposta al quesito iniziale perciò trova risposta, solo parziale, nella letteratura esistente.
Se da una parte è stato ribadito e confermato che l’uso di ossido di zinco rappresenta ancora oggi il gold standard di trattamento, dall’altra non sono stati svolti studi rispetto all’efficacia di trattamenti che vengono impiegati comunemente nella pratica clinica. Faccio riferimento al largo impiego di tinture e di rimedi quali l’uso di garze o pannicelli di cotone per separare le pliche cutanee che sono stati “tramandati” nelle varie generazioni di infermieri senza però avere un’evidenza alla base che ne giustificasse l’impiego.
Gli articoli valutati prendono in considerazione creme barriera o simili, escludendo la categoria di medicazioni avanzate, forse per un rapporto costo-efficacia sfavorevole.
Nonostante il quesito iniziale fosse rivolto al trattamento globale del paziente portatore di intertrigine, sarebbe opportuno che, oltre a studi in questo senso, venissero effettuati anche studi nel ramo della prevenzione e nella validazione di scale di valutazione per rendere innanzitutto più chiari i meccanismi di insorgenza della problematica oggetto di studio e per ottimizzare i costi relativi all’insorgenza della patologia.
Conflitto di interessi
Si dichiara l’assenza di conflitto di interessi.
Finanziamenti
L’autore dichiara di non aver ottenuto alcun finanziamento e che lo studio non ha alcuno sponsor economico.






